胃がん治療のルートマップとして役立ててほしい これだけはおさえておきたい胃がん治療ガイドラインのポイント
胃がんの進行度はどのように決まるのか
胃がんのステージは、そもそもどのようにして分けられているのだろうか。その判断基準は、胃壁へのがんの深達度と、がん細胞の散らばり具合による。
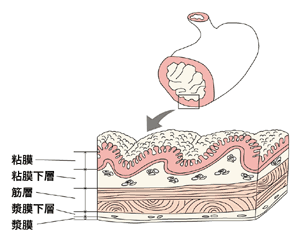
胃壁は内側から粘膜、粘膜下層、筋層、漿膜下層、漿膜の5層に分かれている。いちばん外側の漿膜に近づくほどがんは進行していることになる。
また、がん細胞はリンパ液や血液の流れに乗って、胃から離れた場所にも散らばることがある。これが「転移」と呼ばれる状態だ。
血液を通して、がんが肝臓に転移したり、腹膜に広がったりした場合には、がんを治癒させることは非常に難しい(ただし、がんが3個以内の肝転移の治癒率はかなり改善している)。しかし、リンパ節への転移は、手術でリンパ節を取り去ること(リンパ節郭清)で、治すことがある程度期待できる。
このリンパ節は、次の3つに分けられる。それは、胃に接し、胃に最も近い第1群リンパ節、胃につながる血管にそって存在する第2群リンパ節、そして、大動脈の周囲など胃から遠く離れたところにある第3群リンパ節である。
がんの進み具合は、胃壁への深達度と転移の有無、さらには転移の進行度によって判断される。先に紹介したステージは、この2つの兼ね合いで決められている。
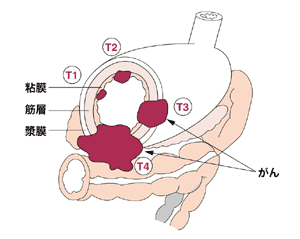
T2:筋層あるいは漿膜下層まで進んでいるけれど、胃の表面には出ていないがん
T3:胃の表面に出てきているがん
T4:胃の表面に出て、さらにほかの臓器や組織に浸潤しているがん
1A期の早期がんでも、内視鏡で治療できるのは一部だけ
早期胃がんといわれる1A期は、深達度は粘膜に限局しているか粘膜下層までで、リンパ節転移のない���ん、同じく早期胃がんの1B期は、深達度は同様に粘膜に限局しているか粘膜下層までで、第1群リンパ節まで転移のあるがんである。
これら1期の胃がんは手術で治る可能性がとても高い。とりわけ1A期でサイズが小さいなどの一定の条件が整えば、内視鏡でがんを切除する治療(EMR=内視鏡的粘膜切除術、ESD=内視鏡的粘膜下層剥離術など)で治る可能性が高い。
ただし、「同じ1A期であっても、がんが粘膜を突き抜け、粘膜下層に達している場合は、実際には転移があることがある」(山口さん)
つまり、内視鏡治療ではなく、縮小した手術をするのが標準的な治療になっている。
また、1A期と1B期の胃がんには、腹腔鏡下胃切除術(腹腔鏡を使った手術)をすることも可能である。しかし、この手術はいまだ標準的な治療ではなく、臨床研究、つまり研究的な治療に属する。
「エキスパートのいる一部の施設なら、腹腔鏡下胃切除術を標準的な治療にしても構わないと思います。しかし現状では、それをあらゆる施設における標準的な治療にすることはできません。とりわけ安全性に関しては、個々の施設や医師による差が大きい」からだ。
ちなみに、一般向けの『胃がん治療ガイドラインの解説』には「日常診療」という表現が見られるが、これは「標準的な治療」といい換えることもできる。
進行がんのリンパ節郭清はどこまですべきか。
「早期の胃がんは、今や内視鏡で治る」というイメージを持っていた人には意外かもしれないが、早期の胃がんに対する臨床研究は今なお続いている。
とはいえ、早期がんにも増して、治療法の選択に悩まされるのは進行がんである。山口さんの話によると、進行がんの治療で問題になるのは、大きく分けて2つある。1つは手術で、もう1つは抗がん剤治療(化学療法)だ。
手術で何より問題になるのは、リンパ節を取り除く範囲。ガイドラインでは2期、3A期、3B期の標準的な治療は定型手術(普通の胃切除術)となっている。これは胃がんの標準的な手術法で、胃の3分の2以上を切除し、第2群リンパ節までを郭清する。
しかし一方では、もう少し拡大的に手術をしたほうがよい結果が出るのではないかという意見があり、がんの専門施設を中心に研究が進められてきた。その結果が去年出た。
「専門家の多くは、第3群のリンパ節まで郭清すれば、治療成績はさらに高まるだろうと予測していました。しかし、結果は第2群までの郭清と差はまったくありませんでした」
第3群のリンパ節を取り除いても意味はなかったのだから、無理して拡大手術をする必要はないということだろう。
ただし、同じ3A期や3B期であっても、がんが胃の表面に出て、さらにほかの内臓や組織に浸潤している場合には、胃以外の臓器も切除するなどの拡大手術が標準的な治療になっている。
2~3B期には、術後にTS-1を服用するほうが効果的
進行胃がんの治療で、もう1つ大きな問題になるのは抗がん剤治療である。
手術後に抗がん剤治療を行うと、再発が予防でき、治療成績が上がるという確たる証拠はこれまでなかった。そのため、ガイドラインでは2期、3A期、3B期の胃がんに対して、抗がん剤治療は標準的な治療になっていない。2~3B期の胃がんに対する術後補助化学療法は、ガイドラインには「有効性が十分に証明されていないため、臨床研究においてのみ実施する」旨が記されるにとどまる。
しかし、この1~2年、新たな研究結果が出てきた。その1つは、手術後にTS-1(一般名 テガフール・ギメラシル・オテラシルカリウム)を投与すると、手術だけの治療と比較して、治療成績が優良だったというものだ。
「手術を行った後に、TS-1を1年間、服用した方と、まったく服用しなかった方とを比較しました。その結果、手術後3年の生存率は、服用した方は80パーセント、服用しなかった方は70パーセントでした。この差はとても大きい。症例数も1000例ほどと多く、非常に質の高いデータです」と山口さんは話す。
日本で現在、2~3B期の胃がんになる人は、年間2万5000人ほどいる。その3割のおよそ7500人が3年以内に亡くなっている。現在の標準的な治療は手術のみだから、この人たちの多くも、手術による治療を受けていたと推測できる。
ところが、手術後にTS-1を加えると、3年以内に亡くなる人を罹患者の2割に減らすことができる。ということは、7500人から5000人ほどに減らすことができることになる。この差は確かに大きい。
また、この結果は、手術後にTS-1を服用したほうが再発率が低いことも意味している。亡くならなかったということは、再発しなかったこととほぼイコールでもあるから、手術単独の再発率は約3割、手術+TS-1の再発率は約2割といえるのだ。
「来年に改訂する予定のガイドラインでは、2~3B期の胃がんに対する標準的な治療は、おそらく手術+TS-1の補助化学療法になるでしょう。一般の方にも早く知らせたほうがよいでしょうから、改訂版を刊行する前に、日本胃癌学会のホームページにもその旨を載せる予定です」と山口さんは話す。
また、TS-1の副作用は比較的、軽微なことも患者にはうれしい。今のところ、色素沈着や湿疹、ドライアイなどの目の症状などが主で、十分な観察の元に投与されれば、致命的な副作用はほとんどないとみられている。
とはいえ、「患者さんには、副作用はつらい。適切な対処は必要」(山口さん)である。
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状


