最新標準治療――胃がん編 メスだけではない。内視鏡、腹腔鏡、抗がん剤で治療する時代
早期がんの縮小手術
合併症・後遺症の軽減目指して
それにしても、手術をした場合、どうしても合併症・後遺症が起きます。詳しくは、「胃がん手術後の後遺症と対策」を見ていただくとして、多くの報告では10~15パーセントの確率で起こるとされ、なかでも多いのが縫合不全、膵液ろう、腹腔内膿瘍の3つで、術後の3大合併症と言われます。
消化管のつなぎ目がうまくいかず液が漏れるのが縫合不全、広範なリンパ節郭清の影響により起こる膵液ろう、感染からお腹の中に膿のかたまりができる腹腔内膿瘍。これ以外にも、後遺症として、腸閉塞、ダンピング症候群、貧血、骨粗鬆症、胆石症など、さまざま起こります。
以前なら、「がんが治るのであれば、それに伴って起こる合併症や後遺症は仕方がない」と我慢を強いられてきた患者さんも、今では「がんを治すのも大事だが、同時に術後の生活の質もよくしなければ」と医療の改善を訴えるようになっています。
「そこで、こうした術後の合併症や後遺症を少しでも軽減しようと考え出されたのが、縮小手術です。主に早期胃がんがその対象となります」(山口さん)
具体的なものを次に列挙してみます。
(1)リンパ節の郭清範囲を縮小する手術。早期胃がんならリンパ節転移のリスクはそれほど高くないので、郭清範囲は胃に接している第1群のリンパ節とその近辺のリンパ節の一部に止めます。
(2)胃の周囲の神経(迷走神経)を温存する手術。小腸や大腸、肝臓に行っている神経を残すことにより、術後の下痢を少なくしたり、胆のうに胆石ができるのを少なくします。
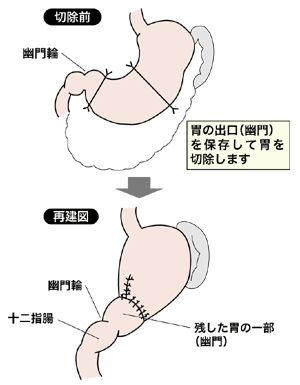
(3)胃の出口にあたる幽門部の一部を残す幽門保存胃切除術(PPG)。これにより食べ物が一気に小腸に流れ込むために不快な症状が起こるダンピング症候群や、腸液が胃の中へ逆流するのを防ぎます。
(4)胃に付着している大網を温存する手術。これにより癒着を少なくし、腸閉塞が起こる頻度を少なくします。
(5)小腸で胃の代わりになるような袋(パウチ)を作る手術。胃の代用ができるのでたくさん食べられるようになります。ただし、この手術は長期経過するとパウチが拡張して、食物の流れが悪くなる場合のあることが難点です。
さらに、最近は、がんが小さいが内視鏡で取れないような場合、胃の一部をくりぬくように切除し、その周囲のリンパ節だけを切除する部分切除という方法も行われています。ただこれは、技術的にけっこう難しく、外科医泣かせとなっているそうです。内視鏡と違って、病巣が直接見えない外側からメスを入れなければならないので、病巣の場所が特定できず、どこまで切っていいのかわからないからだそうです。
腹腔鏡手術
腹腔鏡のエキスパートを選べ
もう1つ、最近大きく期待されているのが、腹腔鏡手術です(詳細は「痛みが少なく、回復も早い腹腔鏡手術の現在」参照)。お腹の数箇所に小さな穴を開け、そこから腹腔鏡という内視鏡の1種や特殊な道具を入れ、腹腔鏡で内部をのぞきながら胃がんを切除する方法です。
10数年前、胆のうの結石症などの手術に用いられたのが始まりですが、その後大腸がんなどに応用され、遅れて胃がんでも応用されるようになったものです。胃がんで遅れたのは、視野をとりにくい、道具の操作が難しいなど、技術的に難しいためで、そのため、ガイドラインでは「臨床研究」と位置づけられています。
この手術の利点は、なんといっても傷が小さく、回復が早いこと。加えて、手術中の出血量も少なく、術後の痛みも少なく、腸の動きの回復も早いなど、患者にやさしいことです。が、問題は手術に比べて治療成績はどうかという点です。
「技術的に難しいので、症例数の少ない、経験の浅い医師では開腹手術に劣るでしょうね。しかし、それなりの訓練を受けたエキスパートなら手術と同等の成績が得られます。リンパ節郭清などは、スコープで拡大したものを見ながら操作できるために、非常にきれいに取れます。開腹手術に比べて、技術的にはまだまだ伸びる余地があるので、将来性は高いですね」(山口さん)
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状


