進行別 がん標準治療 基本は子宮を摘出する手術。ハイリスク群には加えて補助療法を
標準的な手術
子宮体がんはとり残しが少ない
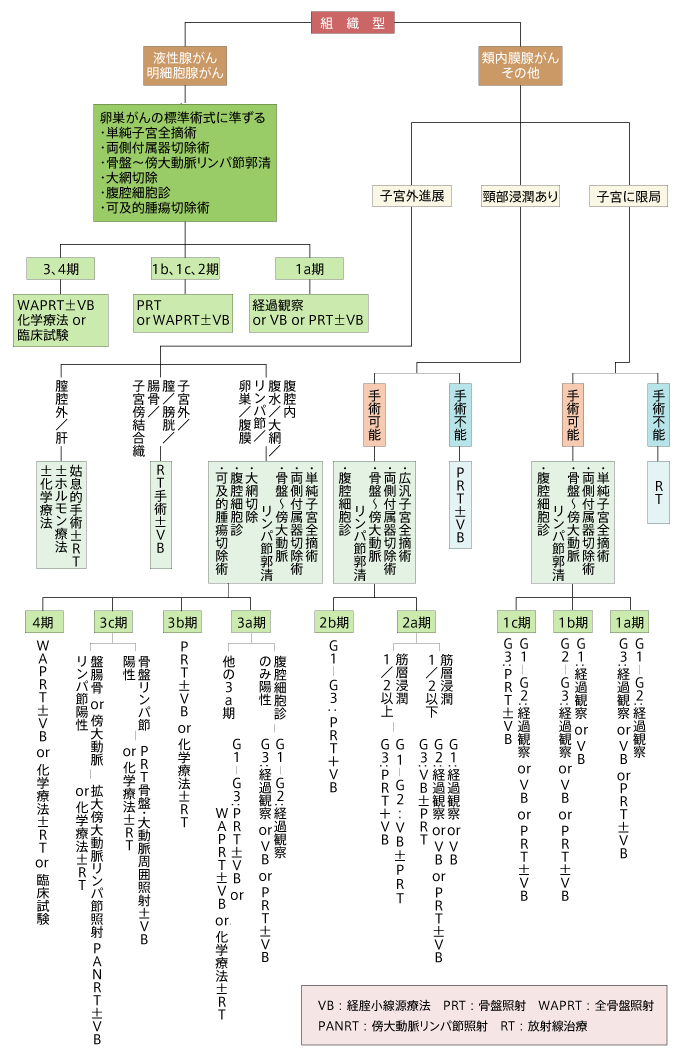
子宮体がんの治療は、手術が日本の標準治療です。同時に、この手術によって正確な進行度の判定が行われます。現在、子宮体がんは表のようにがんの前段階である0期(子宮内膜異型増殖症)から遠隔転移を起こした4b期までに分類されています。
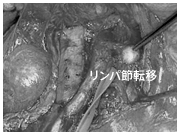
子宮体部にできたリンパ節転移巣
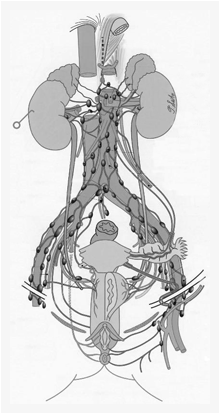
手術では、子宮をまるごと摘出し、両側の卵管を含めて卵巣を摘出、さらに骨盤内のリンパ節を郭清し、腎臓の近くにある傍大動脈リンパ節も転移の有無をみる、つまりサンプリングのためにとります。これが、現在の標準的な手術です。同時に、このとき腹腔内を洗浄して細胞を回収(腹水があればそこから細胞を採取)し、細胞診を行います。これを病理で検査して、正確にがん細胞のタイプや組織分化度に加え、腹腔内の広がりをみるわけです。
これは、基本的には0期から3期、あるいは4期の一部まで共通した考え方です。杉山さんによると「日本では、4期でも半分以上の患者に、初回治療として手術療法が行われている」といいます。手術によって、肉眼的にとれるがんは、全て摘出するのが基本です。「卵巣がんの場合は、腹膜播種が起こりやすく、腹腔内にがん細胞が散らばってしまうので、初回手術でがんが取りきれる人は半分ぐらいです。しかし、子宮体がんの場合はとり残しが少ないので、肉眼的にがんが残る率は10パーセントぐらい。これはほとんどが進行がんです」と杉山さんは語っています。
手術の結果、再発の危険が高い、すなわちハイリスク群と判定された場合には、術後補助療法が行われます。具体的には、
- 術後進行期が1c期以上と判定された場合
- 低分化型(グレード3)
- リンパ節転移あり
- 深い筋層内への浸潤
- 腹腔内細胞診の結果が陽性
- 血管やリンパ管など脈管内にがんが浸潤
- 子宮頸部にがんが浸潤
- 類内膜腺がん以外の特殊な組織型
以上のうち、いずれか一つでも当てはまれば、術後に原則的に補助療法が実施されます。
日本癌治療学会編:リンパ節規約より
0期(子宮内膜異型増殖症)の子宮体がん
子宮内膜異型増殖症は、がんの前段階の状態です。子宮頸がんであれば、レーザーで焼灼して子宮を失うこともなく、開腹手術さえしないで治療することも可能な段階です。にもかかわらず、子宮体がんの場合、手術で子宮を摘出するというのは、少し不公平にも見えます。といっても、これには理由があるのです。
子宮内膜増殖症は、子宮壁の内側をおおう子宮内膜の組織が過剰に増殖した状態です。本来、子宮内膜はエストロゲンの作用で増殖し、血中濃度がピークに達すると排卵が起こると同時に卵巣からプロゲステロンが分泌され、着床の準備に入ります。そして、受精がなければ増殖した子宮内膜は月経としてはがれ落ちてしまいます。
こうしたサイクルがうまくいかずに、子宮内膜がどんどん増殖していくのが、子宮内膜増殖症です。不妊の原因になるとともに、不正出血や月経不順などを起こします。といっても、この全てががんに移行するわけではありません。子宮内膜増殖症には、単純型と複雑型があり、それぞれに細胞の変化が進んだ異型タイプがあります。このうち、がんとの関係が強いのは、異型タイプの子宮内膜増殖症です。杉山さんによると「異型タイプだと、単純型、複雑型に関わらず20パーセント、複雑型の異型タイプだと30パーセントががんになっていく」といいます。
つまり、異型タイプの増殖症はがんになるリスクが高いのです。そして「実際には、複雑型の異型タイプか、高分化型の体がんか、判定するのは難しいところです」と杉山さん。そこで、異型タイプの子宮内膜増殖症は、0期として手術をして正確な病理診断を行うことが重要なわけです。
手術治療の個別化の問題
傍大動脈リンパ節郭清を行うべきか否か
ここでわかるように、がんの前段階である0期から子宮の外にまでがんが広がった4期まで、基本的には同じ手術が行われます。子宮頸部までがんが広がっていたり、子宮壁の筋層の奥深くまでがんが食い込んでいる場合は、靱帯などを含めて子宮を大きくとる(広汎子宮全摘術)、あるいは進行度によって胃から垂れ下がっている大網という脂肪の網までとるなど、いろいろな考え方のもとに手術が行われていますが、まだ検討段階です。これが標準といえるほどには確立されていないのが現状です。
ちなみに、先にあげたのはアメリカの子宮体がんの治療ガイドライン(NCCN)です。前述のように、アメリカでは放射線治療が重視されるなど状況が違うので、そのまま日本の現状には当てはめられない状態です。杉山さんは、「体がんの場合、手術の個別化という点ではまだまだ」と語っています。
中でも、現在問題になっているのは傍大動脈リンパ節の郭清を行うかどうかです。標準的な手術の中には、傍大動脈リンパ節の摘出が含まれています。骨盤内からさらに上の傍大動脈リンパ節に転移が広がっていないかどうかをみるためです。しかし、傍大動脈リンパ節郭清術とは動静脈周囲のリンパ節を腎臓の近くのレベルまでとる手術です。すなわち、ここのリンパ節をとるとなると「骨盤内のリンパ節郭清だけならば、おヘソのあたりまで切開すればいいのですが、傍大動脈のリンパ節までとるにはみぞおちまで切開しなければならないのです」と杉山さん。
同じカテゴリーの最新記事
- ICIとPARP阻害薬の併用療法が日本で初承認 進行・再発子宮体がんの新たな治療が今後も次々と!
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- 症例数はまだ少ないが、高齢者や併存症を持つ患者にも対応可能 子宮体がんにおける重粒子線療法の今
- 子宮体がんの最新治療と今後の可能性 免疫チェックポイント阻害薬を用いた治療が本格的にスタート!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に
- 子宮頸がんはアバスチンを加えた3薬剤、子宮体がんではダヴィンチ、卵巣がんには新薬リムパーザが
- 根治性、安全性、低侵襲性実現のために様々な術式を開発、施行 婦人科がん手術の現状
- 子宮体がんの術後補助化学療法で再発を防ぐ


