呼吸器症状への対策:「がん患者の呼吸器症状の緩和に関するガイドライン」を読み解く わかりにくい患者さんの苦しさ。周囲とのコミュニケーションが大切
呼吸不全・困難 それぞれの診断法
田中さんに呼吸不全の指標から聞いた。
「呼吸不全を診断する方法はいろいろあります。貧血であれば、採血をすればすぐわかりますし、指を挟んで経皮的動脈血酸素飽和度(SpO2)を計測するサチュレーションモニター(パルスオキシメーター)でわかります。動脈血を採取して、酸素や二酸化炭素の量をみる方法もあります(動脈血酸素分圧〈PaO2〉)。また呼吸回数を計測することもできます。つまり呼吸不全は検査により外から客観的に評価することができるのです」
一方の呼吸困難は、主観的であるため、患者さん本人の感覚によって差があることが特徴だ。
「検査による数値と本人の苦しさが必ずしも一致するとは限らない点で評価が難しいのです。そして、呼吸困難を訴える人は、精神的なケアなどが必要になることもあるのです」
「困難さ」を客観的にするために
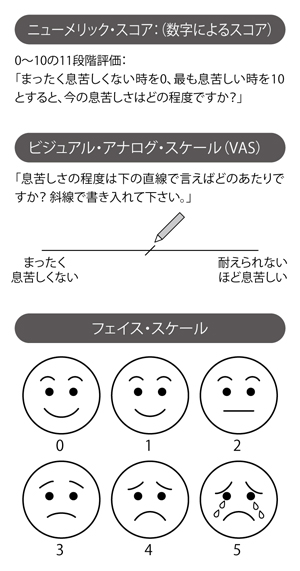
呼吸困難の診断については、直接患者に尋ねることが基本で、主観的な量的評価尺度と質的評価尺度を使っておこなえる(図2)。
「量的評価尺度には、全く息苦しくないときを0とし、最も息苦しいときを10とする11段階で患者さんに息苦しさを表現してもらう『ニューメリック・スコア』や、“まったく息苦しくない”から“耐えられないほど息苦しい”という両端の直線上に斜線を書き入れてもらう『ビジュアル・アナログ・スケール』、そして痛みの度合いを表現するときにも使う、つらさの度合いを顔の表情で示す『フェイス・スケール』といったものを使います。
質的評価尺度では、12の質問によりどのような息苦しさか、呼吸不全を伴うか、不安の要素はないかなどをたずねる『がん患者のための呼吸困難スケール』があります。息をすることに対してどの程度の努力が必要かという「呼吸努力感」、空気が薄い感じ・吸い込んでも足りない感じという「呼吸不快感」、おぼれるような不安を覚える「呼吸不安感」、の多面的な呼吸困難を点数化するものです。さらに、日常生活やQOLへの障害の度合いを評価するような方法(図3)もあります」
これらの評価をもとに治療のメリットとデメリット、患者本人の希望などを考慮して、どんな治療をどこまで行うかを判断する。

遠慮せずにつらさを伝えて
呼吸困難に対しては、医師や看護師、そして家族が、患者本人の危険信号を察知して対処することが重要だと田中さんは強調する。
「酸素量という数字データだけを見るのではなく『個々の患者さんで息苦しい内容が異なる』ということを医師や看護師、そして家族が早めにキャッチして、しかるべき評価を通じて正しくマネジメントすることが大事なのです。
そして、何よりも大切なのは患者さん自身が医師や看護師などに早めにご自身の症状を伝えることです。検査で問題なかったと言われても、検査データと自分の主観的な息苦しさにはギャップがあるのだということをきちんと知っておいて、遠慮せずに症状のつらさを伝えるべきです」
臨床現場での推奨治療は
呼吸器症状の治療については、『がん患者の呼吸器症状の緩和に関するガイドライン2011年版』の『Ⅲ章推奨』と『Ⅳ章関連する特定の病態の治療と非薬物療法』に明記されている(図4)。
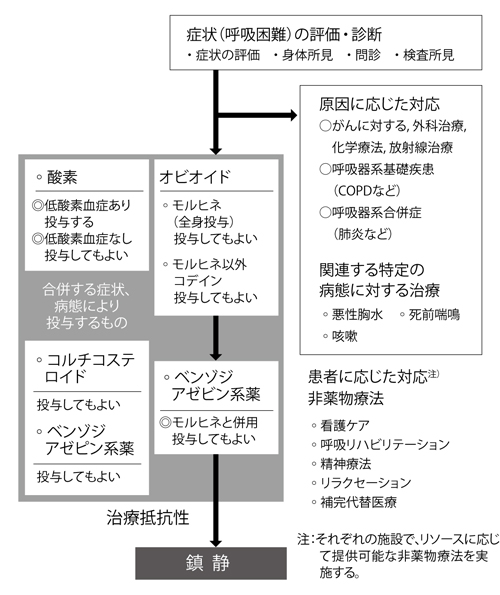
ガイドラインによると、呼吸器症状の治療は、酸素療法とオピオイド(医療用麻薬)などの薬物療法、そして非薬物療法がある。患者さんの症状に応じて治療を使い分けることが大切だ。
「現在、ガイドラインにおいては、確実に有効だと証明された治療法(標準治療)は残念ながらありませんが、臨床の現場で実際に施されている推奨治療はあります。なかでも強く推奨されるものは、低酸素血症に対する酸素療法です」
酸素療法は、呼吸不全が検査によって明らかな場合に実施される。
また、低酸素血症がない場合でも、弱い推奨(2)だが、酸素療法は実施してもよいとしている。


