悪性黒色腫、乳がん、卵巣がんなどで最新知見発表 遺伝子の解明により、患者により適切な治療薬が増える
未治療の卵巣がんにもアバスチンが有効
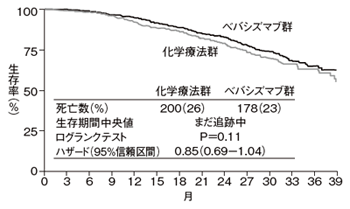
[卵巣がんに対するベバシズマブの効果(高リスク患者における生存率)]
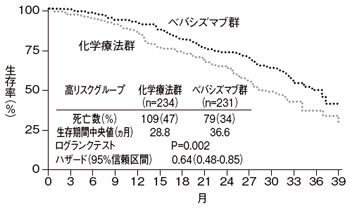
新しく卵巣がんと診断された人を対象とする、ICON7と呼ばれる第3相試験でも、パラプラチン(*)+ タキソール(*)による標準化学療法にアバスチンを加えることが、とくにより悪性の疾患で有用であることが示唆された。
6サイクルの化学療法+アバスチンの後にアバスチン(計1年間)を投与する群では、化学療法のみの群と比較して、無増悪生存期間が延長することが、昨年の欧州臨床腫瘍学会年次集会で報告されていたが、米国食品医薬品局、欧州医薬品庁は、承認申請のためには、全生存率の解析が必要だとしていた。
アバスチン併用群では死亡数がより少なく、追跡期間中央値28カ月における死亡リスクは、有意差はなかったものの、15パーセント低減した。試験前から計画されていたサブ解析として、術後1センチ以上の腫瘍が残るステージ3、または手術を受けたステージ4という、いわゆる高リスクの患者に限って検討したところ、死亡リスクが36パーセント、有意に低減していた。
ノルウェジアン・ラジウム病院のグンナー・クリステンセンさんは「この成績から、新しく卵巣がんと診断された患者すべてで、アバスチンが生存期間延長に有用だと結論するのは早計だが、とくに再発のリスクの高い患者においては非常に期待が持てる。ただ現時点では完全な答えは得られておらず、約2年後に得られる最終成績を待たねばならない」としている。

*パラプラチン=一般名カルボプラチン
*タキソール=一般名パクリタキセル
アリムタの維持療法で肺がんの無増悪生存期間が延長
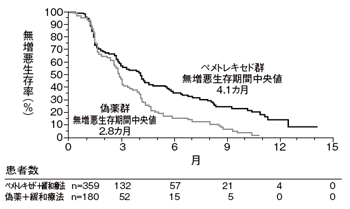
日本人のがん死の原因として、男性1位、女性2位の肺がんについても、興味深い演題が報告された。
1つは非常に治療困難な進行した非小細胞肺がんにおいて、アリムタ(*)を用いた維持療法によって、無増悪生存期間が延長したというものである。
PARAMOUNTと呼ばれる第3相試験では、標準的な4コースのアリムタ/シスプラチン(*)(一般名)による導入療法で効果のあった患者が、アリムタ群(アリムタ+緩和療法)または偽薬群(偽薬+緩和療法)に振り分けられた。
その結果、アリムタ群では疾患が増悪するリスクが38パーセント低減し、無増悪生存期間中央値も偽薬群の2.8カ月に対して、4.1カ月と良好であった。
疾患コントロール率(腫瘍が縮小、または安定)もアリムタ群71.8パーセント、偽薬群59.6パーセントでアリムタ群のほうが良かった。なお、副作用の出方はこれまでに単剤で報告されているものと同様であった。

アリムタ/シスプラチン治療は、進行した非小細胞肺がんの治療に効果的だが、一般的には4コースで治療を終え、疾患が増悪した場合には違う薬剤を用いた2次療法が必要だった。
セヴィレ大学のルイス・パズ-アレスさんは、治療の選択肢を弾丸にたとえ、「この疾患に対する治療選択肢は少ないため、すべての弾丸を1度に撃ち尽くすことは避けたい。今回の結果は、治療早期に他の治療法を"使い切る"ことなく、同じ薬剤で治療を継続できることを示唆している」と解説した。
また「維持療法はすべての患者に必要というわけではなく、導入療法中に明らかな副作用を認めた患者では、治療の休止期間を設けてもいい。一方、薬がよく効いた患者は、維持療法のよい候補だ」と述べ、治療に際してさまざまな要因を考慮して判断すべきであり、どの治療法を選択するのか、個々の患者にも知らせるべきと強調した。
*アリムタ=一般名ペメトレキセド
*シスプラチン=商品名ブリプラチン/ランダ
肺がんは遺伝子変異にもとづく個別化治療へ

この10年間の間に、肺がんのもっとも一般的なタイプである肺腺がんは、腫瘍のDNA損傷のタイプによって定義づけられることがわかってきた。その原因となる遺伝子変異の同定は、治療選択のための情報として、また治療効果を改善する上で、非常に重要である。しかし、多くの医療機関では、日常的に遺伝子変異を調べる検査を行っていないのが現状だ。
メモリアル・スローン・ケタリングがん研究所のマーク・G・クリスさんは、その理由について「そうした変異を検査、同定する技術についての知見が不足していたからである」と指摘。「米国で進められている肺がん遺伝子変異コンソーシアムのプロジェクトでは、各施設でそれぞれの患者に対して最も適切な治療法を選択するために、遺伝子変異についての情報を日常的に得ることができるシステムの確立を目指している」と、述べた。
今回、本プロジェクトにおいて、進行した肺がん患者の3分の2に認められる、腫瘍の増殖や進展を促す遺伝子変異、いわゆる"腫瘍ドライバー変異"が、少なくとも10は同定されるなど、大きな「進歩」が認められたことが報告された。
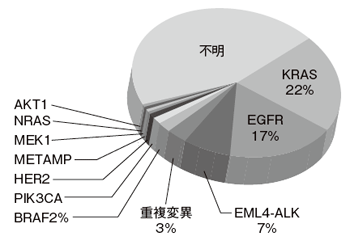
研究対象となったのは1000例の肺腺がん患者で、遺伝子変異の特徴を明らかにするとともに、EGFR遺伝子変異を有する患者に対しては、認可されているタルセバ(*)による治療を行った。また、特定の遺伝子変異を有する患者については、その変異を有する患者を対象とした標的治療薬の臨床試験への参加を推奨した。
今回明らかになったのは、(1)肺腺がん患者の54パーセントに治療選択に有用な遺伝子変異が認められた、(2)EGFR遺伝子変異は、若年、女性、喫煙未経験者に多い、(3)KRAS遺伝子変異は、高齢、女性、喫煙経験者に多い、(4)本プログラムは、肺がんだけでなく、他のがん種においても遺伝子変異による治療の個別化のモデルとなりうる、ということであった。
クリスさんは、「本プロジェクトに参加しているいくつかの施設では、すでに日常的に、術後すぐに腫瘍を解析し、肺がんのタイプを同定して治療選択を行っている。これは他のがんの個別化治療にも応用できるモデルシステムだ」としている。
今年の米国臨床腫瘍学会の年次総会のテーマである「患者、経路、進歩」──。「患者」を知り、腫瘍の「経路」を知ることで、新たな研究手技や治療法などの「進歩」が得られ、また逆に研究手技や治療法が「進歩」することで、「患者」や「経路」をよりよく理解し、「患者」に対して適切な治療「進歩」がもたらされる。
「患者、経路、進歩」は、今回の集会に限らず、今後のがん医療発展のためのキーワードだといえるだろう。
*タルセバ=一般名エルロチニブ
同じカテゴリーの最新記事
- 有効な分子標的薬がなかったEGFRエクソン20挿入変異陽性肺がんに ついに承認された二重特異性抗体薬ライブリバント
- 手術後の再発予防に加え、Ⅲ期の放射線化学療法後にも EGFR変異陽性肺がんタグリッソの治療対象さらに広がる!
- PARP阻害薬や免疫チェックポイント阻害薬に続く トリプルネガティブ乳がんに待望の新薬登場!
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- SONIA試験の結果でもCDK4/6阻害薬はやはり1次治療から ホルモン陽性HER2陰性の進行・再発乳がん
- dose-denseTC療法も再脚光を ICI併用療法やADC新薬に期待の卵巣がん
- 心不全などの心血管の副作用に気をつけよう! 乳がんによく使われる抗がん薬


