- ホーム >
- 検査・治療法 >
- 他疾患合併患者さんのがん治療
75歳以上でがんになったとき 治療選択など気をつけたいポイントは?

話す長島文夫さん
高齢化とともに、がん罹患者数が増加の一途をたどっています。2018年に始まった第3期がん対策推進基本計画において初めて「高齢のがん」対応の必要性が明文化されました。以降、「高齢者のがん薬物療法ガイドライン」(2019年)、「高齢者がん診療ガイドライン2022年版」「高齢者総合機能評価(CGA)に基づく診療・ケアガイドライン2024」など、さまざまな動きが出ています。
高齢でがんになった場合、患者さん本人はどう考え、何に注意すべきなのでしょうか。杏林大学医学部付属病院腫瘍内科教授の長島文夫さんに聞きました。
加齢はがんの原因になるのですか?
日本国内のがん罹患者数、死亡者数はともに増加の一途をたどり、2019年に「がん」と診断された症例数はおよそ100万例(男性56万6,460例、女性43万2,607例:がん統計2023より)、がんで死亡した人は約38万人に達しました。
また、1981年以降、がんは日本人の死因第1位。現在では総死亡者数のおよそ3割を占めています。男性、女性ともに、おおよそ2人に1人が一生のうちに一度はがんと診断され、男性ではおおよそ4人に1人、女性ではおおよそ6人に1人が、がんが原因で死亡しています(図1)。
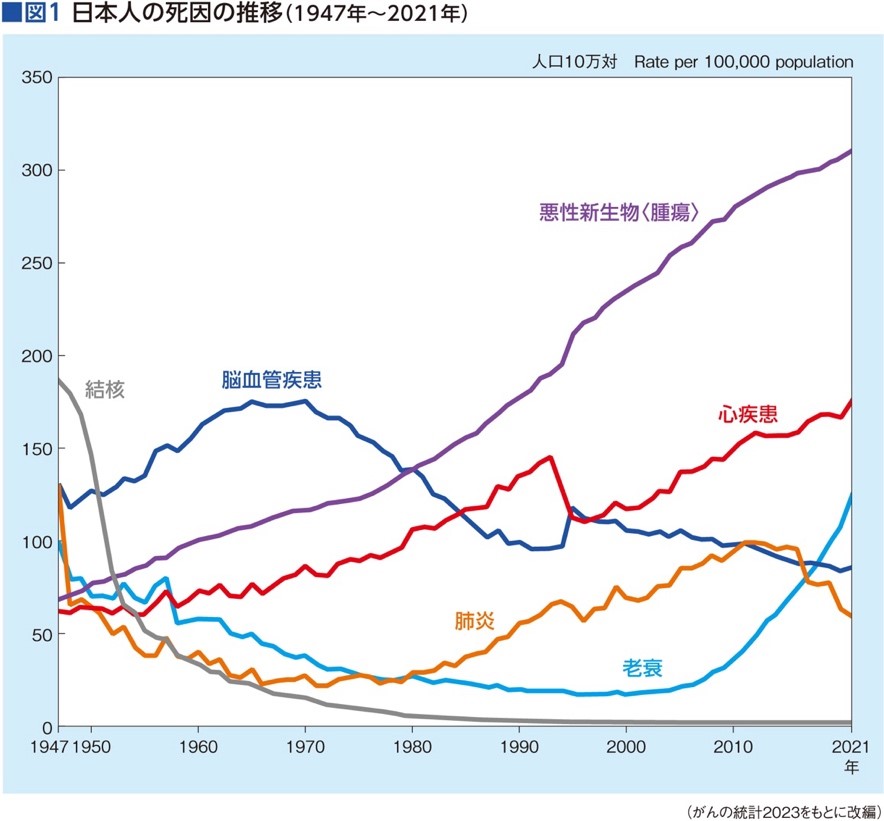
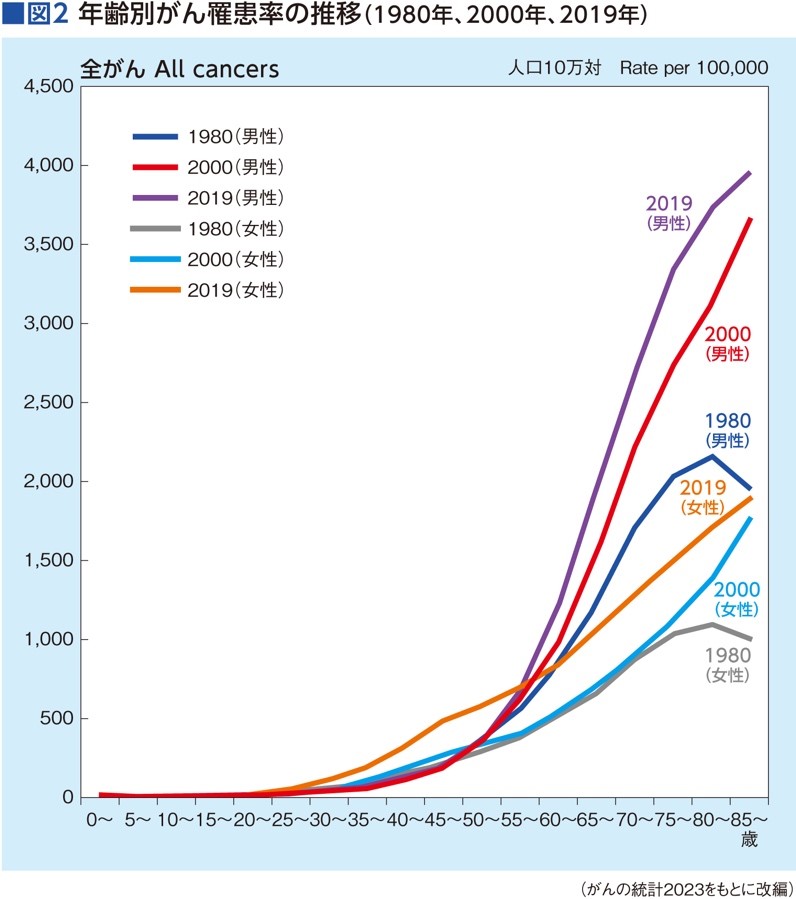
「がん罹患者数増加の背景には、日本社会の高齢化があります」と杏林大学医学部付属病院腫瘍内科教授の長島文夫さんは指摘します。がん罹患率は加齢とともに上昇します。加齢そのものが、がんの発症の要因となっているのでしょうか?
「私たちの体の細胞は毎日、分裂して新しく作られますが、細胞分裂をするときに変異が起こることがあります。体は変異した細胞を修復・除去する機能を持っているので、通常、変異は取り除かれ、正常な状態を保つことができます。しかし年齢を重ねるにつれて細胞分裂の回数が増えて変異の可能性が高まり、同時に修復機能も低下します。その結果、異常な細胞が増えやすく、それが悪性化すると〝がん〟になります。つまり、人は誰しも加齢によって、がんを発症しやすくなっていくのです」(図2)
高齢がん患者さんの特徴とは?
高齢(ここでは75歳以上とします)でがんになった場合、その病態には特徴があると長島さん��話します。
「高齢のがん患者さんは、身体的、精神的、社会的に弱々しい傾向があります」
具体的には、腎機能、心肺機能、呼吸機能といった臓器機能の低下、糖尿病や脂質異常症、高血圧といった併存疾患、筋肉量や筋力の低下(サルコペニア)、さらに加齢によって出現する視力低下、難聴、尿失禁、抑うつ傾向、認知症などの諸症状(老年症候群)を伴うことが多く、これらは身体的、精神的脆弱さに繋がります。また、経済的不安や孤立を抱える高齢者も少なくないというのです。
「社会的な脆弱さも深刻です。老々介護の状態だったり、独居の高齢患者さんも増えていて、自身で介護保険を申請できないためにサポートを受けられていないなど、社会から孤立しているケースも増えています」
治療選択に大切なことは?
がんと診断されたら、通常は標準治療に則って治療を進めますが、高齢患者さんの場合、前述の「身体的、精神的脆弱さ」ゆえに標準治療を選択できないケースが少なくありません。そもそも標準治療を確立するための臨床試験は、たとえ年齢そのものの制限がなくても、これまでは状態のよい比較的若い患者さんの登録が多くなっています。老年症候群などの背景を持つ高齢患者さんは、臨床試験に参加していないのです。
とはいえ、「高齢だから標準治療ができないわけではない」と長島さんは言います。
「75歳以上でも、心身ともに元気な患者さんには標準治療を考えます。たとえ糖尿病などの併存疾患があっても、しっかりコントロールできていれば標準治療の支障にはなりません。ただ、身体的、精神的に弱々しい状態にある患者さんで、標準治療を受けることが厳しいと判断せざるをえない場合、本人の意向を尊重した上で、全身状態を加味して治療方針を決めていきます」
75歳以上の高齢患者さんは何かしらの「弱々しさ」を抱えることが多く、そうした状況を考慮せずに無理に標準治療に挑んでも、本来期待される治療効果が得られないばかりか、逆に合併症や副作用にひどく苦しんだり、QOL(生活の質)が低下したりと、患者さんの不利益を招きかねません。
「標準治療が難しい場合、全身状態が不良で手術や薬物療法にとても耐えられない状況ならば対症療法がふさわしく、また、強い治療は困難でも何かしらの治療は受けられるようならば強度を下げた治療を行います。高齢患者さんの場合、強度を下げた治療での対応を考慮する必要があると思います」と長島さん。
また、がん種によっては、標準治療そのものに、副作用が強く出がちなものと比較的緩やかなものなどがあり、緩やかなものならば標準治療を選択できるケースも多いと考えられます。
たとえば、手術は体力的に厳しいので放射線や抗がん薬を選択する、副作用が強めの細胞障害性抗がん薬(シスプラチンなど)投与は厳しいけれど、分子標的薬単剤ならできそうなど。
「高齢の患者さんに対しては、より毒性の弱い治療を標準治療にしていこうという動きもあります」と長島さん。また、治療選択をはじめ諸々の判断の際に大切なことは、「丁寧に時間をかけて診察して評価を繰り返すこと」だと強調します。
「診察を通して、まず、本人に意思決定能力があるかを評価し、必要に応じて認知機能低下の有無も確認します。意思決定能力がある場合、治療についての本人の希望や意向を会話から引き出していきます。これには時間がかかることが多く、『手術は絶対イヤ』とか『食べたいものを食べられなくなることだけは避けたい』といった意向もあれば、『家族の希望で抗がん薬治療をすることになったけれど、ほんとはしたくないんだ』と話す人もいます。我々医療者は、本人の意向にできるだけ添う医療を提供したいと思っています」(図3)

高齢者機能評価(GA)という老年医学の考え方
治療法選択に際しては、本人の意向がまずあって、次に全身状態を評価して判断するわけですが、その判断基準はガイドラインにも明記されていないことが多く、医師の裁量に任されているのが現状です。そんな中、高齢者の身体的、精神的、社会的機能の程度を多角的に評価するために、老年医学の高齢者機能評価(Geriatric Assessment:GA)の活用が注目されています。
GAとは高齢者が抱える身体機能、臓器機能、認知機能などの低下や、併存疾患、薬の相互作用、社会的背景などを多角的に評価する老年医学領域の考え方で、がん領域においても、全身状態の程度を評価する際に見逃されがちな問題点の発見を促すことが期待されています。
「GAは時間と労力がかかるので、がん領域で行う場合、例えば8つの質問に答える簡単なスクリーニングツールを使ってから、必要に応じて精密な検査に進んだほうがいいケースを拾い上げます」と長島さん。
2020年以降、高齢のがん患者さんを対象に、GAの有用性を示す臨床試験結果も相次いで報告されています。
根治的治療が困難な75歳以上の非小細胞肺がん患者さんを対象に、GAの実施とその評価結果に基づく治療介入が行われ、それによってがん患者さんの満足度の向上が得られることが明らかになりました(ENSURE-GA試験)。
また、70歳以上の消化器がん患者さんを対象に、GAの実施とその評価結果に基づく介入やコミュニケーション支援を行うことで、治療効果の改善とコミュニケーションの改善が促進されることが報告されています(MAPLE試験)。
これらの研究結果からも、治療過程においてGAの活用が有効であることが期待されますが、今後、GAの結果に応じて適切な治療法が導き出される可能性はあるのでしょうか?
「高齢者の多様性を、1つの尺度で簡単に区分することはなかなか困難なのではないかと思います」と話し、さらに続けました。
「やはり1人ひとりの患者さんに時間をかけて丁寧に向き合い、その人の身体的、精神的、社会的機能の程度を把握することが必要なのです。〝高齢者のがん〟と括られがちですが、重要なのは年齢ではなく、その人の体の状態です。年齢に伴って低下していく体の機能、そして認知機能の状態を少しでも正しく把握するための1つの手段としてGAが活用されるといいと思っています。そして重要なのは、機能が低下している場合には、必要な支援を継続することです」


