日本発の定型手術を伝えるために世界行脚 胃がん手術の向上を目指す
常に先を読み、出現する物を予測して対応
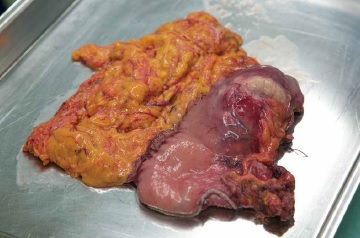
手術開始から約70分、がんを持った胃が摘出された。腫瘍が少し大きめだったため、幽門側から胃の5分の4が切除された。取り出された胃の組織が、迅速診断に回され、腫瘍から切除断端までの距離が十分取られているかどうかが調べられたようだ。やはり結果はマイナス。転移は疑われなかった。
残った胃上部と空腸(小腸)の吻合が行われた。再建方法はルーワイ法と言われる方法だ。胃と空腸は、自動吻合器で吻合されたが、十二指腸の断端、そして空腸と十二指腸の縫合は、実に丁寧に、佐野さん自らの手により小気味よく縫い留められていった。
名医の手術は、手の動きが実に優雅だ。
吻合された部分が慎重に検索され、腹腔内が生理食塩水で洗浄された。排液用のドレーンが腹部に留置された後、閉腹され、手術は無事終了。手術時間140分、出血量はわずか40mlだった。
「手術は、毎回同じことをやっているようですが、患者さん一人ひとりは違うので、常に1秒、2秒先を読んで、そこに何が出てくるのかを予測して、対応していかなければならないのです。一種の運動神経が必要です。ですから一つひとつを、本人が経験しながら身につけていかなくてはなりません。今日はビデオを撮りませんでしたが、多くのケースでなるべく撮るようにしています」
佐野さんは、年に2~3回セミナーを開催し、日本中の若手の医師を10~20人呼んでは、大きなモニターに映し出しながらすべての操作を説明し、質問にも応じながら手術を行う。自分自身も勉強になるという。
「慣れてくれば、多少解剖が分からなくても手術はできるんです。でも後でビデオなどを見て、“なるほど、そういうことか”と気づくこともある。その気づきを後輩に伝えられれば、彼らは、僕が回り道をして習得したことを早く身に付けることができます」
腹腔鏡手術のメリット、デメリット
昨今、患者にやさしい低侵襲な治療として注目を集め、同院もその治療のメッカである腹腔鏡手術について、佐野さんはどのような考えを持っているのかが気になった。
「手術の教育という点では、腹腔鏡手術は、術者と同じ画面をみんなで共有できるのでとても優れていると思います」
ただし、腹腔鏡手術は体にやさしい部分とやさしくない部分があるという。「傷が小さくて手術から1~2週間の立ち直りは早い。手術で触る範囲も少しずつ丁寧に触るし、お腹の中が外気にさらされず、自然に腸などが動いたままで手術が進みますから、体に与える影響は軽くて済みます」
しかし、がんの治療ということを考えるとまだ問題があると佐野さん。
「俯瞰視できないというのが大きな問題です。例えば開腹は大きながんがあった場合、くるんで触らないようにそっと避けながら、遠くから切っていき、最後にごそっと取るということができます。しかし腹腔鏡手術では限られた視野の中でつまんでいくので、知らず知らずに腫瘍を突っ突いていることもあり得るのです」
触覚がないのも問題だという。
「腫瘍を優しく触ることができないし、触ってみてここまで硬いぞといったことは直接手で触れないと分かりません。お腹の中を全部見渡せて触れるという点では、まだ開腹手術が勝っています。もちろん腹腔鏡手術もかなり進化しています。早期がんではほぼ手技が確立しています。さらに機械の性能が向上したり、3Dやロボットなどの進化でもっと細かいことができるようになり、見て触って判断するという外科医のセンスを補助できるようになれば、良い治療法になるはずです」
変わる日本人の胃がん病態
昨今、胃がんは、その治療法だけではなく、胃がんの性質自体も変化が進んでいると佐野さんは説明する。「現在胃がんは、胃の下半分にできるがんが多いですが、今後はどんどん減ります。胃の下部にできるがんはピロリ菌と関係している場合が多いのですが、ピロリ菌は若い世代のお腹にはほとんどいないからです」
先進国は衛生状態が良くなり、どんどんピロリ菌の保菌者が減ってきた。日本人も今の80~90歳代はほぼ持っていたのが、50歳代以降では5~60%。20歳代は20%、小学生では5%しかいないという。
「胃袋自体が昔と今とでは違うものになっている感じです。その代わりに、欧米ですでに増え始めている、胃の入口から食道下部にかけての新しい腺がん(食道胃接合部がん)が増えます。胃酸が出て、その逆流によって、将来的に下部食道や胃の入口付近に腺がんを発症するのです。日本もこの新しい胃がんに備えるべきです」
胃がんは減少の一途をたどると言われているものの、また新たな取り組むべき課題があるようだ。


