頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
第Ⅲ相試験に参加する条件
こうした経緯の結果、今回組まれた第Ⅲ相試験も、基本的な患者選択基準はほぼ第Ⅱa相試験と同じになっている。まず、頭頸部の扁平上皮がんであることは大前提で、頭頸部のがんでも腺がんなどタイプの違うがんだと参加できない。さらに、
1.文書による同意が得られる人
2.18歳以上の人
3.全身状態(ECOGのPS)が0~1の人
4.組織学的に確認された局所難治再発性または2次原発性の頭頸部扁平上皮がんの人
5.原発性または再発頭頸部がんに対する治療としてプラチナ製剤を含む全身化学療法など、2種類以上の治療を行い、これが中止になった方、あるいは治療中や治療後に病勢進行が認められた患者(プラチナ製剤を含む化学療法が禁忌、または、推奨されないと腫瘍内科医が判断した場合を除く)
6.各種臓器機能が保たれている人
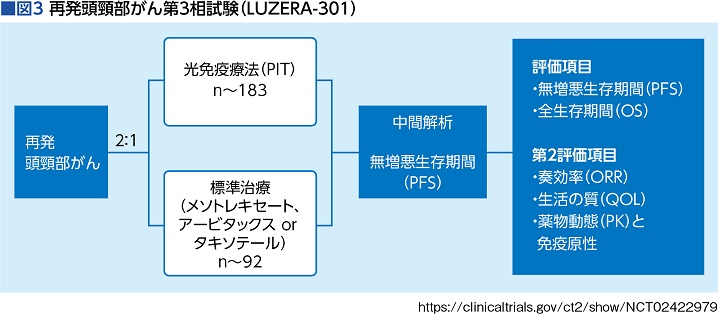
などの条件が東病院のホームページには記載されている。被検者数は275名(予定)で、多施設無作為オープンラベル試験のため、患者は無作為にASP-1929群と、頭頸部がんの標準治療である抗がん薬治療群に2:1の割合で割り付けられる。つまり、光免疫療法を受けられる人は183人で、92人はメソトレキセート(一般名メトトレキサート)、アービタックス、もしくはタキソテール(同ドセタキセル)のいずれかの抗がん薬治療を担当医が選ぶ形で試験が行われ、患者自身はどちらが使われているか知ることができない(図3)。
「遠隔転移のある多くの患者さんからもぜひ参加したいと連絡がありますが、遠隔転移のある方は参加できません。また、比較対象群に割り付けられて抗がん薬治療を受けたものの、効かなかったという患者さんを救済するため、途中から光免疫療法群に移行できる設計にしてほしいとお願いしましたが、今回、残念ながらそれはできないとのことでした」
上記のほかにもさまざまな条件があり、登録は意外に「狭き門」。例えば、がんが消失したあとにトラブルが発生する可能性のある人は登録が難しい。
「例を挙げると、頭の近くに腫瘍がある場合。腫瘍が消滅したあと、頭と鼻の間の壁が消えて髄液が出るようなことになれば、髄膜炎という重篤な合併症が起きる可能性があります。同様に、のどの大きながんが消失し��結果、食物が肺に入って、誤嚥性(ごえんせい)肺炎を起こしてしまうこともあり得ます」
全身状態がいい、各種臓器機能が保たれている人という条件も、「再発頭頸部がんで2種類以上の治療を受けたあとの患者であれば、決してハードルの低い条件ではない」と田原さんは言う。
そのため、試験に参加できるかどうかの判断は、かなり厳密なものになりそうだ。それでも、光免疫療法に割り付けられれば、完全奏効の可能性もあるのだ。希望する患者はぜひ主治医に相談のうえ、登録を試みていただきたい(*3)。
*3 当院で実施している治験 > 頭頸部がん > 使用される新薬(治験薬)ASP-1929
早期がん、他のがん腫、術後補助療法など期待される今後
今回の臨床試験はまさに「突破口」と考えられ、前述したように今後はがん治療のさまざまな方向に展開していくと考えられる。まずは他の薬剤でのトライアルだろう。
「がん細胞にたくさん発現している分子を狙った治療、例えば、乳がんにおける抗HER2薬ハーセプチン(一般名トラスツズマブ)への応用などは、すでに研究が進められているようです。また、日本人の食道がんには扁平上皮がんが多いことから、当院では食道がんの扁平上皮がんを対象とした光免疫療法の第Ⅰ相試験の登録を開始しました(2019年2月、医師主導治験)。そのほか、PD-L1などの分子を標的にした免疫チェックポイント阻害薬との複合体など、さまざまなトライアルが進められているようです」と田原さん(図4)。

他のがん種に関するトライアルも、動物実験レベルではかなり進められているとのこと。膵がん、膀胱がん、乳がん、胃がんなど、体表面からのアプローチが必ずしもたやすくないがんにも効果があることがすでに確認されている。
「ただ、ヒトへの応用は、まだまだ時間がかかるでしょう。例えば、肺がんに光免疫療法を行ったとき、肺自体に穴が開かないのかなど、1つひとつ慎重に確認して進めていく必要があります」と田原さんは語る。
「早く取り組みたいと思うのは、早期がんへの適用ですね。早期のがんは血管に浸潤していないので、危険が少なく、完治できる可能性があります。頭頸部のがんなどは早期でも表面にたくさんがんができる人が多く、現状では内視鏡などで何回も切除するので負担が大きい。しかし、光免疫療法ならファイバーを刺す必要もなく、口腔内に光を照射するだけで治療できる可能性もあります」
体の深部にできたがんでは、術後補助療法の可能性が大きいと言う。
「手術の前日に薬剤を点滴しておき、開腹したときに光を照射する方法です。今は術後に再発防止のため、抗がん薬治療や放射線治療を行いますが、どちらも体に負荷のかかる治療です。術中に光を照射したらそれで終わり、という時代が来れば一番良いと思います」
実を言えば、光免疫療法の名前に「免疫」という言葉が入っているのにも理由がある。光が当たって破裂し、壊死したがん細胞からは、細胞内にある物質が外へ漏れ出るが、周りの免疫系がこれを認識し、キラーT細胞が活性化することで、体内に残った、あるいは転移したがんまで攻撃するのではないかと推測されているのだ。
これに関しては「そこまで検証できるのはまだまだ先だと思います」とのことだが、とにかく実臨床に向けた大きな一歩を踏み出した光免疫療法は、今後も目の離せない治療法であると言えるだろう。
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 自分の免疫細胞も活用してがんを攻撃 PRIME CAR-T細胞療法は固形がんに効く!
- 頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 進行膵がんに対する TS-1+WT1ペプチドパルス樹状細胞ワクチン併用療法の医師主導治験開始
- がん患者を対象とした臨床試験で証明された、米ぬか多糖体(RBS)の免疫賦活作用
- 先進医療の結果次第で、大きく進展する可能性も! 進行・再発非小細胞肺がんに対するNKT細胞療法
- 現在3つのがん種で臨床試験を実施中 がんペプチドワクチン療法最前線
- 免疫力アップで照射部位から離れた病巣でもがんが縮小 アブスコパル効果が期待される免疫放射線療法


