痛み治療はがん治療の一部。患者さんは痛みを積極的に訴えることが大事
WHO方式は 痛み治療のゴールドスタンダード
今日では、がんの痛みに対する世界共通の治療の仕組みも作られている。世界保健機関(WHO)が1986年に発表した「WHO方式がん疼痛治療法」(1996年改訂)だ。
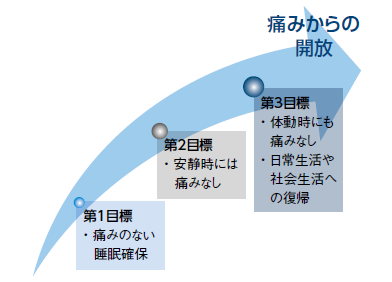
例えば、WHO方式が掲げる目標は3つ(図3)。第1は痛みのない睡眠の確保。第2は安静時には痛みがないこと、第3は最終目標で、日常活動しても痛みがないことだ。そして、「がんにおける痛みの治療は薬が主役です。WHO方式でも明文化され、そのための5原則も定められています」。
5原則とは、❶なるべく飲み薬(経口薬)を用いる、❷痛くなったら使うのではなく、いつも痛くないよう時刻を決めて定期的に服用する、❸患者さんの痛みの程度を判断し、それに見合う鎮痛効果の薬を使う、❹個々人(個別的)に合わせて処方する、❺その上で副作用などに対し、細かい配慮をする、の5つだ(図4)。
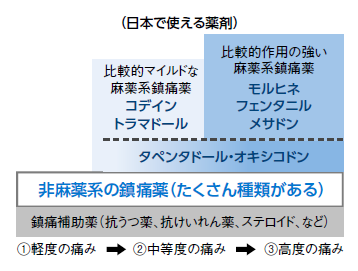
5原則に従い、処方されるWHOの3段階の鎮痛薬は図5のような薬になっている(3段階除痛ラダーと呼ばれる)。必ずしも 1 ➡ 2 ➡ 3 と段階的に進むのではなく、強い痛みに苦しんでいる人は最初から3段階目の薬からスタートし、痛みが落ち着いたら 3 ➡ 2 ➡ 1 と下がることもあるという。

痛みの強さに応じて 使い分ける鎮痛薬
第1段階(軽度の痛み)に使う「非麻薬系鎮痛薬」には、解熱鎮痛薬のアセトアミノフェンや、非ステロイド性抗炎症薬(NSAIDs)などがあげられる。*ロキソニン、*ボルタレンなど馴染みの市販薬も多い。
「市販薬は緊急避難的に使っていただいてもいいのですが、NSAIDsは長期に使うと胃潰瘍、腎機能低下などの副作用が出る可能性があります。また病院で第1段階の薬を処方されているのに市販薬をプラスすると、1日の許容量を超えることもあります。この段階の薬は種類が多く、医師は患者さんの基礎疾患や年齢などを勘案して選んでいます。処方された薬の効き目が不十分と思ったら、再度相談するといいでしょう」
第2段階(軽~中等度の痛み)に使うのは、オピオイド鎮痛薬(麻薬系鎮痛薬)と呼ばれるもので、*コデイン、*トラマドールがあげられる。コデインは古くからある薬で、咳止めとして、市販の風邪薬の成分として使われている薬だ。そして、第3段階(中等度~高度の痛み)には、麻薬系鎮痛薬である*モルヒネ、*オキシコドン、*フェンタニル、*メサドン、*タペンタドールといった薬がある。メサドン、タペンタドールは2013年、14年と相次ぎ発売された薬剤。メサドンは作用時間が長く個人差が大きいため、資格を有する医師によってのみ処方される薬剤になる。タペンタドールは、医療用麻薬としての鎮痛作用に加え、治療がやや困難な神経痛タイプの痛みを緩和、鎮痛作用は通常量のモルヒネやオキシコドンに匹敵するという。また、フェンタニルもそれまであった貼付剤や注射薬に加わって、13年には頬や舌下の粘膜から吸収させ、効果も早く現れる新製剤も加わっている。

麻薬系鎮痛薬についてぜひ知っておいて欲しいのは、「第1に重篤な副作用がないこと。副作用は便秘と吐き気ですが、便秘薬と吐き気止め(制吐薬)はセットで処方されることが多いので、それほど心配ないと思います(図6)。第2に使用制限がないこと。数十mgから数千mgまで処方可能です。量の多い少ないに関わらず、痛みがとれて副作用が問題とならなければ、それが患者さんにとって適量なのです」
ただし、1点注意も必要だ。
「傾眠といって、食事中や話をしている最中に突然眠ってしまうような、通常の眠気とは明らかに違う場合、周囲の人はすぐに病院に連絡して下さい。意識が朦朧とした状態を放置すると、場合によっては呼吸が弱くなり命に関わる場合もあるからです」
ただし医師の指示通り使用すればそうしたことはほとんど起こらず、「昨日薬を飲み忘れたなどで、一気に大量に飲んでしまったりすると起こる場合がある」という。
*ロキソニン=一般名ロキソプロフェンナトリウム水和物 *ボルタレン=一般名ジクロフェナクナトリウム *コデイン=商品名コデインリン酸塩など *トラマドール=商品名トラマール *モルヒネ=商品名MSコンチンなど *オキシコドン=商品名オキシコンチンなど *フェンタニル=商品名デュロテップなど *メサドン=商品名メサペイン
*タペンタドール=商品名タペンタ
正しく飲めば安全確実 麻薬系鎮痛薬を上手に使う
「麻薬系鎮痛薬は何カ月、何年と服用しても、正しく服用していれば体を蝕むことはありません。ですから、医師の処方のもと、安心して痛み治療を受けてください」
中には、8年間も麻薬系鎮痛薬を服用しながら、過ごしていた人もいるという。
「直腸がんの手術後、再発し、骨に転移して、骨盤の3分の2はがんで溶けてしまった患者さんがおられました。しかし、その方は麻薬系鎮痛薬を飲み続けながら通常の生活を送り、亡くなる2週間前まで仕事をしていました」
さらに、薬の効き目が十分でなくなってもできることは色々ある。
局所のがんに放射線を照射し、がんを小さくして圧迫痛をとったり、神経ブロックで麻酔がかかりっぱなしの状態を作り出すといった治療だ。
最後に、患者さんが自分でできることはあるだろうか。
「どうすれば楽になるかは人により千差万別。それを積極的に探して欲しいです。休んでいると楽という方もいれば、少し体を動かしたほうがいいと言う方もいます。入院中なら、例えば看護師さんに『湯たんぽをお腹に入れると楽』など伝えてください」
とにかく、痛みをありのままに訴えてくださいと佐藤さんは強調する。
「痛みの治療はがん治療の一部です。痛みで苦しむ必要は全くありません」
同じカテゴリーの最新記事
- こころのケアが効果的ながん治療につながる 緩和ケアは早い時期から
- 緩和ケアでも取れないがん終末期の痛みや恐怖には…… セデーションという選択肢を知って欲しい
- 悪性脳腫瘍に対する緩和ケアの現状とACP 国内での変化と海外比較から考える
- 痛みを上手に取って、痛みのない時間を! 医療用麻薬はがん闘病の強い味方
- 不安や心配事は自分が作り出したもの いつでも自分に戻れるルーティンを見つけて落ち着くことから始めよう
- 他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
- これからの緩和治療 エビデンスに基づいた緩和ケアの重要性 医師も患者も正しい認識を
- がんによる急変には、患者は何を心得ておくべきなのか オンコロジック・エマージェンシー対策
- がん患者の呼吸器症状緩和対策 息苦しさを適切に伝えることが大切


