他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
緩和ケアの早期介入はQOLや予後を改善する
緩和ケアは治療を尽くした最後に受けるもの、というイメージはいまだに強いが、実はそうではない。早期の緩和ケアの介入は、患者さんのQOLや生命予後を大きく改善するという報告があるのだ(図2)。
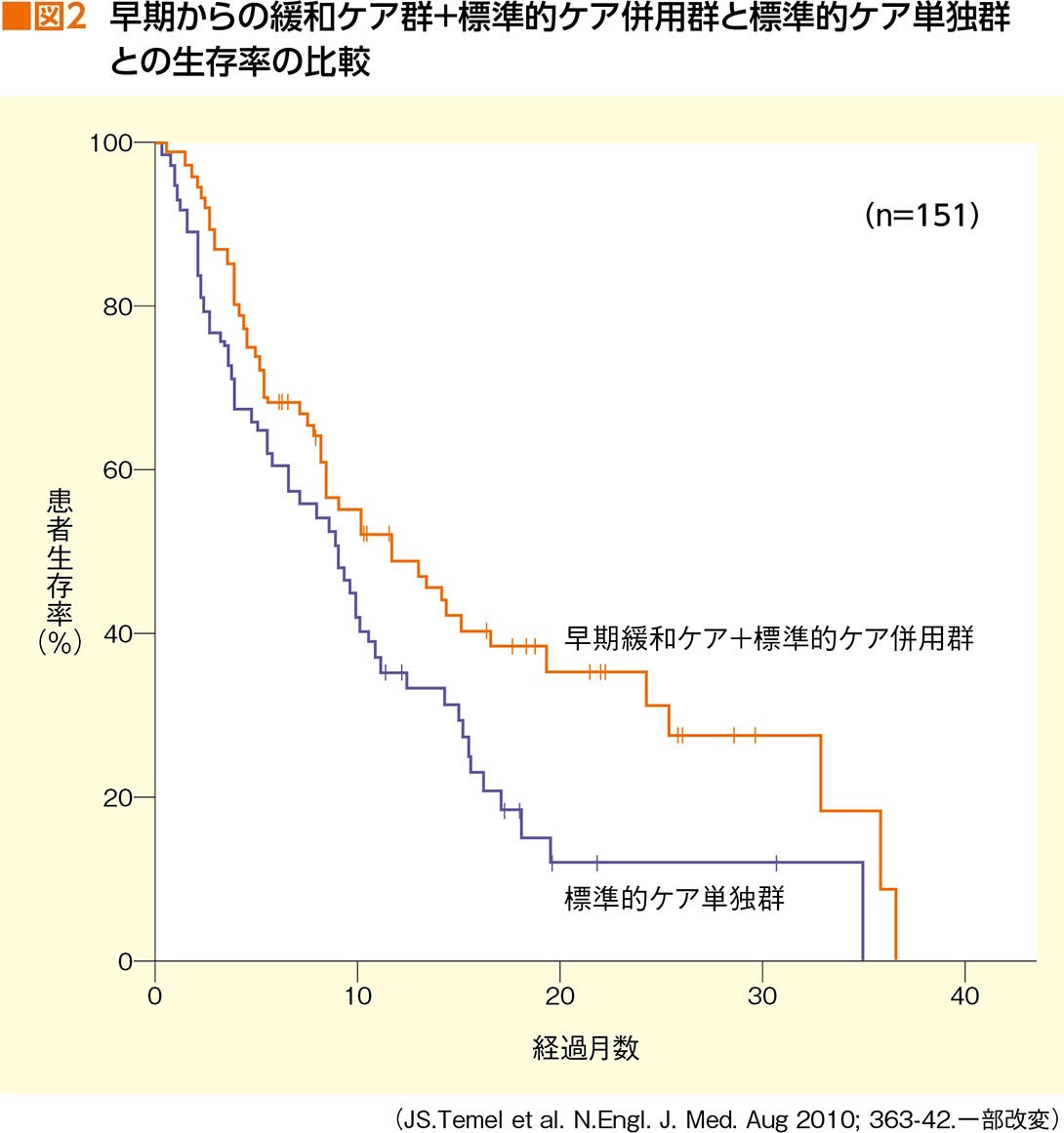
「この報告は進行肺がんのケースですが、標準治療と同時に緩和ケアを介入した患者さんのほうが、標準治療だけの患者さんよりQOLの状態が良く長生きしたという報告が、アメリカの比較試験で示されています。さらに、緩和ケアを介入すると抗がん薬のサイクルは少なくなるのに生命予後は変わらない、という別の報告もあります。
このように早期の緩和ケアの介入によって侵襲的な治療を避けることができ、QOLの改善に大きく寄与することが期待できるわけです。もちろん、膠芽腫を含めた他のがんでも同様の効果が期待できます。この認識がもっと広まっていくことを望みます」と、青木さんは語る。
患者は聞く勇気を、医師は伝える勇気を
現状、日本では悪性脳腫瘍に対する緩和・終末期ケアはあまり行われていないのでは、というのが青木さんの見解だ。
「私はACPに尽きると思います。ACPに取り組むことは、終末期の患者さんや家族の満足感を高め、同時に不安の軽減に繋がります。でも現実はされていないことが多い」と青木さんは指摘する。
ACP(Advance Care Planning:アドバンス・ケア・プランニング)とは、自分が希望する医療・ケアを受けるために、大切にしていることや望んでいることは何か、どこでどのような医療・ケアを受けたいかということを前もって考え、周囲の信頼する人たちと話し合い共有することである。そのアプローチによって、患者さんや家族の苦しみを予防・緩和し、QOLを改善していくのだ。
「家族と過ごしたい、伝えたいことがある、会いたい人がいる、そういう患者さんのQOLを最優先に考えます。悪性脳腫瘍で意識がはっきりしているのは半年から1年です。その時間をどう過ごしたいのか、それをしっかり話し合えている医師は少ないのではないでしょうか。
患者さんは、自分の頭で��えられるうちに、主治医にご自身の予後をきちんと聞いてください。ご自身の病気が今後どんな経過をたどるのか、身の回りのことを自立してできるのはいつまでなのか。人生に係わる大切なことなのに、教えてもらっていない患者さんが多いと感じています。
怖いかもしれませんが、聞く勇気を持ってください。医師も勇気を出して聞いてきた患者さんに対して、きちんと答えなければなりません。治療とケアの両立を考える医師なら答えられるはずです。患者さんもそんな医師を、がんばって探してほしい」と、青木さんはエールを送る。
「その上で、自分は治療をどこまでやってほしいのか、ご家族ともしっかり話し合い、主治医に伝えてください。ご自身の意思を周りと共有することが大事です。おそらく多くの患者さんは、辛い治療ならしたくないと思っているでしょう。『先生にお任せします』という言葉は、どうか封印してください」
負け戦に、上手に負ける
最後をどこで、誰と過ごしたいのか。元気なうちに決めておきたい。そのためには前もっての準備も必要だ。青木さんはアドバイスをくれた。
「皆さん、治療のことはいろいろ調べて来られますが、自分が動けなくなった時のこと、薬が効かなかった時のことは調べません。そんなの縁起が悪いですか? でも、車を運転するときは自賠責保険に入りますよね、それと同じことです。がん治療という綱渡りをしているのですから、下にしっかり網を張っておく必要があります。
治療実績のある病院を探すのと同時に、ホスピスや緩和ケア病棟のある病院も調べましょう。最後は自宅で過ごしたいなら、地域の看護師や介護士などの“ケアの専門家”についても情報収集しておくと良いです。介護保険が使える場合もありますから、医師に相談してみてください。患者と家族を支援する『脳腫瘍ネットワーク(JBTA)』などのNPO法人もあります。
正直、悪性脳腫瘍や進行再発がんは“負け戦(いくさ)”です。でも、同じ負け戦でも上手な負け方があると思うのです。そのためには、死についてしっかり考えるのは大事なことです。どうか悔いのない時間を過ごしてください」
同じカテゴリーの最新記事
- こころのケアが効果的ながん治療につながる 緩和ケアは早い時期から
- 緩和ケアでも取れないがん終末期の痛みや恐怖には…… セデーションという選択肢を知って欲しい
- 悪性脳腫瘍に対する緩和ケアの現状とACP 国内での変化と海外比較から考える
- 痛みを上手に取って、痛みのない時間を! 医療用麻薬はがん闘病の強い味方
- 不安や心配事は自分が作り出したもの いつでも自分に戻れるルーティンを見つけて落ち着くことから始めよう
- 他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
- これからの緩和治療 エビデンスに基づいた緩和ケアの重要性 医師も患者も正しい認識を
- がんによる急変には、患者は何を心得ておくべきなのか オンコロジック・エマージェンシー対策
- がん患者の呼吸器症状緩和対策 息苦しさを適切に伝えることが大切


