形態や機能を温存し、体への負担も少ない患者にやさしい治療 放射線を利用したいがん
放射線の力を発揮する頭頸部がん
では、このような放射線治療の効果、特徴を最も発揮しているがんは何だろうか。それはなんといっても頭頸部がんにほかならない。頭頸部、すなわち首から上にできるがんは95パーセントは扁平上皮がんで、放射線が比較的効きやすい。しかし、ここは耳鼻咽喉科や歯科口腔外科の領域で、たいてい手術が行われる。手術をするとどうなるか。再建手術をするとしても、顔に傷が残るなど、形態が損なわれるのは避けられず、機能障害も起こる。たとえば舌がんを大きく切除した場合、声が不明瞭となり、食事も不自由になる。これに対して、放射線治療は、セシウムやイリジウムなどの線源を病巣に入れ、照射する組織内照射という方法で治療する。これは小線源療法と呼ばれる方法だ。これだと機能が保たれ、治療成績は手術にひけをとらない。
もう少し詳しく手術と放射線治療を比較してみよう。2期、3センチ程度の舌がんの場合、手術だと舌を約半分近く切除する。治療費は300万円前後、入院期間は2カ月。軽度の機能障害は免れず、社会復帰も制限される。これに対して小線源療法では、機能は完全に温存され、治療費は30万円前後、入院期間は1~2週間、病気前と変わらない形で社会復帰できる。どちらが優れているかは一目瞭然であろう。ところが、この舌がんは9割以上が手術が行われている。そればかりか、患者さんには放射線治療について何の説明もされずに手術に誘導されているのが現状である。
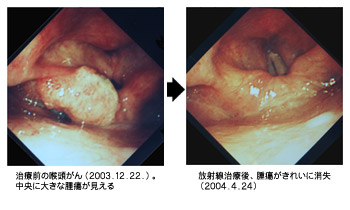
頭頸部がんの中でも、特に放射線治療のご利益があるのは喉頭がんである。1~2期は放射線で治療され、喉頭機能の温存ができる。しかし3、4期では喉頭全摘という手術が必要となる場合が多い。喉頭を全摘すれば声が失われ、その声を取り戻すには食道発声という、いわゆるゲップを利用して発声する方法に取り組み、しかも相当の訓練を積まないと取り戻せない。ところが、放射線で治療すれば喉頭は温存される。そのため、最近は進行がんで放射線に抗がん剤を併用した化学放射線治療で進行がんを治療することにより、比較的治療に反応する症例では喉頭が温存され、手術の治療成績と遜色ないデータも出始めている。
ただし、頭頸部がんにも、放射線が効きにくいがんもある。それが耳下腺などから発生した唾液腺のがんで、この場合は手術をするほうがよい。
咽頭がんには上・中・下があって、��道に近い下咽頭がんは治療成績があまりよくない。それは放射線が効きにくいというのではなく、進行が早く、8割方は3、4期の進行がんで発見されるので、なかなか治りにくいのである。小さいがんなら放射線で8~9割治る。
放射線の絞り込みが効果を現したがん
頭頸部がんに負けず劣らず放射線治療が適応しているのは、前立腺がんである。昔は、前立腺がんには放射線はかけられなかった。放射線を絞り込めず、放射線に弱い腸や膀胱に当たってしまうからだ。ところが、放射線ががん病巣だけに絞り込めるようになり、手術と遜色のない治療成績が出るまでになった。3次元照射、IMRT(強度変調放射線治療)、粒子線治療とさまざまあり、そのいずれも手術と遜色ない効果を上げている。
また、低悪性度の前立腺がんにはヨード125という放射性物質の線源を80個ほど前立腺内に埋め込み照射する小線源療法が行われている。この方法では外照射に比べて、直腸や膀胱への線量が軽減でき、副作用も少ない。手術をすると、排尿障害や性機能障害などの後遺症が高頻度に起こる。放射線では、こうした後遺症が少ないのだ。
ところが、こうした事実、放射線の最新成果はまだまだ多くの患者さんの知るところとはなっていず、したがって十分にその恩恵も受けられていないのが現状で、ここに日本のがん治療の歪みが見られるのだ。
標準治療になった化学放射線治療
このように、放射線治療のピンポイント照射が台頭してきてこの分野の牽引車となっているが、もう1つこの分野の牽引役を担っているのが、放射線に抗がん剤を併用した化学放射線治療という治療法である。
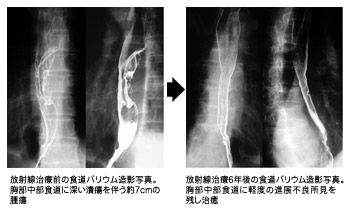
この治療が出現してからというもの、さまざまながんで臨床試験で効果が実証され、今や食道がん、肛門がん、子宮頸がん、肺がんではこの化学放射線治療が標準治療にまでなっている。にもかかわらず、日本では、化学放射線治療はあまり行われず、手術が優先して行われている。しかも先に述べたように、多くの患者さんはこうした事実を知らされていないのが現実なのである。
特に食道がんの場合、手術は大変な侵襲を伴う。食道を切除し、加えて胃をつり上げて頸部で食道と結び食道再建を行うので、開胸・開腹手術が必要で、6~8時間以上かかる大手術となる。肺がんの手術は開胸手術だけでよく、胃がんなら開腹手術だけでよいのを見ても、食道がんの手術がいかに大変かがわかろう。昔に比べて、術後管理が向上し手術死亡率(手術後30日以内の死亡)は確かに減少しているが、術後の合併症・後遺症は今なお多い。肺炎を合併したり、縫合不全を起こしたりしてなかなか回復せず、ついには1度も退院できずに死亡する人もいる。
そのことを思えば、抗がん剤の副作用があるとはいえ、食道を温存できる化学放射線治療のほうがはるかに患者にやさしい治療といえよう。これで手術と遜色ない治療成績を上げているのだから、もっと治療例が増えてもおかしくないのだが。
ところで、化学放射線治療と言えば、抗がん剤治療が中心のように勘違いしている人が多いが、そうではない。放射線の効果がメインで、抗がん剤はその放射線の効果を引き上げる増感効果をねらった治療なのである。
子宮頸がんの化学放射線治療も、手術と同等の治療成績である。同等ならば、化学放射線治療と手術の治療数はさほど差がなくてもおかしくない。ところが、日本では子宮頸がんの1、2期のほとんどは手術が行われ、化学放射線治療をする例はあまりない。欧米では、もちろん手術をする例もあるがそれは2~3割で、7割以上は化学放射線治療、もしくは放射線治療である。1期なら放射線単独でも十分といえる。
米国がん研究所がホームページで公開しているPDQ(がん治療情報)は世界の標準治療になっているが、そこでは子宮頸がんの2期以上の治療では治療成績は同等なので、化学放射線治療が第1選択の治療となっている。つまり、手術中心の子宮頸がんの治療という日本の常識は、世界の非常識というわけである。
遠隔転移の多い肺がんでは停滞前線
難治がんの1つである肺がんにおいても、放射線の出番は十分ある。1期でリンパ節転移がないがんなら、3次元照射などのピンポイント照射を上手く使えばがんをコントロールでき、切らないですむ。ただ、ピンポイント以外の通常の放射線治療だとコントロールが難しい。1期、2期とはいっても、がんはけっこう大きく、そのため放射線をかけると肺組織に線維化が起こり、そこは細菌の培地になりやすく、肺機能が落ち、肺炎を起こしやすくなる。これに対して、手術の技術は昔に比べて相当に向上し、手術死亡率は0.1パーセントという低さにまで下がり、危険性はかなり薄らいでいる。これなら手術のほうが確実性があっていいのではないか。だから1、2期では、ピンポイント照射を除いては、手術がお勧め。
しかし、2期でも高齢者や肺機能が悪くて手術の難しいケースや、それに手術ができない3期では、放射線に抗がん剤を併用した化学放射線治療が効果的で、すでに中心的な治療として普及している。
ただ、肺がんは、遠隔転移が多く、局所を抑えれば延命につながるようながんではない。局所をコントロールしたのに、結局転移が起こって死に至るケースもけっこうある。そこが肺がん治療の難しいところで、治療成績がなかなか上がらないのはこの辺に原因がある。

しかし、放射線の出番はまだまだ続くようだ。最近の新しい情報によれば、膵臓がんの治療でも、臨床試験により化学放射線治療の有効性が報告されてきている。
さらに今後を考えると、直腸がんで放射線治療、化学放射線治療が広まっていく可能性がある。直腸がんの手術は、病巣を切除するとともに、側方郭清といって、肛門周辺のリンパ節をきれいに切除するのが日本の標準的治療である。しかし、この郭清をすると、人工肛門の造設の必要性が高くなり、膀胱障害も起こるなど、後遺症に悩まされる。そこで、この郭清を最小限にとどめ、代わりに放射線(化学放射線治療)をかけるのだ。これは乳がんで先例がある。乳房温存療法で、縮小手術をし、それを補う形で放射線をかけるという治療戦略で、この直腸がんでも、放射線をかけて郭清を最小限とするのである。
このように、外科領域で、縮小手術が広がれば広がるほど、放射線の力が必要とされるようになるのである。
同じカテゴリーの最新記事
- 化学・重粒子線治療でコンバージョン手術の可能性高まる 大きく変わった膵がん治療
- 低侵襲で繰り返し治療ができ、予後を延長 切除不能膵がんに対するHIFU(強力集束超音波)療法
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 2年後には食道がん、肺がんの保険適用を目指して 粒子線治療5つのがんが保険で治療可能!
- 高齢の肝細胞がん患者さんに朗報! 陽子線治療の有効性が示された
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- とくに小児や高齢者に適した粒子線治療 保険適用の拡大が期待される陽子線治療と重粒子線治療


