見落とし・誤診を避けて、有効な乳がん検診を受けるために
要経過観察といわれたら

本人や触診をした医師がしこりに気づいていても、乳腺症や脂肪のかたまりだといわれ、何年か後に乳がんと診断されたという話に出合うことは少なくない。
これに対して「触っただけで大丈夫だと言い切ることは危険です」と中村さんは警告する。
しこりなどの異常を感じた場合、閉経前の若い人であれば、最低でも超音波検査を行う必要がある。その画像が限りなく良性に近くても、細胞診もしくは針生検などによって組織を調べ、良性の確定診断をつけておくべきだという。
「安易に考えて、多分大丈夫という状況で経過観察を続けるのではなく、ひと手間かけて良性と確定してから、半年後、1年後と定期的な経過観察もしくは検診の案内をしていくことが大切です」(中村さん)
島田さんも、「たとえば、視触診で異常を感じ、超音波検査やマンモグラフィで何も写らない場合、再び視触診に戻って、これは正常組織だと十分納得のいく説明がつくならばいいのですが、何か一つでも矛盾が残る場合には、CT、MRI、場合によってはPET(陽電子放出断層撮影)など別の検査を追加していくことを考えるべきです。画像検査によってターゲットが絞れたら、細胞診などの確定診断につなげていくことができますから」という。
もともと乳腺がごつごつしていたり、普段からしこりを感じる人は、自己検診だけでは変化が捉えにくい。定期的に他人の視覚や感覚で確認していくことも必要だろう。
こうして、受診者側も定期的に「安心の更新」をしていかなければならない。
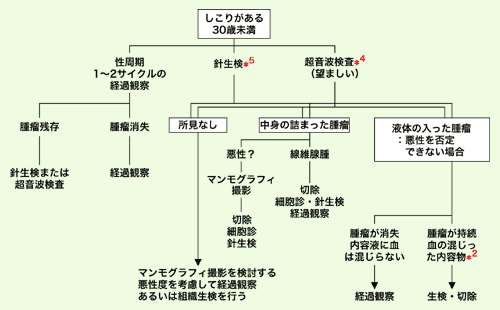
[30歳以上でしこりがある人に対する診療の流れ]
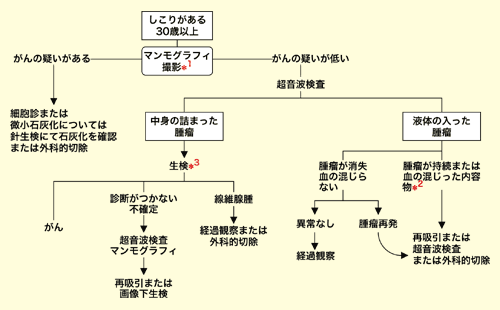
*1 日本ではマンモグラフィと超音波検査を同時に行うことが受け入れられている現状である。とくに乳腺密度の濃い乳房の症例には超音波検査は有用である
*2 液体の入った腫瘤に対して針を刺し、内容物を吸引した場合、細胞診検査を行うことが勧められる
*3 細胞診および針生検を意味する
*4 日本ではまず超音波検査を行うことが必須である
*5 日本の現状では、針生検をいきなり行うことはほとんどない
自分の乳房を知る
どんな検査が必要か見極める
島田さんは、集団検診年齢に達する以前の30代、もしくは比較的若いときに乳がんになった近親者がいたらその年齢より5年ほど早い年齢で、一度、検診のために医療機関を訪れることをすすめる。これによって、自分の乳腺の状態を知り、いつからどのような検診を受けるべきか、自己検診のやり方は正しいか、など自分にあった検診計画を立てることができるからだ。
「集団検診ではそれを大まかに年齢で区切っていますが、可能なら個々の乳腺の状態に合わせて、もっとも感度のいい検査内容を検討できるのが一番です。何もかも検査すればいいというわけではありません。それぞれの検査の情報が重複したり、その検査が意味のないものだったりする場合もあるからです」(島田さん)
リスクファクターは一つの目安

乳がんにかかりやすい人の傾向とされる『リスクファクター』をご存知だろうか(下表参照)。
島田さんは「リスクファクターは〈こういう傾向がある〉ということでしかありません」とコメントする。確かにこれを過信すると、あてはまる項目が少ないからと安心してしまう危険性をはらむ。同時に医学的な直接のリスクと、疫学的な婚姻歴、職業、居住地域などが並列され、女性の生き方そのものがリスクファクターとして指摘されることには、若干の違和感は感じる。
もちろん、千川産婦人科医院院長の土橋一慶さんが指摘するように「一親等に乳がん罹患者がいる、アルコールやタバコを好む、ホルモン補充療法を経験している」など、高リスクの人に注意をうながす意味での活用は有益だろう。
自分の体や生活に改めて目を向け、集団検診と個別の受診の意味合いや目的を区別し、『私』にはどんな検査やチェックが必要かを知ることが大切だ。
「自治体検診でどこまでカバーするか、受益者負担も含め、行政もフレキシブルに考えてほしいですね。予算が限られているから2年に1度にするというのは本末転倒ですから」と中村さんの指摘するとおり、医療者、受診者、行政の双方の意識改革が必要なときに来ているのかもしれない。
| 因子 | 高危険群 | 低危険群 | 関連の強さ |
|---|---|---|---|
| 年齢 | 高齢(40歳以上) | 若齢 | ○○○ |
| 国 | 北米、北欧 | アジア | ○○○ |
| 地域 | 都市部 | 農村部 | ○ |
| 職業・社会階層 | 高 | 低 | ○ |
| 婚姻状態 | 未婚 | 既婚 | ○○ |
| 初産年齢 | 高齢(30歳以上) | 若年(20歳以下) | ○○ |
| 授乳 | なし | あり | ○ |
| 初潮年齢 | 早い(11歳以下) | 遅い(16歳以上) | ○ |
| 閉経年齢 | 遅い(55歳以上) | 早い(44歳以下) | ○ |
| 肥満(特に閉経後) | 肥満群(20%以上) | 標準体重群 | ○ |
| 良性乳腺疾患既往 | あり | なし | ○○ |
| 乳汁中の異型細胞 | あり | 乳汁分泌なし | ○○○ |
| マンモグラフィの結節性濃度 | 乳腺高濃度(>75%) | 実質が脂肪 | ○○ |
| ホルモン補充療法(HRT) | 長期使用 | なし | ○ |
| 経口避妊剤(OC) | 若年期長期使用 | なし | ○ |
| 放射線被曝 | 頻回または高線量 | 最小線量 | ○○ |
| アルコール飲用 | 飲用 | 非飲用 | ○ |
| 乳がん家族歴(母と姉妹) | あり | なし | ○○○ |
| 乳がん家族歴(母または姉妹) | あり | なし | ○○ |
| 乳がんの既往 | あり | なし | ○○○ |
| 卵巣/子宮内膜がんの既往 | あり | なし | ○ |
○○:2.1<相対リスク≦4.0
○:1/1<相対リスク≦2.0
本表は、富永祐民他とKelsey JLらの総説などを考慮して黒石哲生が作成したものを改変
乳房健康研究会「乳がん死亡数低下にむけて 有識者宛報告書」REV-02 2002年6月
同じカテゴリーの最新記事
- 正確な診断には遺伝子パネル検査が必須! 遺伝子情報による分類・診断で大きく変わった脳腫瘍
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がんゲノム医療をじょうずに受けるために 知っておきたいがん遺伝子パネル検査のこと
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 重要な認定遺伝カウンセラーの役割 がんゲノム医療がますます重要に
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 「遺伝子パネル検査」をいつ行うかも重要 NTRK融合遺伝子陽性の固形がんに2剤目ヴァイトラックビ
- 血液検査で「前がん状態」のチェックが可能に<img draggable="false" class="emoji" alt="⁉" src="https://s.w.org/images/core/emoji/11/svg/2049.svg"> ――KK-LC-1ワクチン開発も視野に


