有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
4つのバイオマーカー検査はいつ行うのですか?
進行・再発胃がんの治療方針を決めるために必要な検査は、「HER2検査」、「PD-L1検査」、「MSI/MMR判定検査」、「CLDN18検査」の4つです。
ここで何より重要なのは「バイオマーカー検査の実施タイミング」です。
たとえば、HER2検査ではHER2陽性・陰性がわかります。結果が陰性だった場合、ハーセプチンは適応になりません。分子標的治療薬がハーセプチンのみの時代は、標準治療として選択されるのは細胞障害性抗がん薬でした。
しかし、ここにきてHER2陰性の胃がんに対して使用できる薬剤、オプジーボ、キイトルーダ、ビロイが登場してきたわけです。
「どちらも使用できるという検査結果が出たとき、どちらを使うのかは臨床現場の医師の判断になります。この手引きはあくまで検査を対象としており、そこは縛っていません。しかし、それぞれの分子標的治療薬を使用するには対応したバイオマーカー検査が必要です。全部のバイオマーカー検査を行い、総合評価をして、薬を効果的に使えるようにした。ですから、4つのバイオマーカーをすべて同時並行して行うことを推奨しています」(図2・3)
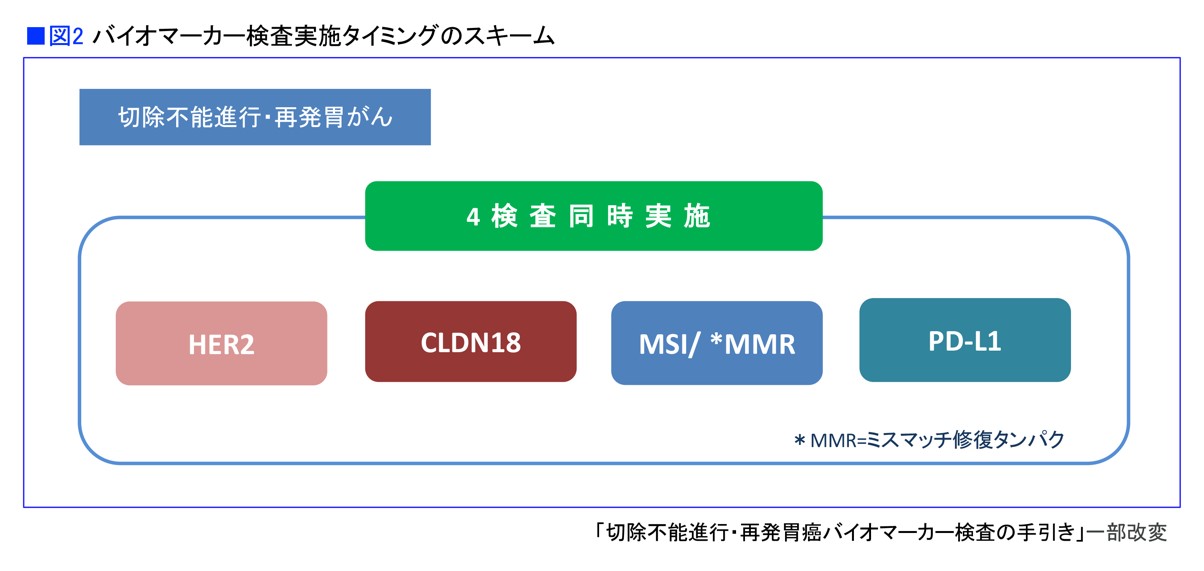
「HER2検査を行い、陰性を確認してからクローディン18.2の検査を行うのでもよいのではないか、という声はあります。しかし、HER2検査だけで約2週間以上かかる場合もあります。HER2検査結果が出てから、改めてほかのバイオマーカーを検討するのでは、治療開始が遅れてしまう可能性があります」
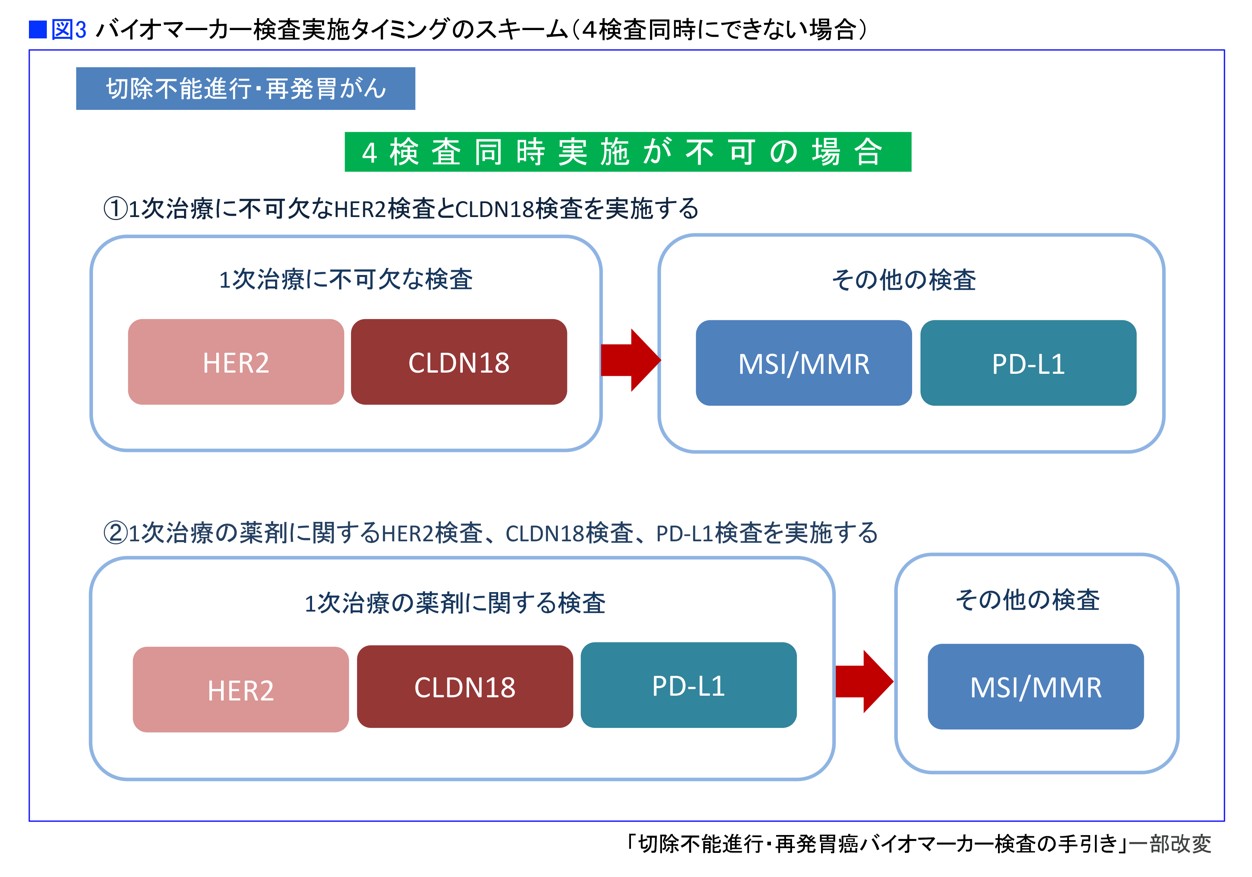
しかし、医療施設によっては、全部できないところもあるのではないでしょうか?
「そうであっても、少なくとも現状4つのバイオマーカーがあることを医療者に知ってもらい、すべての薬を使えるための判定ができるようにしてほしい、というのが学会からのメッセージと言えると思います」
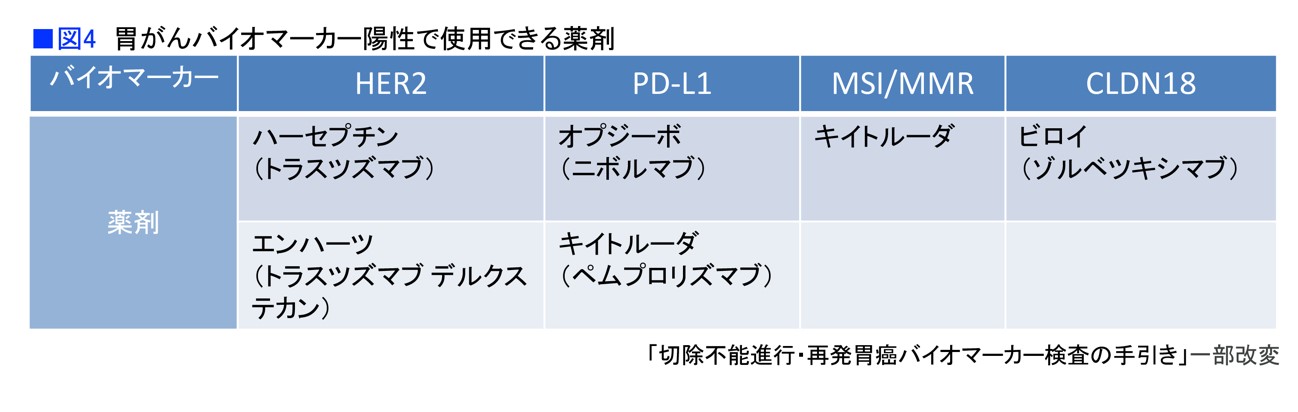
手引きには、各バイオマーカーの臨床的意義や、背景となった臨床試験なども書かれています。また、各バイオマーカーの代表的な手法とフローチャートが示されています。また、検査の対象となる検体(MSI/MMR検査では血漿が使われることもある)や検査キット、対��する薬剤が書かれています(図4)。
手引きを参考にすると、より効果的な治療が受けられますか?
これは患者さんにも知っておいてほしいメッセージです。このバイオマーカー検査の手引きは基本的に医療者向けですが、胃癌学会の公式サイト(HP)に掲載されているので、誰でも見ることができます。
「患者さんを意識したものではありませんが、冊子ではなくて、HPからダウンロードできます。手引きは日本語で書かれています。一部のスキームについては英語ですが、4つのバイオマーカーがあるということはすぐわかると思いますので、医師と話すときには使いやすいと思います」
現状、バイオマーカーが4つあり、それに対応する薬剤があることを知っていれば、化学療法について主治医と決める際に参考になるため、バイオマーカー検査はできるだけ治療開始前に4つ同時に行うようにしたいとのことです。
「たとえば、最も新しく承認された抗クローディン18.2抗体薬ビロイを使えるクローディン18.2陽性の患者さんは、HER2陰性の切除不能進行・再発胃がんの38%ほどを占めています。HER2陽性の患者さんは全体の20%弱。HER2陰性となってもビロイが使えるクローディン18.2陽性の患者さんは多くおられることになります」
また、HER2は分化型と呼ばれる胃がんに多いのに対し、クローディン18.2は低分化型と呼ばれる胃がんに頻度が高いと言われています。
「バイオマーカー検査で明らかになる情報によって、治療選択の幅はかなり広くなる可能性があります。やはりできるだけ早く自分の胃がんのタイプを知り、最適な治療につなげてほしいと思います」
治療法が増えただけでなく、今後は1人ひとりにベストなタイミングでベストな治療が行われる可能性が高まった、切除不能な進行・再発胃がん。それは昨今提唱されている*プレシジョン・メディスンにつながります。
「そうですね。4つのバイオマーカーの結果を組み合わせることにより、おのずと自分の胃がんのタイプがわかり、治療薬をどの順番で使ったらいいかもわかってくるので、これもプレシジョン・メディスンの一部だと思います。いろいろな薬があるにも関わらず、一部の患者さんにしか届かないということのないよう『すべての胃がん患者さんがしっかりバイオマーカー検査を受けて、最適な治療にたどり着けるようにしたい』。それが今回の手引きをつくった私たちの一番の願いです」と、桑田さんは話を締めました。
*プレシジョン・メディスン(Precision Medicine)=個別化治療、オーダーメイド治療とも呼ばれる。個々の患者さんの遺伝子や環境、ライフスタイルなどを考慮し、予防や治療法の確立を目指す医療のこと
同じカテゴリーの最新記事
- 正確な診断には遺伝子パネル検査が必須! 遺伝子情報による分類・診断で大きく変わった脳腫瘍
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がんゲノム医療をじょうずに受けるために 知っておきたいがん遺伝子パネル検査のこと
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 重要な認定遺伝カウンセラーの役割 がんゲノム医療がますます重要に
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 「遺伝子パネル検査」をいつ行うかも重要 NTRK融合遺伝子陽性の固形がんに2剤目ヴァイトラックビ
- 血液検査で「前がん状態」のチェックが可能に<img draggable="false" class="emoji" alt="⁉" src="https://s.w.org/images/core/emoji/11/svg/2049.svg"> ――KK-LC-1ワクチン開発も視野に


