米国乳腺外科医インタビュー:半分の患者さんが同時再建術を受け、遺伝子検査で不要な化学療法は避ける 患者さんの合理的な治療選択が米国の乳がん治療を動かす
不要な化学療法は避けるべき
 乳がんの再発に関連する21種類の遺伝子(16種類のがん関連遺伝子+5種類の対照遺伝子)を調べ、その活性の程度から増殖能などを調べる
乳がんの再発に関連する21種類の遺伝子(16種類のがん関連遺伝子+5種類の対照遺伝子)を調べ、その活性の程度から増殖能などを調べる佐藤 現在、浸潤性の乳がんでは、画像検査で見つけられない微小な転移の可能性を考え、ホルモン療法や化学療法、またはその両方を補助療法として行うのが標準治療です。しかし、乳がんのタイプによっては、化学療法があまり効果的でない場合もあり(コラム参照)、患者さんの間では不要な化学療法は避けたいというのが本音です。各国の乳がん治療医の間でも、最も関心の高いテーマは、患者さん個々に適した個別化治療を実施し、不要な治療を避けることです。
スミス 患者さんにとって化学療法は、副作用が伴うため苦しく、つらいものです。それぞれの患者さんの腫瘍のタイプを調べて、化学療法が必要かどうかを確実に予測して、受けるか受けないかを決められれば、患者さんはもちろん医療者にとっても喜ばしいことです。
化学療法の費用総額はとても高価なので、効果の期待できない化学療法は受けないですめば、患者さんにとっては治療費の負担が軽減されるという利点もあります。また、医療経済の観点からも医療費が削減できるというメリットがあります。
佐藤 そしてそれを可能にするのが、先ほども触れた遺伝子検査ですね。現在、乳がんの増殖や浸潤に関係する遺伝子を調べる検査のツールには、オンコタイプDXとマンマプリントがありますが、貴院ではどちらを用いていますか。
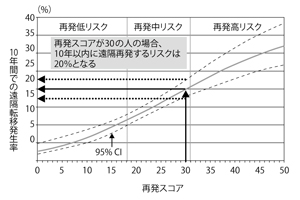
スミス オンコタイプDXのほうを推進しています。オンコタイプDXは、乳がんの再発に関する遺伝子を調べ、患者さん1人ひとりの再発の可能性と術後化学療法の治療効果を予測します(図3)。
この検査法はアメリカで開発され米国臨床腫瘍学会(ASCO)や全米がん情報ネットワーク(NCCN)の乳がん治療ガイドラインに術後の化学療法の効果予測をする検査として掲載されています(図4)。米国の主力病院のオンラインセカンドオピニオンを受診するには、オンコタイプDXのスコアがわかっていることが前提だともいいます。
認知度の高いオンコタイプDX検査
 (Onco Report Medical Technology 2009)
(Onco Report Medical Technology 2009)佐藤 どのような患者さんを対象に行っているのですか。
スミス 具体的には、進行度や組織学的分類の悪性度が低く、リンパ節転移がなく、腫瘍径が3cm未満までの場合は、オンコタイプDXをほぼ実施しています。予後が良いと思われる腫瘍の場合や、リンパ節転移個数が少ない場合にも使っています。オンコタイプDXの対象となる患者さんは、ホルモン受容体陽性でHER2陰性の患者さんのうち約75%です。
佐藤 導入によって、治療はどのように変わりましたか。
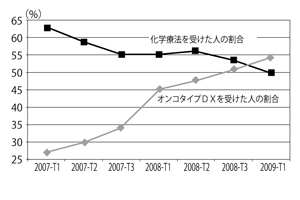
スミス オンコタイプDXは、病理医の組織学的評価とはまた別の標準化されたデータで答えを出してくれます。それまでは、進行度、腫瘍径、年齢、組織学的悪性度を指標にして、化学療法を追加するかどうかを判断してきました。たとえば、1cm以上の腫瘍があった患者さんには必ず化学療法を行っていましたが、オンコタイプDXの導入によって、実際、化学療法を行う場合がかなり少なくなっています(図5)。
そもそも、オンコタイプDXで出てくる具体的な再発スコアはかなり正確な感じがします。治療も変化してきて、若い患者さんの場合で従来なら化学療法を行っていたような人でも、再発スコアが低ければ化学療法はしません。また、高齢者の場合でも再発スコアが高ければ化学療法を行うことを勧めています。
佐藤 遺伝子検査の現状には、米国と日本との間に格差があるようですが、その一因として、日本ではオンコタイプDXは保険が使えず、自費で35万円ほどかかるという点があります。医師としても患者さんに検査を勧めにくく、普及していません。
検査費用の問題はもちろんですが、残念なことに日本ではオンコタイプDXの情報が不十分で認知度も低いと思います。1度きちんと説明すると、インターネットなどで調べて、自分の治療に対する意思決定のツールとしてオンコタイプDXを受けたがる患者さんは結構いるのです。
スミス 患者さん自らが治療の意思決定をするためには、オンコタイプDXのようなツールが必要です。ぜひ日本の患者さんにも普及してほしいと思います。
現在米国では、オンコタイプDXを受けている人は、対象患者さんの60%を超えています。患者さんは、オンコタイプDXに関する情報をもって詳細を聞きにきます。米国でのオンコタイプDXの普及は、患者さん側からの「無駄な化学療法は嫌だ」という強い要望がもたらしたともいえます。患者さんの声に、医師や保険会社などが、認識を強くしたのです。
佐藤 日本においても、個々の患者さんが最適な治療を受けられるためには、遺伝子検査の重要性を患者さん・医療者がしっかり認識して、普及させることが大切です。必要な治療と不必要な治療を選別して、理想的な乳がん治療が受けられることにつながると思います。
スミス 本当にそうなってほしいと願っています。
佐藤 本日は、興味深いお話をありがとうございました。
化学療法が必要か迷うタイプは乳がん患者さん全体の6割以上
サブタイプはまず、ホルモン受容体が陽性か陰性か、HER2受容体が陽性か陰性かの組み合わせで、2×2の4つに分類します。そのうち、「ホルモン受容体陽性で、HER2陰性」のタイプをさらにがんの増殖能の低い高いによって、2つに分類するのが、現在一般的です(乳がんの基礎知識:1人ひとりに合った治療法を! ここだけは押さえておきたい乳がんの基礎知識)。
「ホルモン受容体陽性で、HER2陰性」のタイプは、全体の60%以上を占めています。そして、このタイプのうち低増殖能のものは補助療法としてホルモン療法を、高増殖能のものは補助療法としてホルモン療法と化学療法を行うというのが治療の基本です。
しかし、がんの増殖能が低いか高いかの区別は意外に難しいため、多くの患者さんがホルモン療法に加えて副作用の強い抗がん薬治療を受けるかどうかで悩むことになるのです。ここに、オンコタイプDXなどの遺伝子検査を行うことによって、抗がん薬治療の前の段階で、効果が期待できるかどうかを明らかにし、不要な治療を避けようという考えが出てくるのです。
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


