命を救うだけでなく、妊娠機能も残すために
これだけは知っておきたい! 女性のがんの基礎知識
 自治医科大学産科婦人科教授の
自治医科大学産科婦人科教授の鈴木光明さん
女性のがんの治療においては、命さえ救えればいいわけではない、という複雑さがあります。がんを乗り越え、その後の人生を生きていくための治療が問われているのです。まずは、女性のがんとは体の中で何が起こっているのかをきっちり知ることから始めましょう。
女性のがんの特殊性
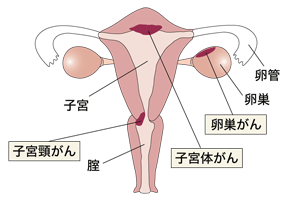
女性の生殖器に起こる女性特有のがんとしてよく知られているのは、子宮頸がん、子宮体がん、卵巣がんの3つである。その他に、外陰がん、腟がん、卵巣胚細胞腫瘍などもあるが、患者さんの数はかなり少なく、婦人科領域のがんとしては、子宮頸がん、子宮体がん、卵巣がんが圧倒的多数を占めている。ここでは、この3種類のがんに絞って見てゆくことにしたい。
自治医科大学産科婦人科教授の鈴木光明さんは、女性のがんについて考えるとき、とくに注意しなければならない問題があると指摘する。
「がんの治療を評価する場合、一般的には生存率が重要な指標となります。患者さんが死亡に至るかどうかが最大の論点だということです。肺がんや胃がんや大腸がんであれば、確かにそれでいいと思います。しかし、子宮頸がん、子宮体がん、卵巣がんといった女性のがんの治療では、問題はそれほど単純ではありません。命さえ救えればいいと言い切れないところに、女性のがんの特殊性があります」
鈴木さんは、次のようなケースを紹介してくれた。
1人目は、妊娠中の20代の女性。妊娠が明らかになってから子宮頸がんが発見され、妊娠したままの状態で、子宮と卵巣を摘出する手術を受けた。今後、子どもを産むことはできず、ホルモン補充療法を受け続けることになる。
2人目は、30代で子宮頸がんが見つかり、手術で子宮と卵巣を切除した女性。夫は献身的で思いやりがあり、手術後の放射線治療にも積極的に賛成した。治療は成功したが、数年後に夫婦は離婚。放射線治療などによる後遺症で性生活はなくなっていたはずで、それが離婚の原因になっていたのではないかと考えられた。
「まず命が大切というのは間違いありません。しかし、それだけではなく、できれば手術の跡は小さいほうがいいし、性生活に影響を及ぼさないほうがいいし、若い人なら赤ちゃんを産めたほうがいいのは当り前です。どこに線を引くのかは難しい問題で、患者さん1人ひとりで異なるともいえます」
命さえ助かればいいというところで単純に線を引けないのが、女性のがんの特徴なのである。
原因は2つに分けられる
女性のがんは、どのように発生するかによって、大きく2つに分けることができる。1つは、体の外から原因が入ってくるがん。もう1つは、体の中の問題が原因となるがんである。
体の外から原因が入ってくるがんとしては、子宮頸がんがある。セックスによってHPV(ヒト・パピローマ・ウイルス)の感染が起こり、それが原因となって子宮頸がんが引き起こされるのだ。こうした体の外から原因が入ってくることに関しては、女性性器の構造が関係している、と鈴木さんは指摘する。
「女性性器は体の内側にあるように思えますが、実は筒状構造のためすべて外界とつながっています。つまり外にさらされる構造になっていて、外陰はもちろん、腟も子宮も、体の外にさらされているのです。もっと細かく見ていけば、子宮の先にある卵管という管を通じて、おなかの内側ともいえる腹腔にまでつながっているといえるでしょう。この構造によって、いろいろなものが外から入ってくることができるため、外界からの刺激を受けやすいといえます」
子宮頸がんは、体の外側から侵入するウイルスが原因となって発生するが、これは女性性器の解剖学的な構造と密接な関係があるわけだ。
一方、体の中の問題が関係するがんとして、子宮体がんと卵巣がんがある。どちらも体内で分泌される女性ホルモンが関わっている。
「女性ホルモンは体にとってよい働きもたくさんしています。更年期に急に老けこんだように見えたり、骨がもろくなったり、更年期障害が出たりするのは、女性ホルモンの1つであるエストロゲンの分泌量が低下するのが原因。つまり、女性らしさやいきいきした状態を維持するためには、女性ホルモンが必要だということです。ところが、子宮体がんの発生には、このエストロゲンが大きく関わっています。また、卵巣がんも女性ホルモンとの関係があり、エストロゲンによって排卵が起こることが、卵巣がんのリスクを高めています」
このように“女性のがん”と括ることができる3種類のがんも、その原因は大きく2つに分けることができる。さらに、検査や治療となると、当然のことながら、それぞれのがんで異なっている。3種類のがんについて、それぞれ解説していくことにしよう。
頸がんはウイルス感染から
子宮頸がんができる子宮頸部とは、子宮の腟寄りの部分。胎児の育つ部分を子宮体部というが、その下にある細長い部分が子宮頸部で、先端は腟内に突出した構造になっている。
子宮にできるがんには、子宮頸がんと子宮体がんがあるが、日本では、約6割が子宮頸がんで、残りの約4割が子宮体がんといわれている。
子宮頸がんは1990年代まで徐々に減少し続けてきたが、その後は若い年代の患者さんが増えている。全子宮頸がん患者に占める若年者(35歳以下)の割合は、76~80年では5.0パーセント、86~90年では6.8パーセントだったが、2001~05年では17.9パーセントに増加している。
「若年者の増加には、性活動の低年齢化などが関係しています。HPVというウイルスはセックスで感染するため、こうした大きな変化が現れたわけです」
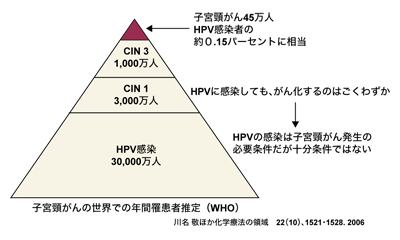
HPVは、子宮頸がんの患者さんの98パーセントから見つかっているという。ただし、HPVに感染しても、子宮頸がんになるのは、その中のごく一部に過ぎない。セックスの経験がある女性であれば、その60~80パーセントが一生に1度は感染を経験するといわれているほどポピュラーなウイルスであり、感染しただけでは、もちろん病気とはいえないのだ。
子宮頸がんは、がん細胞が上皮に留まっている上皮内がん(CISあるいはCIN3)と呼ばれるごく初期の病変の段階でも発見される。そもそも、HPVに感染した人で経度および中等度の前がん病変(CIN1~2)まで進むのが約10分の1、高度の前がん病変(CIN3)まで進むのが、さらにその約3分の1である。CIN3をごく初期の子宮頸がんと考えると、そこまで進むのが持続感染者の約3.3パーセントということになる。そこから、1期以上の子宮頸がんに進む人は更に少なく、HPV感染者のわずか0.15パーセントほどなのだ。
「HPVに感染しても、多くは体から出て行ってしまいます。上皮の細胞に入り込んでも、内側から新しい細胞ができてくるため、どんどん外側に押し出され、はがれ落ちるようにして排出されます。上皮の下のほうにまで入り込んだウイルスには、体の内側から免疫が作用し、HPVの感染した細胞を除去してくれるのです」