がん治療中も歩いて動いてロコモティブシンドロームを防ごう! 整形外科医が呼びかける「がんロコモ」対策

河野博隆さん
「安静に」と指示されることが多いがん治療。それに対して、整形外科医が疑問の声を上げ、「がん患者に起こるロコモティブシンドロームを防ごう」と提唱し始めたのは4年前のことでした。
がん治療中でも、あるいは積極的な治療ができなくなったあとでも、動ける体を維持することで、患者さんは自分の人生をまっとうできる可能性が高くなると、がんロコモ活動を続けている帝京大学医学部付属病院整形外科長/主任教授の河野博隆(かわのひろたか)さんは力説します。では、どうすれば「がんロコモ」を防いで過ごせるのでしょうか。
がん患者さんに起こるロコモティブシンドローム、「がんロコモ」とは?
身体運動にかかわる骨や関節、筋肉、神経などの器官を「運動器」(locomotive organ)と総称します。この運動器が加齢などによって障害され、立ったり、歩いたり、運動したりすることがむずかしくなることをロコモティブシンドローム(運動器症候群:通称ロコモ)と呼びます。ロコモが進行すると日常動作が不自由になり、介護が必要になったり、寝たきりになったりするリスクが高くなります。そのため近年では、高齢者のロコモ対策が強く呼びかけられるようになりました。
そのような中、「がん患者に起こるロコモティブシンドロームを防ごう!」と提唱された「がんロコモ」とは、がんあるいはがん治療によって運動器の障害が起きる状態で、大きく3つのタイプがあります。
1つは、がん自体によって運動器に直接障害が起きることです。骨や筋肉にがんができたり、がんが骨に転移することによって痛みや骨折、麻痺などが生じたりすることで、動きが悪くなるものです。
2つめは、がんの治療によって起きる運動器の障害です。たとえば、薬物療法や放射線治療によって手足がしびれたり、骨がもろくなって骨折したり、筋肉減少、骨粗しょう症、神経障害などが起きて動きが悪くなるものです。がん治療中の「安静療養」による筋力低下や、リンパ節を郭清(かくせい)することによって起きるリンパ浮腫などもこれに当たります。
3つめは、がんと併存する運動器疾患のことです。高齢な患者さんの中には骨粗しょう症、変形性膝関節炎、腰部脊柱管狭窄症などの持病を持つ人は少なくありませんが、そのような方ががんになり治療が始まると、これら運動器の治療は後回しにされるのがこれまで普通のことでした(図1)。

でも、がん治療中は安静にしたほうがいいのでは?
「がんロコモ」の対策が必要ということを私たち整形外科医が訴えたのは、まさに、この「安静にすべき」という考え方が常識とされていたためです。がん専門医も整形外科医も患者さんもそう考えていました。
しかし、ちょっと考えてみましょう。なぜ、がんになるまでは1日1万歩を歩いていた人が、入院した途端、安静にしたままでいなければならないのでしょうか。あるいは、子どもが白血病で入院すると治療期間が長期に及ぶため、院内学級で勉強しますが、体育という科目はありません。小学校で「子どもの成長に必要だから」と体育は必修なのに、病気の子どもには「体を育てる科目」がなくなってしまうのです。
ヒトの体は、たった1日運動しないと筋肉量は2%も減ります。2週間動かなかったら30%近く減ります。
最近は、抗がん薬などの薬物療法は通院で行われますが、膝が痛かったり、骨折して動けなかったりしたら病院にも通えません。つまり、「がんロコモ」が起きると、実際にはがん治療も受けることが難しくなる可能性さえあるのです。
ですから、整形外科医もがん専門医も患者さんも「がんロコモ」 について知り、予防し、起きたときは早めに対応し、治療中でも、がんが進行しても、「動ける体を維持できるようにしましょう」と訴えてきたのです。
では、どれくらい運動しても大丈夫なのですか?
当院に来る患者さんは、主治医から「走ってもだめ、自転車もだめと言われました」という方も少なくありません。なので、必ず「どれくらい運動しても大丈夫ですか?」と質問されます。
私が「あなたは、ラグビーかプロレスをやりますか?」と聞くと、ほとんどの患者さんは「やりません」と答えます。
「でしたら、何も制限しなくていいですよ」と言いますと、みなさんびっくりされます。
患者さんの大部分は、制限なく運動して差し障りありません。もちろん、中には運動すると骨折の危険などがあり、危ない方も一定の割合でいます。そういう方には、「手術をしましょう。手術すれば制限がなくなりますよ」と言います。すると、「手術すれば、動けるようになるんですか?」と、またびっくりされます。
がんになっても動ける体を維持することは、その後の生活全体に関わるため、安静にして動けなくなるのはできるだけ避けたいことなのです。
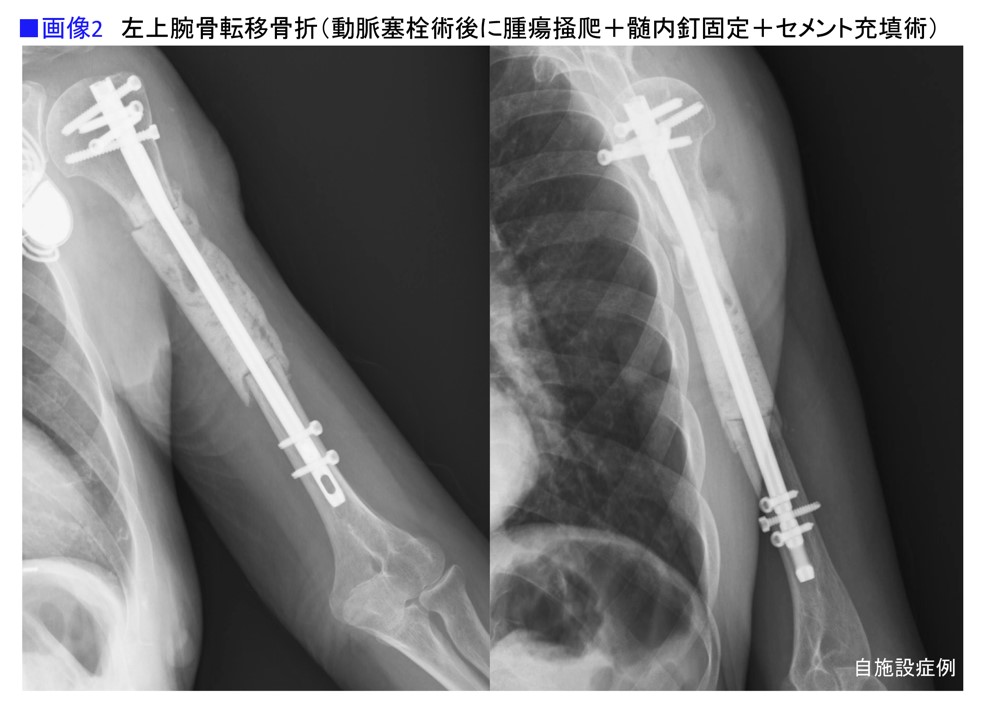
当科の患者さんの症例ですが、70代で腎がんが見つかった女性です。すでに左上腕骨に骨転移があり、骨折していました。そのため、ADL(Actives of daily living:日常生活動作)のスコアは49点、PS(Performance States:全身状態の評価スケール0~4)は3でした。
そこで、腎がん手術前に左上腕骨折の固定を行い、腎がんの動脈塞栓術と骨折の手術を行ったところ、左腕が使えるようになり、ADLスコアは90点、PSは1になって、完全に自立しました(画像2)。
60代の女性は、乳がん手術の12年後に脳転移がわかり、当院に脳転移の放射線治療目的で転院しました。同時に両骨盤と大腿骨にたくさんの骨転移病変もありました。脊髄圧迫症状や痛みもありませんでしたが、骨折を警戒する乳腺外科医から症状安静の指示がありました。つまり、この指示によって突然PSが最も重い4になってしまったことになります。PS4とは「まったく動けない、身の回りのことはまったくできない、完全にベッドか椅子で過ごす」という状態です。理学療法士から整形外科に連絡があり、当科では立つこと、歩くことを許可しました。手術などを行うこともなく、ADLが改善できた一例です。
「がんロコモ」対策がされなかったのは?
理由は大きく2つあると私は思っています。1つは、がんは特別な病気と位置づけられているからです。がんになると、ほかの病気の治療は後回しにするのが当然と考えられています。
がん専門医は「がんなんですよ。膝の手術などしている場合じゃないですよ」と言い、整形外科医も「膝の手術は、がんの治療が終わってからに」と言いい、患者さん自身も「私がんになったから、膝の治療はあとにします」と、当然のごとく言います。
がんは「がん対策基本法」という法律ができるほど特別な病気であり、その治療は最優先され、がん患者を診るのはがん専門医に限られ、他科の医師は口出ししにくい状況ができていました。
しかし、がんを取り巻く状況は大きく変わっています。2015年、がん新規罹患数は98万人、出生数は100万5,000人でした。これが2016年では、がん新規罹患数は100万人を超え、出生数は100万人を割って逆転します。
がん診断後の5年相対生存率を見ても、1993~1996年に男性で45%、女性でも55%でしたが、2003~2005年に女性が60%を超え、2009~2010年には男性も60%を超えました。昔はステージ4で骨転移などがあったら、1年後の生存率はきわめて低いものでしたが、今や骨転移の手術をしてから10年も経つ患者さんもいます。
つまり、完治が難しい進行がんでも必ずしも末期ではなくなり、がんは長期の共存を考えるべき病気に変わったのです。そうなれば、がん治療をしながら、全身の包括的なケアを行うことが必要になり、いろいろな診療科が関わる診療体制の確立が求められてきたということです。
同じカテゴリーの最新記事
- 運動はメンタルへのデトックス効果も高い がん治療後に元の生活に戻れることが大事、運動はその第一歩
- がん悪液質に対する運動介入のベスト・プラクティス
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- 社会復帰までが医療の責任 退院してからもしっかりフォローアップ
- 多職種による切れ目のない訪問看護 スタッフ間の密な連絡が鍵
- 社会復帰目標に個別的な対応を図る 肺がん手術前後のリハビリテーション
- 乳がん術後に行いたい、肩関節可動域訓練と運動療法
- 多様な職種の連携で、骨転移患者さんのQOLを維持する 最期まで自分の足で歩けるように
- 訓練を習慣化し、退院後の継続したトレーニングが重要 患者に適した細やかなリハビリテーション 頭頸部がん・食道がん治療後の嚥下障害



