納得の医療に欠かせないセカンドオピニオン 「がん患者に学ぶアンケート」調査結果から
満足のいく婦人科がん医療は、医師との対話から
「あなたは、がん患者としての体験を通じて、現在のがん医療に満足していますか?」という問いに、「満足している」と回答した人は、わずか7パーセント。そんなショックな結果が明るみに出たのは、2001年に、NHK・ETV2001に「子宮・卵巣がんのサポートグループあいあい」が協力して、主に婦人科がん患者571名を対象に行った「がん患者に学ぶアンケート」調査の結果でした。
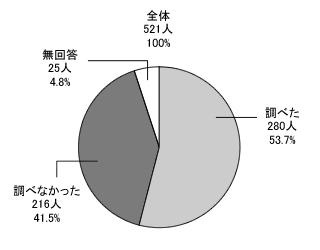
さらにその内容を調べましたか?(該当する番号1つだけを選択)
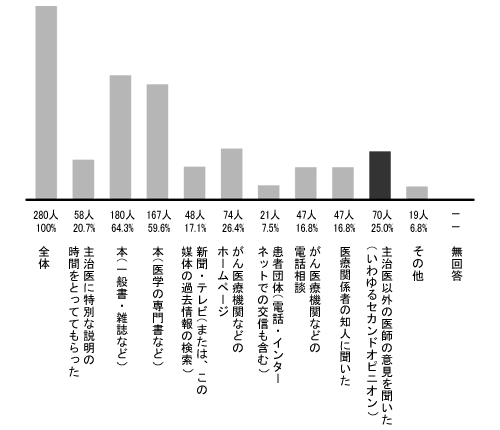
(該当する番号のすべてに○。複数回答可)
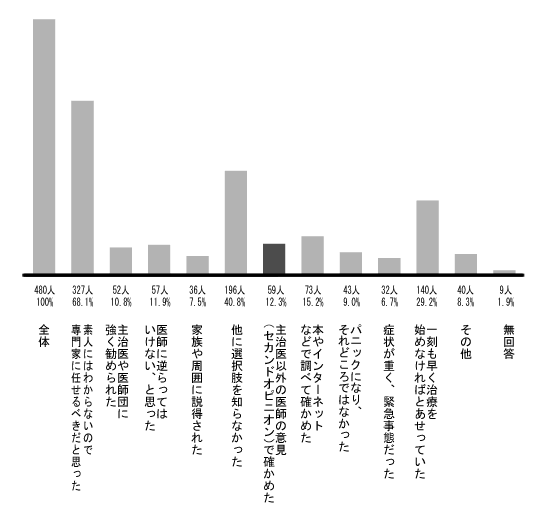
なぜ、その治療法を受け入れたのですか?(該当する番号のすべてに○。複数回答可)
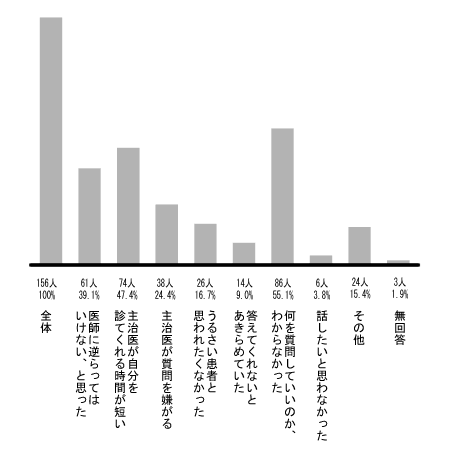
その理由を下記からお選びください(優先する番号3つに○)
グラフは、「がん患者に学ぶアンケート」をもとにしています
その中で、注目に値するデータがありました。治療の効果について満足している人は49パーセント、不満が残っている人は39パーセント。それに「検査や治療内容について、医師と対話(質問)ができましたか?」の回答をクロス集計したところ、医師との対話ができている人ほど、治療効果の満足度は高かったのです。医師とのコミュニケーションが満足度の鍵なのです。
婦人科がん医療の問題点の一つが、説明不足。それぞれの進行期に複数の治療法が存在していますが、同調査結果からは、約8割の患者が治療法の選択肢を示されておらず、約4割の患者は、治療による後遺症・合併症について十分な説明を受けなかったと回答しています。
コミュニケーションを深めるには、まず担当医によく説明を受けること。その上で、セカンドオピニオンを求めることが望ましいでしょう。一人の医師の話しか耳にしていないと、関係を絶対的なものだと心理的に縛られたり、説明内容を絶対視しがちです。別の医師の意見を聞くことで、比較して受けとめることができるようになります。
医師、病院による治療のバラつき
日本産科婦人科学会雑誌に、同学会婦人科腫瘍委員会の報告が、数年遅れで掲載されています。それを見ると、子宮がん、卵巣がんの登録医療機関別の症例数や、それに対し主にどのような治療を何例行ったかを、知ることができます。
たとえば、ある病院では子宮頸がん0期に対して、ほとんどの症例に円錐切除術が行われています。これは、推測するに、この病院が、患者が妊娠可能年齢であるか否かに関わらず、第一選択として体への負担の少ない円錐切除術を提示しているからでしょう。一方、別のある病院では、かなりの数の患者に単純子宮全摘出術を行っています。データから治療方針の違いが見て取れます。
実際に、様々な病院にかかる患者が交流し、体験が集まると、数字だけではわからない医師や病院による対応の違いなどが、くっきりと見えてきました。
治療方法
●A病院で、妊婦検診で勧められたがん検診で子宮頸がんが発見され、「中絶して子宮を摘出するしかない」と断言されたが、B病院では「出産してから治療すればよい」と言われ、しかも円錐切除術で済んだ。
●C病院で「卵巣がんの疑い。両卵巣と子宮の摘出、リンパ節の郭清を行わなければならない」と言われたが、D病院で「ごく早期の可能性が高い」と、片側の卵巣の摘出だけで済んだ。
誤診や見落とし
●卵巣がんが疑われたため、がん専門病院を受診。「がんではなく、良性。がん専門病院に来るな」と叱責され、地元のH病院に戻り、半年後に手術を受けたところ、卵巣がん3期だった。
●がんと診断され、手術を受けたところ、病理診断の結果、がん細胞はまったく発見されず、後遺症だけが残った。
治療後の対応
●術後検診で足が浮腫むと訴えていたが、「手術したんだから仕方ない。治らないよ」の一点張り。自力でリンパ浮腫専門治療機関を見つけ、治療を始めたところ、軽快した。
●術後、尿漏れがひどく、がん治療医には「仕方ない」と言われ続けていた。自ら泌尿器科を受診したら、膀胱腟ろうが見つかり、穴を塞ぐ手術で治った。
このようにがんか否かの診断から、治療方法、その副作用に関してまで、医師、病院によって見解や対応が異なることがしばしばです。
世界標準の治療が日本で行われていない
また、日本で、科学的根拠に基づく標準療法が普及していません。たとえば、子宮頸がん1b~2a期は手術と放射線治療で治療成績が変わりません。世界的には放射線治療も標準治療です。しかし日本では、広汎子宮全摘出術という手術療法が主流。子宮周辺のリンパ節を広範囲に切除することが多く、患者のほとんどに排尿障害が起こり、またリンパ浮腫などの合併症や後遺症も増えます。
一方、放射線治療には卵巣欠落症状の可能性などのデメリットがあります。選択肢とそのメリット・デメリットの情報を、担当医から公平に提供してもらうことが理想ですが、実際には、なかなかそうはなっていません。
がんを発見するのは、外科系である婦人科医です。日本では婦人科医のみが治療の説明を担うことが多く、手術のメリットと放射線のデメリットが強調されてしまい、手術への誘導的な説明になりがちです。婦人科医は一般に放射線治療についてあまり詳しくない場合が多いので、放射線治療については、放射線治療医にセカンドオピニオンを求めることが重要です。
退院後のQOLのために必要なセカンドオピニオン
がん治療はこれまで救命・延命が第一だったため、治療の合併症・後遺症を含め、退院後のケアの情報も不足しています。がん治療医の中には、起こりうる後遺症のことを知らなかったり、過小評価している人も少なくありません。治療の後遺症への対応にくわしいがん治療医や専門家は、まだ少数です。
情報源として、セカンドオピニオン医を活用しましょう。インターネットや本、看護師、医療ソーシャルワーカー、がん体験者、患者会も役立ちます。
患者の納得できる医療は、なかなか簡単に手に入れることはできません。かかる医師・病院を選び、医師との対話を増やし、自分で納得のいく治療法を選択した手ごたえを得ることは、大切なことです。
セカンドオピニオンのメリット
●担当医の「患者の人権」意識や、情報開示に対する姿勢がわかる。
●担当医の診断や治療法を確認できる。
●情報量が増える(担当医が選択肢をみんな説明してくれるとは限らない。治療法すべてを知っているわけではない)。
●医師や病院を、相対化できる。
●より納得のいく医療サービスを選択・決定する助けになる。
セカンドオピニオンのことで迷ったら
担当医とセカンドオピニオン医の意見が違い、悩んでしまう場合もあります。このようなときには、さらに複数の意見を求めるのも方法です。患者本位に考え、婦人科がん全般について知識が豊富で、公平に情報を提供してくれる医師を選ぶと、大いに助けられます。
治療が遅れて、がんが進行するのではと心配される方もいます。卵巣が破裂寸前で緊急手術が必要など、特別な場合以外、時間はあります。たいていの場合、病院の都合で治療開始まで、数週間かかります。その待ち時間も活用しましょう。入院してからでも、外出や外泊許可を取って、セカンドオピニオンを求めることはできます。
もし、治療開始を長く延期する場合は、進行していないか、経過観察は欠かさないようにしましょう。治療が怖くて逃避したり、告知のショックから現実に立ち向かえないでいることもあります。その場合は、心の専門家や、がん体験者、患者会などに相談してみることで、勇気づけられるかもしれません。
本人がセカンドオピニオンを求めることがムリな場合は、家族や友人に頼みましょう。
どの医師に受診しても大差ないだろう、と思ったり、担当医にもそう言われた、という話もよく耳にしますが、それは、事実ではありません。
最近は、セカンドオピニオンを求めたいと申し出ると、資料の貸し出しなどに快く協力する医師が増えています。申し出に怒るような医師は、患者の権利を尊重しない問題のある医師です。転医をお勧めします。
セカンドオピニオン医の心当たりがない場合は、医療従事者に聞く、インターネット、本、雑誌記事を当たる、体験者、患者会に聞くなど複数の情報源に当たってみましょう。
地域にほかに病院がなかったり、同じ学閥の病院しかない場合、有効なセカンドオピニオンを得られない場合があります。遠方の病院にかかりましょう。中にはEメールや電話で、相談に応じる医師もいます。
【参考資料】『がん 自分で選び、決定するために』アメリカがん協会編、保健同人社
『子宮・卵巣がんと告げられたとき』まつばらけい、大島寿美子著、岩波アクティブ新書



