祢津加奈子の新・先端医療の現場16
高齢者でも可能になったミニ移植の成功のカギは?

「移植後の周囲のサポートが移植成功の秘訣です」と話す
鬼塚真仁さん
これまで、高齢者には難しいとされてきた骨髄移植だが、東海大学医学部血液・腫瘍内科では、高齢者にも適応できる移植法を工夫。若い人並の治療成績をあげている。しかし、同科講師の鬼塚真仁さんによると、成功に一番重要なのは「家族や周囲のサポート」だという。
老後を奪う骨髄異形成症候群
高齢化社会を迎え、がんも高齢者に多いがんの治療が問題になってきた。鬼塚さんによると、血液がんの領域でとくに問題になるのは骨髄異形成症候群と急性骨髄性白血病。
骨髄異形成症候群は、急性骨髄性白血病の前段階といわれる病気。良性から悪性まで8種類に分けられるが、急性骨髄性白血病に移行すれば致命的になる。唯一の根治的治療法は骨髄移植(造血幹細胞移植)だという。ところが、骨髄移植は55歳からせいぜい60歳までが適応の限度。
それ以上の年齢になると、移植成績が悪く、ほとんど適応にはならない。しかし、骨髄異形成症候群は高齢者に多い病気なのだ。この病気と診断されるのは、60歳以上、70代半ばぐらいの人に多い。2011年ビダーザ(*)という新しい抗がん剤が治療薬として認可されたが、これも治癒をもたらす薬ではない。となると、高齢者の骨髄異形成症候群が悪化して白血病化した場合、治す方法はないことになる。
こうした現状を打破するために、東海大学血液・腫瘍内科が工夫したのが、ミニ移植を利用した骨髄移植。それによって、若い人と同じぐらい治療成績を高めることに成功したのだ。
だが、その反面、「高齢者に特有の問題や医療以外の適応条件が浮上してきたのです」と鬼塚さんは話している。
*ビダーザ=一般名アザシチジン
発症後、即ミニ移植を
東海大学は、日本で初めて臍帯血移植を行った病院で、幹細胞移植の研究も進んでいる。こうした蓄積を高齢者に利用したのが、今回の研究だ。
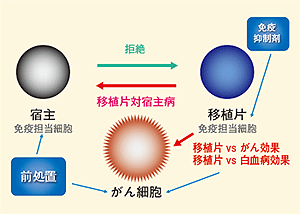
鬼塚さん達が採用したのは、「ミニ移植」という移植法だ。骨髄移植は、移植を行う前にかなり強力な前処置を行う。抗がん剤や放射線を使って徹底的にがん細胞を叩くと同時に、免疫細胞を叩いて移植する造血幹細胞の生着をうながす。免疫細胞を叩いておかないと、せっかく造血幹細胞を移植しても免疫細胞に異物として攻撃され、破壊されてしまうからだ(図1)。

つまり、前処置にはがんを殺す作用と免疫細胞を叩いて移植した幹細胞を生着させるという2つの目的がある。ところが、ミニ移植では、がんを叩くことは期待しない。免疫細胞を叩いて造血幹細胞が生着することだけを期待する。生着したドナー細胞に由来する免疫細胞ががん細胞を攻撃すると考えられているからだ。
その結果、前処置に利用する抗がん剤や放射線の量が少なくてすむというのが、最大の利点だ(図2)。
「その結果、感染症や臓器障害がずっと少なくなるのです。ただ、ミニ移植はがん細胞への攻撃を期待しないので、再発率が高い傾向にあるといわれています。しかし、感染症や臓器障害による治療関連死が圧倒的に低いので、全体の生存率をみればミニ移植のほうが高いというデータが出ています」と鬼塚さん。
つまり、再発率は多少高いとしても、移植治療そのものによる副作用や合併症で亡くなる率は圧倒的に少ないので、トータルでみればミニ移植のほうが生存率が高いというのである。
もう1つ、鬼塚さんたちが工夫したのは、移植の時期だ。ふつう移植は骨髄異形成症候群を発症後、抗がん剤による化学療法をくり返し、「寛解」(がん細胞が消えた状態)に持ち込んだあとで行う。だが、表のようにこの方法だと、60代、70代は治療成績が良くない(表3)。
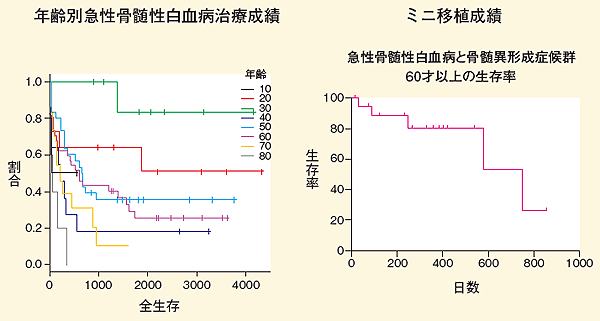
そこで、東海大学では発症がわかるとなるべく早くミニ移植を行う。「もちろん、がん細胞の勢いがあまりに強ければ抗がん剤を使うこともありますが、基本的には他の治療を行わずにすぐにミニ移植を行います」と鬼塚さん。
つまり、体力を温存して即移植を行う。その結果、移植関連死がかなり低下。しかも、理由ははっきりしていないが、再発例は非常に少ないそうだ。
臍帯血を利用した移植
さらに、どのような造血幹細胞を移植するかも問題だった。
同種造血幹細胞移植には、骨髄、末梢血、臍帯血という3つの選択肢がある。骨髄や末梢血の造血幹細胞を採取する場合、まず考えるのは身内の提供者だ。移植にはHLA(白血球の型)の一致が前提になる。
ところが、高齢者の場合は身内も高齢で、幹細胞の提供を受けるのは難しい。となると、骨髄バンクで提供者を探すことになる。
しかし、骨髄バンクは貴重な社会資源。高齢者だけでなく若い人でもHLAの一致する提供者を求めている人は多い。
「バンクでドナー(提供者)を探してもらうと4カ月ぐらいかかります。4カ月もあると、どうしても進行を抑えるために抗がん剤が必要になります。それで体力が落ちてしまうのです」と、鬼塚さんは語る。
それに対して、臍帯血ならば保存してあるので、いつでもHLAの型を指定して注文できる。鬼塚さんは、「臍帯血は、患者さんの都合に合わせてタイミングよく移植ができるのが、最大のメリットなのです」と語る(表4)。
ただし、デメリットもある。「他の幹細胞移植に比べて、生着不全を起こしやすい」といわれているのだ。骨髄バンクから提供された幹細胞ならばほぼ100%生着するが、臍帯血由来の幹細胞の場合、80%ぐらいというのである。
しかし、「臍帯血に対する抗HLA抗体を持っていなければほぼ骨髄バンクと同じぐらい高率に生着することがわかってきました」と鬼塚さんは語る。
こうして、発症後すぐに、臍帯血を利用してミニ移植を実施するという、高齢者に向けた移植法が生まれたのである。
| 利点 | 欠点 | |
| ①血縁骨髄移植 | 最もGVHDの発症率が低い | 手術室で全身麻酔下に骨髄を採取 |
| ②血縁末梢血幹細胞移植 | GVL(移植片対白血病効果)が高い ドナーが全身麻酔を必要としない | T細胞の混入が多い 急性・慢性GVHDの発症率が高い 健常人にG-CSF製剤を使用する |
| ③非血縁骨髄移植 | 最も慣れている | ドナーへの負担が大きい 移植日がドナーの都合で決まる バンク登録から移植まで3カ月 |
| ④臍帯血移植 | ドナーへの負担が無い HLA不適合でも移植可能 移植日は患者の都合で決まる | 生着まで時間がかかる 生着不全率が高い 感染症に弱い |
骨髄バンクではドナーを探すのに4カ月ぐらいかかるが臍帯血ならば保存してあるので、HLAを指定して注文でき患者さんの都合に合わせてタイミングよく移植ができる



