多くの遺伝性疾患に新治療薬の登場を期待 -遺伝子治療メディアセミナー-
[2023.07.01] 取材・文●「がんサポート」編集部
6月23日、東京でファイザー株式会社主催、遺伝子治療メディアセミナーが開催された。はじめにファイザー藤井幸一取締役執行役員が講演。遺伝子治療の開発に力を注いでいると強調しました。そして、米満吉和九州大学大学院薬学研究院教授が、遺伝子の基礎、遺伝子治療の現況を報告。さらに米満さんが理事を務める日本遺伝子細胞治療学会の今後の活動方針について述べました。
ヒトのからだは、およそ37兆個の細胞で成り立っているとされています。その細胞のさまざまな機能を働かせているのがタンパク質。そのタンパク質を設計図としてコードしているのが、遺伝子です。1つの細胞には1つの核があり、その核のなかに染色体(24種/46本)があり、さらにその中に2~3万個の遺伝子があります。
現在、世界で希少疾病の種類は約7,000以上あり、日本では750万人~1,000万人の患者がいると推定されています。そしてその希少疾病のうち、遺伝性の疾病は80%(約6,000種類)にものぼります。しかし、希少疾病の約95%は、FDA(米国食品医薬品局)承認の治療薬は存在しないということです。
がんも遺伝子が原因で発症する疾患
これまでにわかっている*ドライバー遺伝子異常によるがん種は多くあります。主なものでも、EGFR遺伝子変異(肺腺がん、大腸がんなど)、HER2遺伝子増幅(乳がん、胃がん、非小細胞肺がんなど)、KRAS遺伝子変異(膵がん、大腸がん、肺がんなど)、BRAF遺伝子変異(大腸がん、皮膚がん、甲状腺がん、有毛細胞白血病など)、ABL1がん原遺伝子(白血病)などがあります。それらドライバー遺伝子の機能は、細胞増殖に関わっているとのことです。
*ドライバー遺伝子=発がんに関係する遺伝子変異と、発がんに直接関わらない大多数の遺伝子変異を区別するために、前者をドライバー遺伝子変異(運転手変異)、後者をパッセンジャー遺伝子変異(乗客変異)と呼ぶことが提唱された。ドライバー遺伝子変異は、がん遺伝子(アクセル役)とがん抑制遺伝子(ブレーキ役)の両者の変異が含まれる
米満さんは、遺伝子治療について、「大きく分けて、『体外遺伝子治療』と『体内遺伝子治療』とがあります。体外遺伝子治療は、がん細胞自体を攻撃する治療です。まず患者さんの血液から免疫細胞を採取し、それにがん細胞を認識する遺伝子を導入した上で、点滴で再び患者さんに投与。この治療は、現在、CAR-T細胞療法として利用されています。一方、体内遺伝子治療は、必要なタンパク質を体内で作れるようにする治療で、治療用の遺伝子を静脈注射することで、脊髄で必要なタンパク質が作られるようになります。もう1つは、血管を再生する治療で、血管を作るための遺伝子を患部に注射することにより、新しい血管がつくられ、血流が改善されます」と述べました(図)。
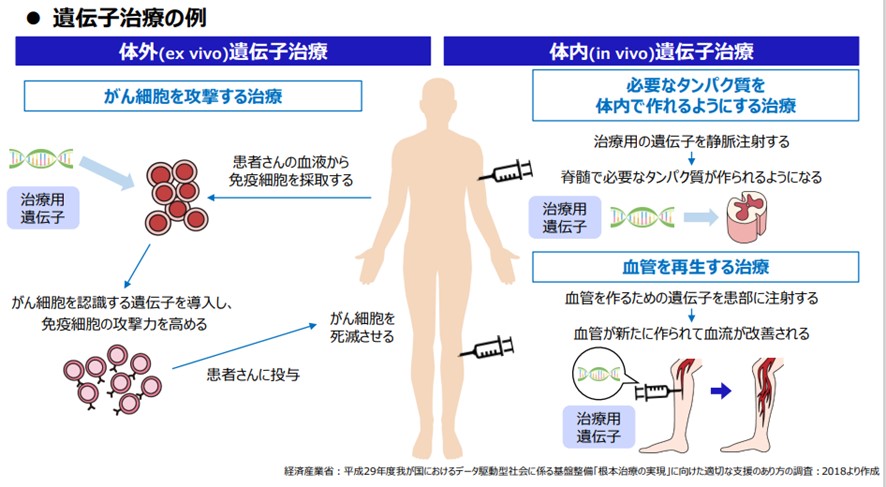
また、2023年5月時点で、体外遺伝子治療として国内で処方可能な製品は5品目で、その適応疾患は、多発性骨髄腫、大細胞型B細胞リンパ腫、濾胞性リンパ腫、B細胞性白血病、B細胞リンパ腫などの血液がんです。
一方、体内遺伝子治療は3品目で、その適応疾患は悪性神経膠腫、脊髄性筋委縮症、慢性動脈閉塞症とのことです。
さらに米満さんは、遺伝子治療には特有のベネフィット(利益)と課題があると述べました。
ベネフィットとしては、①対症療法のみの疾患が治癒する可能性ある②1回の投与で治療が完結する可能性がある③継続的な治療よりも医療費の軽減が臨め、④患者さん、家族、介護者のQOLの向上を上げました。
一方、課題面では、「治療効果を長期的に観察し、効果の持続性を判定して、治療の安全性を慎重に検討する必要があります。潜在的な副作用が異なるケースもあり、免疫反応により2回目以降の投与が難しい」と示唆しました。
最後に米満さんは、これからの遺伝子治療を発展させていくためには、遺伝子治療の臨床研究や治験にかかわる規制緩和問題について触れました。最後に日本遺伝子細胞治療学会の取り組みとして、「学会認定医制度」の確立、保険収載への活動、産・学・官との連携強化などを上げ、「今後も遺伝子治療を安全かつ適切な普及に向けて尽力していきます」と結びました。



