米国乳腺外科医インタビュー:半分の患者さんが同時再建術を受け、遺伝子検査で不要な化学療法は避ける 患者さんの合理的な治療選択が米国の乳がん治療を動かす


豊富な臨床試験にもとづく進んだ技術で、乳がん治療の最先端を担い続けている米国の医療現場。そこではいま、どのような治療が行われ、患者さんはどのような選択をしているのだろうか。乳がん治療の先端を担う医療機関の1つ、マサチューセッツ総合病院乳腺センターで治療にあたるバーバラ・スミスさんに話を聞いた。
温存手術の局所再発率は3%
佐藤 まず最初に、米国での乳がん手術の最近の傾向について、いまとくにお感じのことをお聞かせくださいますか。
スミス ここ数年はとくに、米国でも乳腺外科医は、乳がん治療時に、乳房再建についても患者さんに説明するなど、形成外科医の役割も果たしています。昨今ではオンコプラスティックという、乳腺と形成外科の連携によりがんの根治術と乳房の美容とを両立する考え方が重視されているからです。
佐藤 では、乳房切除術と乳房温存術*は、どちらがより行われているのでしょうか。とくにボストンでの乳がんの標準的な手術方法についてお聞かせください。
スミス 標準的な乳がん手術は、乳房温存術です。センチネルリンパ節生検と乳房温存術をします。乳房温存術は、がんが小さくて摘出しても外観上に問題のない場合に適しています。
それ以外は、乳房切除をします。がんが大きくても患者さんが乳房温存を希望する場合には、術前に化学療法を行ってがんを小さくしてから手術をするのは、いまや基本となっています。
また、温存術では、がんから切除断端までの距離を2mmと定義し、なるべく小さく切っています。断端の評価は、病理医が顕微鏡レベルで正確に行います。
佐藤 一般的に、乳房温存術では、がんの取り残しがあった場合に、再発リスクが高まると懸念される傾向があります。そのあたりはいかがですか。
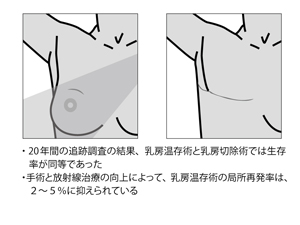
スミス 乳房温存術の場合は、切除断端の正確な評価と補助療法の実施など、集学的治療により再発を抑止することができます(図1)。実際、術後放射線治療を実施した1400例(1996年~2006年)の調査でいうと、患者さんの91%は何らかの全身療法も受けていますが、局所再発率は3%と低く抑えられています。
*乳房温存術=がんの部分のみを切除して乳房を温存する手術(放射線照射と併せて乳房温存療法と呼ぶ)
片側の乳がんでも両側切除が希望される
佐藤 なるほど。ところで米国では、乳房温存術よりも、切除して再建をする方が増えているとも聞きますが。
スミス その傾向は強く、多くの女性が乳房切除を希望しています。8年前あたりから普及しているのが、両側乳房切除による同時再建術です。つまり、がんがあるのが片側の乳房であっても、患者さんが両側の乳房切除を希望し、併せて同時再建手術を行うのです。
昨今、片側の乳房切除が必要な患者さんのうち、20~30%は両側の乳房切除を選んでおり、とくに若い患者さんほどその傾向は強いです。その理由は、将来、もう片方の乳房にがんが発生するリスクを避けたいからです。40代では30%ほどの人が両側の乳房切除を選んでいます。それは病期の進行にかかわらず、Ⅰ期の患者さんでもそうなのです。 両側乳房切除が広まる背景には、遺伝子検査が普及し、再建術の手技も高いことがあります。
BRCA変異を調べる検査が普及
佐藤 まず、1つめの背景である遺伝子検査のことからうかがいましょう。
スミス がんの発生を抑制する遺伝子に、BRCA1、BRCA2がありますが、これに変異があると乳がんや卵巣がんを発症するリスクが高くなります。このBRCA1、BRCA2の変異をもっているかどうかを調べる検査があります。
米国では、乳がん患者さんの5~10%はBRCAの変異が原因でがんになります。そこで多くの女性はがんであるとわかった場合、家族歴がある人なら遺伝子検査をします。そしてBRCA変異があった場合には、ほとんどの患者さんが両側の乳房切除を行うのです。
佐藤 BRCA変異の検査をするかどうかには、基準があるのですか。
スミス 全米がん情報ネットワーク(NCCN*)のガイドラインに従います。
45歳以下の女性でトリプルネガティブ(2つのホルモン受容体とHER2受容体が陰性)のがんの場合、血縁者のなかで乳がんになった人が何人いるか、あるいは乳がんと卵巣がんの両方になった人が何人いるかを考慮します。
トリプルネガティブ乳がんも、米国ではBRCA遺伝子変異との関連がいわれているのです。アジアでは、トリプルネガティブとBRCAとの関連はないだろうとされ、両者の関連性は人種など各国の母集団によって違いがあります。
佐藤 これらの検査はどの程度普及しているのですか。
スミス 米国ではBRCAの変異のリスクが高くない場合でも、検査は保険の対象です。ですから、遺伝的なリスクとは無関係な人でも、念のためにと遺伝子検査を受ける患者さんもいます。一方、日本では、BRCA変異検査は保険が使えないので患者さんの自己負担で、およそ30万円とかなり高いですね。もっとも、米国では変異をもつ人は5~10%ですが、日本人の場合はそれほど割合的には高くないのではないでしょうか。
*NCCN(全米がん情報ネットワーク)=全米の21のがんセンターで結成されたガイドライン策定組織
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に



