自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学

日本では年間約1万人の女性が子宮頸がんに罹患し、約3,000人が死亡している。今世紀(2000年)に入ってからは患者数・死亡率とも増加しており、他の先進国とは異なる現象となっている。増加の理由の1つとして考えられるのが、子宮頸がん検診の受診率と予防ワクチンの接種率が著しく低いことだ。検診ではアメリカの84.5%に対し、日本は42.1%(出典:OECD, OECD Health Data 2015, Nov 2015.)、ワクチン接種率は北欧やイギリスなどの80%超えに対し、日本はわずか0.6%である(図4参照)。
福井大学医学部産科婦人科では、子宮頸がん患者を将来的に〝撲滅〟することを目指す対策の一環として、「自己採取HPV検査」と「HPVワクチンの持続感染予防効果」を評価する臨床研究を行っている。この2つの研究について、同科の知野陽子さんに伺った。
<自己採取HPV検査への期待>
HPV感染が引き起こす子宮頸がん
子宮頸がんのほとんどはHPV(ヒトパピローマウイルス)感染によって発症する。
「以前は50~60歳代に多いがんでしたが、近年は20~30歳代の罹患率が増え、現在は30代後半が発症のピークとなっています。ちょうど、女性が結婚や妊娠・出産・子育てを経験する年代と重なります」と、知野さんは話す。
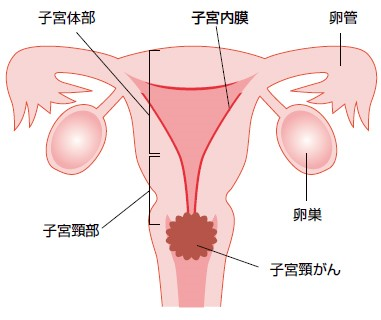
しかし子宮頸がんの治療では、早期(前がん病変~微小浸潤がん)であれば子宮を温存することも可能だが、進行した場合は、子宮やその周辺組織、リンパ節などを広範囲に切除し、進行度により両側卵巣も摘出する手術を行う。妊娠・出産ができなくなるのはもちろんのこと、排尿障害や下肢のリンパ浮腫、ホルモン欠落症状などの後遺症が起こると、QOL(生活の質)も低下してしまう。また、子宮を温存できた場合でも、早産や不妊の可能性が高くなるという(図1)。
子宮頸がんは、若い女性の将来の1つの選択肢を奪ってしまう疾患なのだ。それを回避するために効果的なのが、20歳から2年に一度の受診が推奨されている子宮頸がん検診である。
多忙な若い世代こそ検診が必要
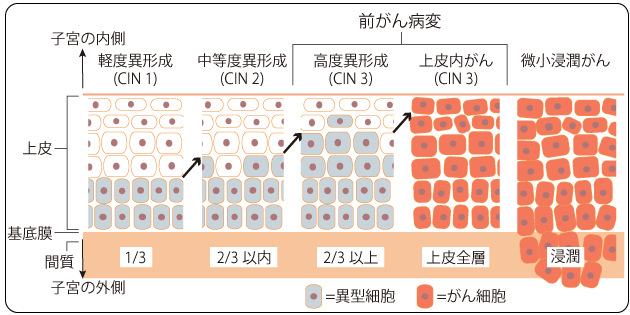
早期の子宮頸がんは自覚症状がほとんどないため、気づいた時にはがんが進行していることも少なくない。子宮頸がん検診なら、前がん病変の段階の細胞を見つけることもできる。早期発見・早期治療が可能なのだ(図2)。
検診では細胞診が行われる。先端にブラシの付いた専用器具で子宮頸部の粘膜を軽く擦(こす)って細胞を採取し、顕微鏡で異常な細胞がないかを調べる検査だ。
「ところが、日本は子宮頸がん検診の受診率が約42%と、他の先進国と比べて低いのです。これは福井県内でも同じで、特に20歳代の受診率はわずか30%程度です。背景には、若い世代の子宮頸がんに対する認識が低いことや、内診を含む検査そのものへの抵抗感もあると思います。
でも、私自身の経験からも言えることなのですが、20代から30代の頃は仕事に夢中になったり、出産や子育てで忙しかったりと、とにかく自分の体のことよりも仕事や家族を優先してしまう時期。その上、この年代で子宮頸がんになるリスクを知らないことも受診率が低いことに影響しているのでは」と、知野さんは言う。
多忙ならば、家庭で検体採取ができれば良いのでは? そこで同科では、日本対がん協会と福井県健康管理協会と協力して、2019年に「自己採取HPV検査」の臨床研究を行った。
「自己採取」でも「医師採取」と同程度のHPVが検出可能
この研究では、自分で腟内の細胞(検体)を採取できるオランダ製のキット(写真1)を用い、HPV感染をどのくらい検出できるか確認した。同時に、同じ人に対して医師が採取した検体の結果と比較した。「自己採取」、「医師採取」、「組織診」を同時に行う国内で初めての検証である。参加したのは、福井大学医学部附属病院を受診した20代~60代の女性100人。

その結果、医師検査で中等度異形成以上の病変が判明した13人全員が、自己採取キット検査でも陽性であった。また、キット検査で陰性だった人で、実際は病変があったというケースはゼロだった。「自己採取」でも「医師採取」と同程度のHPVが検出できるということが分かり、有効性が確認されたのである。
「自己採取キットなら、自分の都合の良いときに家庭で検体を採取して、郵送するだけでHPVの有無をチェックできます。仕事や育児で忙しく検診を受けられない人にも使ってもらいやすく、もし陽性であった場合には、検診を受ける動機になります。将来的に、がんの早期発見・早期治療に結び付けることができれば」と、知野さんは期待を寄せる。
また、今年(2020年)の夏には、行政の協力のもと、越前市、大野市、勝山市、高浜町在住で、子宮頸がん検診(住民検診)を5年間受けていない30歳代の女性約3,800人に対し、自己採取キットでのHPV検査を勧誘する通知書を送る。希望した人には無料でキットを送り、検査を行う予定だ。
まだ研究段階であり、今のところ子宮頸がん検診はあくまで医師採取の細胞診であるため、この検査でHPV陰性だから子宮頸がんは大丈夫と言えるほどのデータは日本にはなく、HPV陰性でも子宮頸がん検診は受けていただくよう勧めていく。
「早期発見を目指すのはもちろんですが、子宮頸がんへの関心を高めてもらうきっかけにもなればと考えています。本来は有料の検査ですので、ぜひ参加してほしいですね」
同じカテゴリーの最新記事
- 1次、2次治療ともに免疫チェックポイント阻害薬が登場 進行・再発子宮頸がんの最新薬物療法
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- HPV9価ワクチンが定期接種に! 子宮頸がんはワクチン接種で予防する
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- 定位放射線療法を併用した臨床試験も進行中 子宮頸がんの化学放射線療法
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県
- 世界80カ国以上でHPVワクチンは定期接種に 子宮頸がんは、検診とワクチンで予防できる!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に