HPV9価ワクチンが定期接種に! 子宮頸がんはワクチン接種で予防する

今年(2023年)4月1日から、日本でも子宮頸がん予防ワクチンであるHPV9価ワクチンが定期接種になりました。子宮頸がんの原因となるHPV感染を防ぐHPVワクチン。日本では、副反応問題で事実上、長く停止されていましたが、昨年4月より2価、4価のHPVワクチンの積極勧奨が再開され、今年、2価、4価に加えて、9価ワクチンが登場したのです。子宮頸がん、HPVワクチン、そして今後の検診について、大阪大学大学院医学系研究科産科学婦人科学講師の上田豊さんに話を聞きました。
子宮頸がんは、どんな病気?
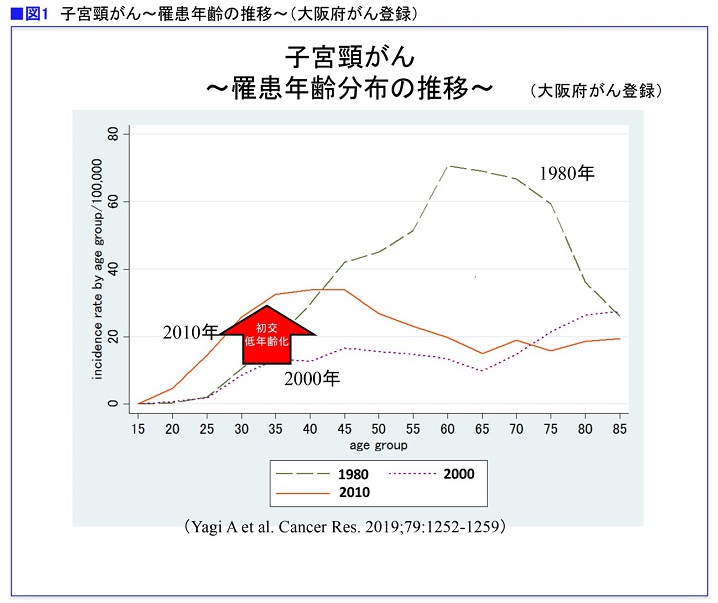
子宮頸がんは、子宮の入口に近い部分(頸部)にできるがん。現在、日本では、年間およそ11,000人が子宮頸がんに罹患し、約2,900人が命を落としています。患者数、死亡数ともに増加傾向が続いていて、近年、50歳未満の若い世代、とくに20~30代の妊娠・出産前での罹患が増えていることが問題になっています(図1)。
「子宮頸がんのほとんどは、ヒトパピローマウイルス(HPV)というウイルス感染が原因で起こります。HPVは接触感染なので、性交渉を開始した男女ともに〝一生に一度は感染する〟と言われるほど、ありふれたウイルス。たとえ感染しても、多くは免疫の働きでウイルスは減少して検出できなくなりますが、一部の人(1割ほど)でHPVに感染した状態が長く続き(持続感染)、そこから、前がん病変(異形成)、そして子宮頸がんへ進んでいくことがあるのです」と大阪大学大学院医学系研究科産科学婦人科学講師の上田豊さんは指摘します。
持続感染や前がん病変に至っても、その人自身が持つ免疫力で正常な状態に戻ることもありますが、状況が進むにつれて子宮頸がんへ移行する確率は格段に高まるとのこと。また、HPV感染から子宮頸がん発症までには、数年から10数年、場合によっては数10年かけて、ゆっくり進行していくことも特徴です。
「HPVには200種類以上のタイプ(遺伝子の型)があり、子宮頸がんの原因になるタイプは15種類ほど。中でも、とくにがんへ移行しやすい高リスクHPVが16型と18型で、これらに感染すると、進行スピードも速く、数年でがんを発症することがあります」と上田さん。若年層に子宮頸がんが増えている背景には、HPV16型、18型感染の増加があるようです。
HPVワクチンのしくみと接種時期の意味
子宮頸がんはウイルス感染が主な原因。その最も有効な予防手段はワクチン接種です。では、子宮頸がんを予防するHPVワクチンとはどのようなものでしょうか。
「HPVワクチンは生ワクチンではないので不活化ワクチンに分類されますが、そもそもワクチン産生過程でウイルスを一切使っておらず、感染性や発がん性はありません。HPVは、ウイルス遺伝子を複製するためのDNAがタンパク質の硬い殻で覆われた構造をしています。その殻の部分だけをHPVそっくりに似せて作り、中身(DNA)は空っぽのものがHPVワクチン。本物のHPVが体内に入って感染を引き起こす前に、ワクチン接種によって抗体を産生しておくことで、将来のHPV感染を阻止するしくみです」
HPVワクチンの感染防止力は、非常に高いといいます。
「HPVウイルス感染をしていない段階(性交渉開始前)で、16型と18型を阻止するHPVワクチンを接種していれば、この2種類の型のHPV感染は100%に近い確率で長期に渡って起こりません。インフルエンザワクチンやコロナワクチンとは全く違います」
さらに、「HPVは突然変異などでウイルスの形状が変わることがなく、一度産生された抗体効果は長く続きます」と上田さん。現状、接種から14年までの抗体効果の持続が示されていて、今後も更新されることが期待されています。
ただし、HPVワクチンの効果は、ワクチン接種時にHPVに感染していないことが前提。すでにHPV16型、18型に感染している場合は、ワクチン接種をしても効果は全く期待できません。だからこそ、性交渉開始前の若年層への接種が求められているのです。
今年4月、HPV9価ワクチンが定期接種に
欧米など先進諸国ではもともと子宮頸がんは減少傾向でしたが、ワクチン接種が広く浸透して、さらに減少が加速しています。一方、HPVワクチンが長く停止状態だった日本では、現在も増加中。
日本でも2010年にHPVワクチン接種の公的助成が開始され、2013年4月には定期接種化されました。しかし、直後6月には、副反応報道による世論の高まりから行政による積極勧奨が控えられ、その後9年間は、事実上、HPVワクチン接種は停止。その間、ワクチン接種によって現れるさまざまな症状について検証され、また診療体制も整備された結果、昨年(2022年)、積極勧奨が再開し、今年4月1日には、これまでのHPV2価ワクチン(製品名サーバリックス)、4価ワクチン(同ガーダシル)に加えて、9価ワクチン(同シルガード9)が定期接種になりました。
2価ワクチンは高リスクHPVの16型、18型を、4価ワクチンは16型、18型に加えて、尖形コンジローマの原因となる6型、11型(低リスクHPV)をブロックし、2価、4価ともに子宮頸がんの60~70%を阻止します。そこに新たに登場したのが9価ワクチン。高リスクHPVの31/33/45/52/58型を加え、合計9種類のHPVをブロックすることで、子宮頸がんのおよそ8~9割を予防できるようになりました。
「重要なのは、まず接種対象年齢(12~16歳)の女子がワクチン接種を受けて、将来のHPV感染を回避することです。HPV感染さえしなければ、子宮頸がんになることはほとんどないと言えるのです」と上田さんは強調します。
昨年、9年ぶりにHPVワクチン接種の積極勧奨が再開されたものの、接種率の伸びは芳しくないのが現状。周知不足もありますが、副反応への不安や恐怖が拭えないことも関係していて、「ワクチン接種をしなくても、定期検診をきちんと受けていれば問題ない」と考える接種対象者や保護者も多いといいます。
定期的に検診を受けていれば大丈夫?
では、定期検診(細胞診)を2年に1度、欠かさず受けていれば大丈夫なのでしょうか?
「検診はもちろん必要ですが、子宮頸がん検診の感度(異常のある人が正しく陽性と判定される比率)は世界的には63.5%。日本では90%を超えるデータもありますが、いずれにせよ一定程度の人はどうしても見落とされてしまいます」
また、細胞診だけに頼ることで起こる問題は、実は見落としだけではありません。
「細胞診でがんの手前の〝前がん病変〟で見つけられれば、患部周辺の円錐切除のみで治療を終えられるので、子宮も温存され、命を落とすことはまずありません。本来、早い段階で見つかってよかったと安堵する状況ですが、患者さんが妊娠・出産前の世代となると話は大きく変わります。円錐切除は子宮の入口を円錐状に切り抜くだけなので、妊娠は可能です。ただ、妊娠中期での早産が非常に増えてしまうのです」
この時期での早産は赤ちゃんの命を奪うこともあり、たとえ助かっても大きな後遺症を残しかねない。「円錐切除後の早産を経験して残念な思いをした産婦人科医は多いと思います」と上田さん。だからこそ、産婦人科医はこの9年間、「HPVワクチン接種を」と声を挙げ続けてきたのだそうです。
実際、円錐切除をすると2割ほどに早産が起こり、それは一般のおよそ4倍。「定期検診で前がん病変を見つけられてよかった」とは喜び切れない実情が、子宮頸がんという病にはあるのです。
同じカテゴリーの最新記事
- 1次、2次治療ともに免疫チェックポイント阻害薬が登場 進行・再発子宮頸がんの最新薬物療法
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- 自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県
- 定位放射線療法を併用した臨床試験も進行中 子宮頸がんの化学放射線療法
- 世界80カ国以上でHPVワクチンは定期接種に 子宮頸がんは、検診とワクチンで予防できる!
- 子宮頸がんはアバスチンを加えた3薬剤、子宮体がんではダヴィンチ、卵巣がんには新薬リムパーザが



