救済手術も視野に入れた新たな治療法も開発中 切らずに根治も可能に――。食道がんの化学放射線療法

食道がんの根治を目指す治療法として化学放射線療法の有効性が明らかになり、手術が可能な症例でも化学放射線療法が選択肢の1つとなるまでになっている。さらに現在、初回の化学放射線療法で効果が認められなかった場合の救済治療を見越した治療戦略も検討されており、患者さんの治療選択肢は増えている。
手術と同等の成績を示す
かつてがんの治療が外科を中心に行われていた時代は、根治(治癒)を目指すには手術しかないとされ、放射線治療の役割は病状が進み、痛みやつかえ感をとるような場合に限られていた。しかし、それは過去の話であり、食道がんの場合、病期によっては抗がん薬(*5-FU+*シスプラチン)を併用する化学放射線療法は手術と同等の成績が得られることが明らかとなっている。国立がん研究センター中央病院放射線治療科医長の伊藤芳紀さんはこう話す。
「ガイドラインに基づく病期別の治療選択では、Ⅰ期で粘膜固有層に留まっている場合には、内視鏡的切除術が第1選択になります。Ⅰ期でもそれより少し進んだ場合や、Ⅱ期、Ⅲ期(他の臓器にまでがんが拡大しているT4を除く)に関しては、手術が標準治療ですが、手術が難しかったり、手術は嫌だという患者さんには化学放射線療法が治療選択肢の1つになっています(図1)。
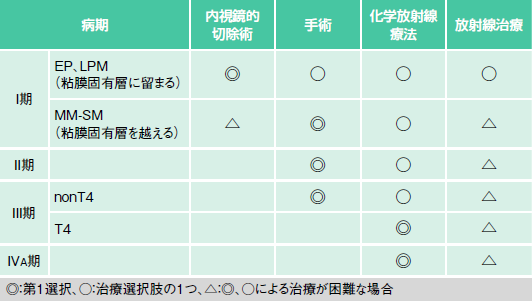
例えば、以前なら手術が優先されたⅠ期の食道がんに対する化学放射線療法の治療成績は、がんが完全に消失する完全奏効(CR)の割合が90%で、3年生存率は75~80%、5年生存率は70~75%と、外科手術とほぼ同等の成績となっています」
*5-FU=一般名フルオロウラシル *シスプラチン=商品名ブリプラチン/ランダ
食道を温存できるメリット
食道がんは、たとえⅠ期であっても10~50%の割合でリンパ節に転移している可能性があり、手術を行う際には周囲のリンパ節も含めて広範囲に切除する必要がある。また、食道周囲には心臓や大動脈、肺といった重要な臓器が存在しているため、そういった臓器を避けて手術を行う必要があり、手術の難易度は高い。手術時間は6~8時間にも及び、肺炎や縫合不全などの合併症の心配もある。
さらに、手術で食道がなくなるため、胃管再建といって胃の一部を使って食道の代用にする。そうなると食事の摂取量が減ったり、つなぎ目の部分が狭窄してつかえ感を覚えたりするなど、QOL(生活の質)低下の問題も出てくる。
これに対して、体にメスを入れることなく治療できるのが化学放射線療法だ。食道を温存できる点が最大のメリットと言える。
術前化学療法+手術と同等か?
Ⅱ期も標準治療は手術だが、化学放射線療法も治療選択肢の1つであり、希望すれば化学放射線療法を選択することができる。
また、Ⅲ期はがんが他の臓器にまで広がっていない場合(nonT4)と広がっている場合(T4)とに分かれており、nonT4は手術が標準治療となるが、化学放射線療法も治療選択肢の1つだ。
一方、T4では手術は困難となり化学放射線療法が標準治療となる。Ⅱ期とⅢ期(T4を除く)の食道がんに対する化学放射線療法の成績は、CRが62%、3年生存率は45%、5年生存率は37%との臨床試験(JCOG9906試験)の結果がある。しかし、Ⅱ期とT4を除くⅢ期の食道がんに対する化学放射線療法の有効性は、Ⅰ期と同じように手術と同等かというと、必ずしもそうとは言えないようだ。
Ⅱ期とⅢ期の食道がんに対しては、JCOG9907と呼ばれる臨床試験の結果から、術前にシスプラチン+5-FU併用化学療法を行ったあとに手術するのが一般的となっている。
この治療法と、先に紹介した化学放射線療法単独の臨床試験の結果(JCOG9906試験)を比較すると、術前化学療法+手術の群では5年生存率55%と、化学放射線療法単独と比べてよい治療成績を示しており、両試験の解析結果から「標準治療は術前化学療法+手術であり、根治的化学放射線療法の治療成績は同等ではない」と報告された。とはいえ、多少治療成績が劣っていたとしても、手術を行うのが難しいケース、あるいはどうしても食道を残したいという患者さんにとっては、依然として化学放射線療法が重要な選択肢の1つとしてあることは間違いない。
Ⅳ期でも化学放射線療法で根治することも
手術が難しいⅢ期のT4や、遠隔転移していないⅣA期では、化学放射線療法が標準治療となる。ただしその場合でも「根治する可能性はあります」と伊藤さん。Ⅲ期T4やⅣA期の食道がんに対する化学放射線療法の治療成績は、CRの割合が30%、2年生存割合は30~35%と報告されている。
「もちろん状態としては厳しく、瘻孔を形成したり、出血のリスクがあったりはしますが、根治できる人もいます。なかには10年ご健在の方もおられます」
たとえ病期が進んでいても、根治する治療法があることは、ぜひ知っておきたい。
注意が必要な遅発性有害事象
化学放射線療法の投与方法は、施設によっても異なるが一般的には治療1週目と5週目に抗がん薬(5-FU700㎎/㎡、シスプラチン70㎎/㎡)を投与し、放射線は1日2Gy(グレイ)を週5回ずつ照射して合計60Gyになるまで行う。「抗がん薬と放射線を同時に行うのがミソです」と伊藤さん。
「この治療の基本は局所療法であり、手術の代わりに放射線ががん細胞を攻撃し、根治に導きます。一方、抗がん薬には放射線の感受性を高める働きがあり、増感作用によって放射線の局所効果を高めてくれます。もちろん、抗がん薬自体のがん細胞に対する作用もあり、2つの効果が期待できます」
副作用はどの程度だろうか?
「治療中の有害事象としては、食道に放射線を照射するため食道炎や皮膚炎が起こったりしますが、皮膚炎は皮膚が少し赤くなる程度で、多くの場合それほどたいしたことにはなりません。また、白血球減少などの骨髄抑制が現われることがあり、これは抗がん薬によるところが大きいです」
一方、大きな問題となるのは、治療が終わってから数カ月後とか数年後に現れる遅発性の有害事象だ。心臓の周りに水が溜まる心嚢水や、胸水、肺臓炎などを起こすことがあり、「がんは治ったものの、有害事象で命を落としてしまう場合もある」という。
同じカテゴリーの最新記事
- 化学・重粒子線治療でコンバージョン手術の可能性高まる 大きく変わった膵がん治療
- 低侵襲で繰り返し治療ができ、予後を延長 切除不能膵がんに対するHIFU(強力集束超音波)療法
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 2年後には食道がん、肺がんの保険適用を目指して 粒子線治療5つのがんが保険で治療可能!
- 高齢の肝細胞がん患者さんに朗報! 陽子線治療の有効性が示された
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- とくに小児や高齢者に適した粒子線治療 保険適用の拡大が期待される陽子線治療と重粒子線治療



