より効果が高く、より副作用の穏やかな新薬インライタの登場に期待集まる
転移性腎がんのセカンドライン治療はどう変わるか

腎がんの集学的治療の
専門家である
植村天受さん
転移性腎がんの治療は、この数年間に分子標的薬が次々に登場したことによって、治療効果が大きく向上してきている。
さらに6月、新薬のインライタが承認された。薬剤選択の幅が広がることもさることながら、治療薬の交替の仕方次第で、延命の効果を何倍にも高めるという。
転移性腎がん治療を変えた分子標的薬
「最近は、CT(*)や超音波などの検査の普及で早期に見つかる腎がんが増え、近大病院ではその割合が8割にもなっています。しかし、転移するとなかなか厳しいがんです」
と、近畿大学医学部泌尿器学教室教授の植村天受さんは言う。
転移性腎がんは、2年間で半分以上の人が亡くなってしまうほど、予後が悪い。手術で根治することが難しく、放射線治療や抗がん剤治療がほとんど効かないからだ。数年前までは、インターフェロンなどのサイトカイン療法(*)と呼ばれる治療法が唯一の治療だった。しかしその効果もそれほど高くなかった。この状況を打ち破ったのが、2008年に登場した分子標的薬(*)だ。
「分子標的薬が出てきてからは、サイトカイン時代とくらべて明らかに予後が延びています」と、植村さんは話す。
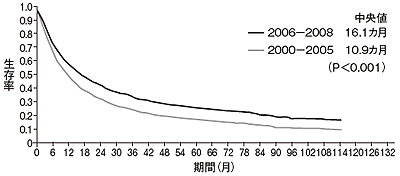
サイトカインと分子標的薬を直接比較した臨床試験ではないが、スウェーデンで3243人の患者を対象に、分子標的薬が登場する前後で生存期間を比較すると、登場前が10.9カ月、登場後が16.1カ月と明らかに延びていた(図1)。
「ただ、分子標的薬といっても、治癒までもっていくのはなかなか難しいです。だから薬物療法の目的は、患者さんが長く延命することです。腫瘍の増殖を抑え、QOL(生活の質)の面も含めたいい状態を維持する。副作用で投薬中止を招かないこと。それによって、治療が長く継続し生存期間を延長できるのです」
分子標的薬は作用メカニズムによって数種に分類される。ネクサバール(*)とスーテント(*)は「チロシンキナーゼ阻害剤」、アフィニトール(*)とトーリセル(*)は「mTOR阻害剤」と呼ばれる。
作用の異なる薬剤を使い分け、適切に切り替えていくことで治療効果を長続きさせることが可能になった。どの薬剤をどう使うか、治療方針をみていこう。
*CT=コンピュータ断層撮影
*サイトカイン療法=免疫細胞の伝達物質サイトカインを用いて免疫機能を強化することで、がん細胞の増殖を抑えたり、ダメージを与える治療法。腎がんではインターフェロンαとインターロイキン2が使用されている
*分子標的薬=がん細胞の分化増殖にかかわるある特定の分子をターゲットにして狙い撃ち、その働きを妨げることでがん細胞の増殖や転移を抑える薬
*ネクサバール=一般名ソラフェニブ
*スーテント=一般名スニチニブ
*アフィニトール=一般名エベロリムス
*トーリセル=一般名テムシロリムス
1次・2次治療で使う薬
| リスク分類、または前治療 | 推奨治療 | |
| 1次治療 | 予後良好群 および、予後中間群 | インターフェロンα (+ 低用量インターロイキン2) ( 肺転移への対処が必要な場合) インターロイキン2 スニチニブ ソラフェニブ |
| 予後不良群 | テムシロリムス スニチニブ | |
| 2次治療 | サイトカイン系薬剤の治療歴 | ソラフェニブ スニチニブ |
| チロシンキナーゼ阻害剤の治療歴 | エべロリムス | |
| mTOR阻害剤の治療歴 | 臨床試験など | |
日本における転移性腎がんの診療ガイドラインでは図2の薬を1次治療(ファーストライン)として推奨している。海外では1次治療で使われないネクサバールがここに入っている。
植村さんによると、「日本ではネクサバールの承認が先行し、経験症例数が多いためと考えられます」という。
では、2次治療(セカンドライン)はどうか。使われる薬剤はスーテントにネクサバール、アフィニトールだ。
「1次治療に使った薬がサイトカインならスーテントかネクサバール、1次治療がスーテントならネクサバールかアフィニトール、合併症などがあればネクサバールが選択されます。ここへ2次治療薬として新しくインライタ(*)が加わりました」
2012年6月に「根治切除不能または転移性の腎細胞がん」へ適応が承認されたインライタは、現在さらに1次治療の臨床試験が進行中だ。
*インライタ=一般名アキシチニブ
新薬インライタの注目の作用メカニズム
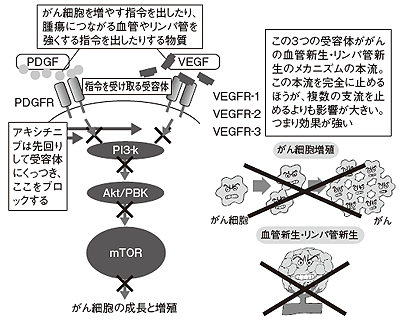
インライタとは、どういう薬だろうか。効く仕組みは前述のチロシンキナーゼ阻害剤とほぼ同じ。違いは従来の薬が複数の標的に作用するのに対し、インライタは標的を強力に絞り込んでいることだ(図3)。
「従来薬はさまざまな受容体をブロックするのに対し、インライタはVEGFと呼ばれる血管新生増殖因子の受容体を集中的にブロックします」
攻撃する標的がピンポイントになるわけだが、実際、かなり高い効果が期待されるという。それはなぜか。植村さんは次のように説明する。
「がん細胞の成長と増殖にかかわる情報の伝達経路を川の流れに例えると、従来の薬は本流・支流を少しずつブロックするが十分でなく力が弱い。インライタは主流の大きな流れをきっちりとブロックするというイメージです」
インライタは臨床試験で高い効果が実証された
[図5 アキシチニブの効果②抗腫瘍効果]
インライタの安全性および有効性は、AXISと呼ばれる国際的な臨床試験でネクサバールと比較されて明らかになっている。
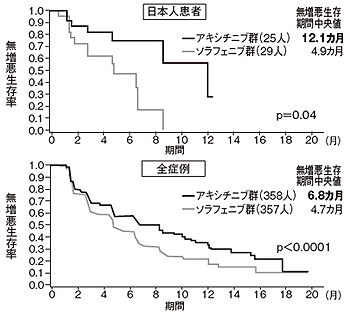
これは2次治療を実施する転移性腎がん患者を対象に、インライタ1回5㎎1日2回投与群とネクサバール400㎎1日2回投与群のがんが悪化しない期間(無増悪生存期間)や抗腫瘍効果、QOLなどを調べたものだ(図4、5)。
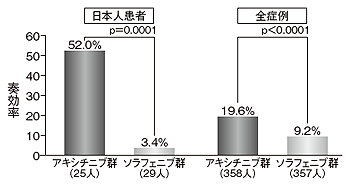
その結果、無増悪生存期間の中央値はインライタ群では6.8カ月で、ネクサバール群4.7カ月と比べて2.1カ月長かった。また、抗腫瘍効果を示す奏効率は、インライタ群では19.6%で、ネクサバール群9.2%と比べて、10.4%も高かった。
「この効果の高さは、特筆すべきこと」と植村さん。さらに、日本人に限ってみると、無増悪生存期間も奏効率ももっと高い効果を示している。そのほか興味深いのは副作用の解析だ。
「インライタの副作用は後述しますが、重篤な副作用がほとんどなく、日本人にとっては非常に使いやすい。これは大きなポイントです」
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術



