- ホーム >
- 薬 >
- 免疫チェックポイント阻害薬
初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!

腎細胞がんに免疫チェックポイント阻害薬が承認されて4年。今年(2020年)2月の米国臨床腫瘍学会泌尿器がんシンポジウム(ASCO GU 2020)では、免疫チェックポイント阻害薬による2種類の治療法について長期追跡結果が報告された。さらに、新潟大学医学部泌尿器科学教授の冨田善彦さんが、免疫チェックポイント阻害薬治療後の分子標的薬治療について発表。ASCO GUでのこれらの報告も踏まえて、今後の腎細胞がん治療について冨田さんに総括していただいた。
<従来の治療法>
化学療法には効果がないという出発点
腎臓は全身の水分バランスを調整する臓器。体内の余分な水分を尿として排出し、その際、体にとって不要な物質も一緒に外へ出す。他にも電解質や血圧のコントロール、そして造血に関するホルモンの産生も担っている。
腎がんは、腎臓に発生する腫瘍の総称。腎盂(じんう)がんと腎細胞がんの2種類に分けられ、腎実質部分(血液をろ過する作用を持つ腎臓の主要な部分)にできた腫瘍を「腎細胞がん」と呼ぶ。同じ腎がんではあるものの、腎盂がんは成り立ちも治療法も異なるため、ここでは「腎細胞がん」について話を進めていく(図1)。
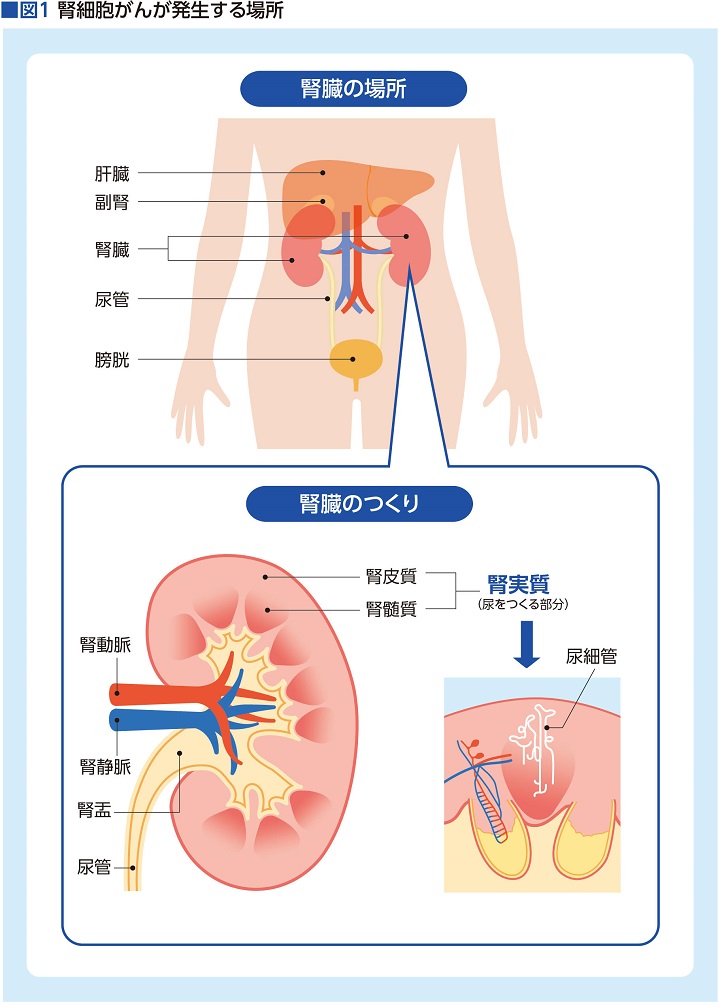
がん治療は一般的に、再発・進行で手術が難しい場合、抗がん薬による化学療法が検討されることが多い。しかし、腎細胞がんは化学療法の感受性が低く、どのケースにおいても選択されないのが実情だ。
「30年ほど前に使用されるようになったシスプラチンは、それまでの抗がん化学療法をより良いものにしましたが、例えば膀胱癌では一時的に腫瘍の縮小をみるものの、生存期間の延長は非常に限定的でした。また腎細胞がんに対しては、腫瘍縮小効果も生存期間も延長せず、無効で、これは他の抗がん剤も同じ結果でした」
そう語るのは、新潟大学医学部泌尿器科学教授の冨田善彦さん。化学療法の代わりに、長く腎細胞がんの薬物療法を担ったのはサイトカイン療法だった。インターフェロンα(IFN-α)とインターロイキン2(IL-2)の2剤で手術不能な腎細胞がん治療を一手に引き受けてきたわけだが、その奏効率は15~20%、全生存期間(OS)は2年未満と、決して芳しい数字ではなかった。
分子標的薬の登場で劇的変化
2008年、ネクサバール(一般名ソラフェニブトシル酸塩)とスーテント(同スニチニブリンゴ酸塩)の承認に始まった分子標的薬の登場で、腎細胞がんの治療成績は飛躍的に向上し、薬物療法の主役は、サイトカイン療法から分子標的薬へ移行した。
腎細胞がんへの分子標的薬は、血管新生阻害薬が中心。がんは自分専用の血管を新しく作り出して栄養補給し成長していくのだが、その血管新生を阻害し、がん細胞を栄養失調にさせて増殖を抑制する薬だ。
ネクサバールとスーテントの他に、2012年にインライタ(一般名アキシチニブ)、2014年にはヴォトリエント(同パゾパニブ塩酸塩)が加わり、さらに、がんの増殖関連因子に作用するmTOR阻害薬のトーリセル(同テムシロリムス)とアフィニトール(同エベロリムス)も2010年に認可されて合計6剤、腎細胞がん薬物療法の実績を押し上げた。全生存期間で見ると、サイトカイン療法の約20カ月を、40~50カ月にまで引き上げたという。
確かな成果を上げてきた分子標的薬だが、服用による副作用はほぼ必発であり、その対応も行わなければならない。また、投与をやめると、多くの場合、再発、進行してしまうのが最大の弱点だ。
あくまでも手術が第1選択肢
「腎細胞がん治療では、症例によりますが、病期(ステージ)にかかわらず、手術でがんをできる限り切除することで、長い生存期間を期待できる症例が少なくありません」と冨田さんは強調する。たとえ他臓器に転移が起きていても、原発巣と転移巣を含めての完全切除を目指すこともある。なぜなら「分子標的薬は奏効を期待できても、完治は極めて難しい」からだ。
先に述べた通り、分子標的薬は、がんを兵糧攻めにしてアポトーシス(細胞死)を促すが、がん細胞そのものを攻撃するわけではない。つまり、血管新生を阻害してがんを縮小することはできても、完全に消失させるのは難しい。かつ、がんは賢く、ある程度の時間が経過すると、別の方法で再び血管新生を開始することが知られている。つまり、分子標的薬には必ず「耐性」が訪れ、がんは再び暴れ始めるのだ。
それに対して、手術で完全に切除できれば、少なくともその時点で目に見えるがんを取り去ることができる。それと同等の効果を薬物療法で得ることは、少なくとも分子標的薬では非常にまれである。だからこそ、腎細胞がん治療の第1選択肢は、あくまでも手術なのだ。
ただし、と冨田さんは付け加えた。
「非常に急速に進行する症例では、手術は有益でないこともあるので、症例の選択は大切です。また、腎臓に限局した症例で腎臓摘除を行った症例でも、手術後の定期検査がとても大切になります」
また、手術後の経過観察において、3割ほどの頻度で再発や転移が起こる。これは、目に見えるがんは摘出したものの、目には見えない微小転移がすでに起こっていて、それが時間とともに姿を現した、と考えられる。ならば、手術によるがん摘出後、微小転移に対して術後補助療法として薬物療法を行わないのだろうか?
「もちろん、その試みは何度も行われてきました。しかし結果は否。サイトカイン療法も分子標的薬も、乳がんの術後補助化学療法のようには、微小転移を叩くことができなかったのです。現在、免疫チェックポイント阻害薬により、この効果があるかどうかを検討する治験が進行中です」
よって、腎細胞がん治療においては、現在のところ手術後の補助療法は行われない。術後、画像診断で再発や転移が認められて初めて、薬物療法へ移行することになる。
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 免疫チェックポイント阻害薬との併用療法で大きく前進 新たな進行期分類が登場した子宮体がんの現在
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- キイトルーダ登場前の時代との比較データから確認 進行性尿路上皮がんの予後が大幅に延長!
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 複合がん免疫療法が、がん薬物療法の主力に! 免疫療法の個別化医療を目指す
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 乳がん治療にも免疫チェックポイント阻害薬が登場! トリプルネガティブ乳がんで承認、さらに――
- 患者にもわかりやすく明確化された推奨する治療・しない治療 全面改訂された「大腸癌治療ガイドライン」2019年版



