分子標的薬や、多様な治療法の組み合わせの登場で着々と改訂が進行中
腎がんの「診療ガイドライン」の注目ポイント

京都府立医科大学大学院
医学研究科泌尿器外科学教授の
三木恒治さん
「腎癌診療ガイドライン」は2007年に刊行された。
しかし刊行以降、分子標的薬の登場により進行・再発腎がんの薬物治療が大きく変わるなど、治療法も日々進歩を遂げている。
ガイドラインの注目ポイントとともに、現在改訂作業が進行中の改訂版での変更点について解説する。
患者が理解するにはやや難し過ぎる
腎臓は尿を作り出す器官だが、血液をろ過してできた尿は、尿細管という細い管を通って腎盂に集められる。腎がんはこの尿細管に発生する。
まず、腎がんがどのようながんなのか、京都府立医科大学大学院医学研究科泌尿器外科学教授の三木恒治さんに解説してもらった。
がん全体に占める割合は3~5パーセント程度で、それほど多いわけではない。ただ、増加傾向にあり、発生率は毎年2パーセントずつ増えている。男女比は2対1で男性に多く、診断時の年齢(中央値)は65歳。危険因子としては、喫煙、肥満、遺伝的素因が挙げられる。
「以前は転移してから見つかるケースが多かったのですが、最近は超音波検査などで見つかる早期の小さながんが増えました。それによって、治療も変わってきています」
腎がんの診断や治療についてまとめた『腎癌診療ガイドライン』は、07年に第1版が刊行されている。
「それまではガイドラインがなく、いろいろな治療法を、いろいろな問題を含みながら、多くの医師が個々の判断で行っていました。それを見直し、世界の標準治療と照らし合わせながらガイドラインをまとめようという意見が学会から出ていたのです。治療法について、患者さんに説明するときに役立つガイドラインが作れないか、という狙いがあったのですが、そういう内容になっていると思います」
このガイドラインには、読者対象として、「一般診療医、一般泌尿器科医、および患者さん」と書かれている。しかし、患者さんが読んで理解するのは難しいだろう、と三木さんは言う。確かに患者さんが読むように配慮されているとは思えない。そこで、このガイドラインのポイントについて、わかりやすく解説してもらうことにした。
4センチ以下のがんなら腎臓の部分切除もOK
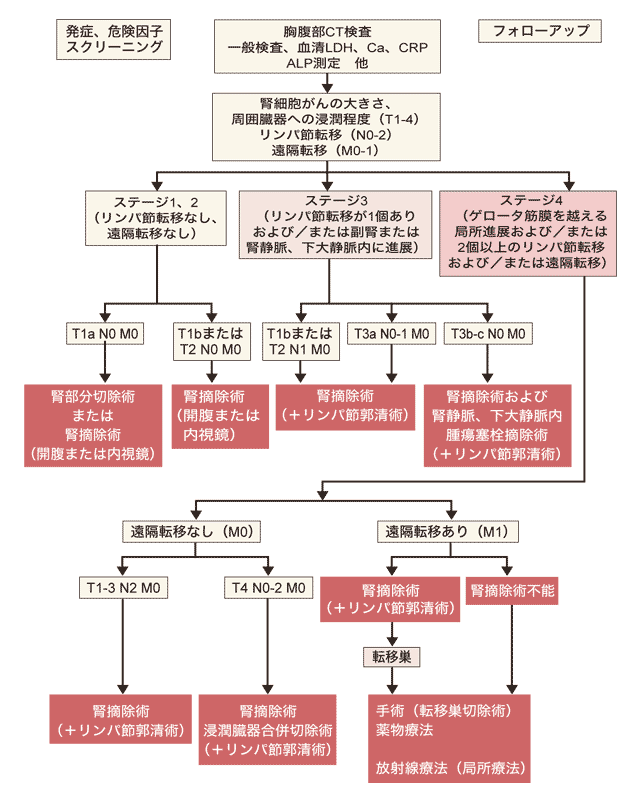
ガイドラインでは、冒頭に腎がん診療のアルゴリズム(診療手順)が掲載されている(図1)。これを見ると、どのような治療が行われるのかがよくわかる。
腎がん治療の特徴は、腎摘出術が中心となっていることだ。ステージ1や2はもちろん、ステージ3や4でも、手術が行われている。ステージ4で遠くの臓器に転移している場合には、転移巣の手術も行われるのだ。
その手術だが、第1版ガイドラインには、以前から標準治療として行われてきた開腹での腎摘除術に加え、腹腔鏡手術や腎部分切除術が登場している。ここが07年版ガイドラインの手術分野におけるポイントだ。
腹腔鏡手術に関しては、推奨グレードBとなっている(推奨グレードについては図2参照)。
| 腎がん診療ガイドラインでは作成メンバーの合意に基づき、推奨グレードをA~Dの5段階で設定する | |
|---|---|
| A | 十分なエビデンスがあり、推奨内容を日常診療で実践するように強く推奨する |
| B | エビデンスがあり、推奨内容を日常診療で実践するように推奨する |
| C1 | エビデンスは十分とはいえないが、日常診療で行ってもよい |
| C2 | エビデンスは十分とはいえないので、日常診療で実践することは推奨しない |
| D | 患者に害悪が及ぶ可能性があるというエビデンスがあるので日常診療で実践しないように推奨する |
「この手術が登場してきたころは、安全性に問題があるのではないかと言われていたのですが、ステージ1と2に対する腹腔鏡手術は、安全性でも、患者の生存率や非再発率でも、開腹手術と比べて差がないことがわかってきました」
腹腔鏡手術を行う病院は順調に増えているが、どこでも受けられる状態ではないという。
腎部分切除は、がんだけを切除して腎臓を残す手術だが、がんの大きさが4センチメートル以下の場合に限って推奨されている。推奨グレードはBだ。
「この手術に関しても、昔は残した腎臓から再発するのではないかと言われていました。ところが、部分切除でも再発はほとんどなく、腎摘除術と変わらないことが明らかになってきたのです。がんのある腎臓を全部取るのに比べ、手術は難しいのですが、腎機能の面から考えれば、行う価値のある手術といえます」
この手術も、まだどこでも行えるわけではないようだ。
転移しているがんでも手術が標準治療
がんの治療では、転移がある場合には手術できないということが多い。しかし、腎がんでは手術こそが標準治療なのだ。07年版ガイドラインでも、次のように記載されている。
〈転移巣を有する腎癌患者に対する腎摘除術は、パフォーマンス・ステータス(PS)が良好で、術後インターフェロンによる免疫療法が可能な患者には推奨される。推奨グレードA〉
パフォーマンス・ステータスとは、患者さんの全身状態を表す指標である。
転移巣の手術に関しては、次のように記載されている。
〈転移巣を有する腎癌患者のうち、パフォーマンス・ステータス(PS)が良好で転移巣が切除可能な場合は、転移巣に対する外科的治療が推奨される。推奨グレードB〉
「肺などに転移することが多いのですが、抗がん剤が効きにくいので、転移巣が1個か2個なら、取ったほうがいいということですね」
手術で生存期間が延びるというエビデンス(科学的根拠)もあるそうだ。
現状とのずれが目立つ進行腎がんの治療
ステージ4の腎がんに対しては薬物療法が行われる。07年版ガイドラインでは、その中心となっていたのは、インターフェロンαやインターロイキン2などを用いるサイトカイン療法だった。
〈進行腎癌に対するインターフェロンα単独療法は推奨される。推奨グレードA〉
〈進行腎癌に対するインターロイキン2単独療法は推奨される。推奨グレードB〉
「アメリカではインターフェロンは認められていないのですが、日本では広く使われてきました。肺だけに転移しているようなケースにはよく効きます」
サイトカイン療法が薬物療法の中心となってきたのは、腎がんには抗がん剤が効かないからである。07年版ガイドラインでも、推奨グレードがAやBの抗がん剤治療は存在しない。
それに対し、近年は分子標的薬が次々と登場し、効果を上げている。ところが、07年版ガイドラインでは、分子標的薬に関しては、わずかに次の記載があるだけなのだ。
〈腎癌進行患者に対して分子標的薬(ソラフェニブ、スニチニブ、テムシロリムス、ベバシズマブ)による治療は、腫瘍縮小効果、生存期間の延長が期待され、治療法として推奨される。推奨グレードB〉
「このように推奨していても、ガイドラインが刊行された時点で、日本で承認されている分子標的薬は1つもありませんでした。承認されたのはその後ですからね。実際に使ってみると、確かによく効きます」
分子標的薬の承認は、ネクサバール(一般名ソラフェニブ)が08年4月、スーテント(一般名スニチニブ)が08年7月、アフィニトール(一般名エベロリムス)が10年1月、トーリセル(一般名テムシロリムス)が10年7月だった。これらの分子標的薬は、現在では広く使われるようになっている。07年版ガイドラインと現状とのずれが最も目立つのは、この部分である。
2011年には改訂版が刊行される予定
『腎癌診療ガイドライン』は、改訂版刊行の準備が進められている。もう作業はかなり進んでおり、11年に出ることは間違いないようだ。
三木さんによれば、改訂されるのは分子標的薬に関する部分が中心だという。新たに加えられるという3つのクリニカルクエスチョンについて、解説してもらった。
●腎癌の予後予測因子による治療選択は推奨されるか
「これに関しては、予後予測因子による治療選択を推奨するということになるでしょう。2010年版のNCCN(米国包括がんネットワーク)のガイドラインでは、3段階のリスク分類に応じた治療法を推奨しています」
3段階のリスクは、MSKCC(メモリアル・スローンケタリングがんセンター)リスク分類によっている。PS、腎がんの診断から全身治療までの期間、ヘモグロビン値、乳酸脱水素酵素値、カルシウム値により、低リスク、中間リスク、高リスクの3段階に分類するのである。
●ネオアジュバント療法は推奨できるか
ネオアジュバント療法とは、術前に行う補助療法のこと。薬でがんを小さくしてから手術を行おうという治療法だ。
「インターフェロンでは、大きながんは小さくならないので、ネオアジュバント療法は無理でした。ところが、分子標的薬ではそれが可能なので、臨床試験のデータが出始めているようです。やはり推奨されることになるでしょう」
●進行癌で分子標的薬治療無効例に対し、期待される治療法はあるのか
「現在、日本では4種類の分子標的薬を使うことができます。ある分子標的薬が無効だったとしても、他の分子標的薬には期待が持てます。エビデンスも出ていますね」
10年版NCCNのガイドラインでも、1次治療でチロシンキナーゼ阻害薬(スーテントやネクサバール)を使用した場合、2次治療にはアフィニトールが推奨されるとしている(図3)。
以上が改訂版ガイドラインで新しくなると予想されている内容である。分子標的薬に関する部分で、新しい内容がたくさん盛り込まれることになりそうだ。
| 治療前評価 | 治療 | オプション | |
|---|---|---|---|
| 1次治療 | 低・中リスク | スニチニブ べバシズマブ+ インターフェロンα パゾパニブ | 高用量インターロイキン2 |
| 高リスク | テムシロリムス | スニチニブ | |
| 2次治療 | サイトカイン療法が 効かなかった場合 | ソラフェニブ パゾパニブ | スニチニブ |
| VEGF受容体阻害剤が 効かなかった場合 | エベロリムス |
ESMO Clinical Recommendations 2009 and EAU Guidelines on Renal Cell Carcinoma 2010
(構成/柄川昭彦)
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術



