手遅れにならないためには、受診をためらわないことが大切
これだけは知っておきたい泌尿器がんの基礎知識 腎がん編

群馬大学医学部付属病院
泌尿器科教授の
鈴木和浩さん
泌尿器がんで患者数の多いがんは、前立腺がん、膀胱がん、腎がんで、これを泌尿器の3大がんといいます。
腎がんを中心に、泌尿器がんに関する基礎知識や変わりゆく最新の治療を解説します。
腹部の後ろ側に存在する排尿に関係する臓器
まず“泌尿器とはどのような臓器か”というところから始めることにしよう。そもそもは尿の分泌や排泄に関わる臓器のことだが、泌尿器科が扱う臓器となると、これだけではないらしい。群馬大学医学部付属病院泌尿器科教授の鈴木和浩さんは、次のように説明してくれた。
「泌尿器科が扱うのは、副腎、腎臓、尿管、膀胱、前立腺、尿道、精巣です。つまり、泌尿器科が扱うのは、尿に関わる臓器が中心ですが、それだけではありません。一言でまとめれば、後腹膜の臓器ということ。泌尿器がんとは、これらの臓器に発生したがんを指します」
胃や腸や肝臓の入っているスペースを腹腔といい、腹膜は腹腔の内側を覆っている。後腹膜とは、腹腔の外の背中側にあるスペースのことで、ここに泌尿器科で扱う臓器が入っている。副腎はホルモンを分泌する内分泌器官、精巣と前立腺は男性の生殖器官だが、これらにできたがんも泌尿器がんなのだ。
「泌尿器がんで患者さんの数が最も多いのは前立腺がん。膀胱がん、腎がんがそれに続きます。副腎がん、尿道がん、精巣腫瘍もありますが、それほど多くはありません」
今回は前立腺がん、膀胱がん、腎がんの3つに絞って解説してもらうことにした。
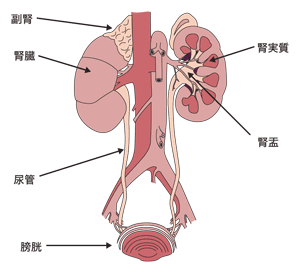
泌尿器にまつわる臓器が中心。後腹膜にある
膀胱がん、腎がんも女性より男性に多い
泌尿器がんで最も死亡数が多いのは前立腺がんである。男性のがんだが、08年の年間死亡数は9989人(国立がん研究センターがん対策情報センターのデータ・以下同)。男性では、肺がん、胃がん、大腸がん、肝臓がん、すい臓がん、食道がんに次ぎ7番目に死亡数が多い。
がんになる人数については、04年の推計罹患数が発表されている。前立腺がんが3万9321人、膀胱がんが1万6051人(男性1万2012人・女性4039人)、腎臓がんが1万3732人(男性9358人・女性4374人)である。
「女性より男性に多い傾向があります。膀胱がんは喫煙が重要な危険因子になっていますし、染料などの職業性発がん物質が存在することも明らかになっています。そうしたことも、男性に多い原因となっているのでしょう。腎がんは、喫煙や肥満が危険因子です」
また、腎がんは人工透析をしている人たちにも起こりやすいことも知られているそうだ。
CTや超音波検査で偶然に見つかる
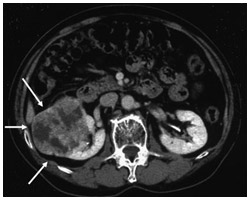
腎がんのCT画像。矢印の部分が腎がん
かつて腎臓がんには、特徴的な徴候があるとされていた。血尿、腫瘤触知(腫瘍に触れることができる)、疼痛の3つである。だが、現在では、こうした症状に出会うことは少ないそうだ。
「この3徴候は、腎がんがかなり進行した段階で現れてきます。最近はもっと早い段階で見つかることが多くなっています」
がんが発見される経緯はさまざまだが、他の病気でCTや超音波検査を受けたときや人間ドックなどで、たまたま見つかったりする。こうして早めに見つかるようになっているのだ。
詳しく調べるためには、造影CTが行われる。典型的な腎がん(腎細胞がん)であれば、これでほとんど診断がつくという。
手術ができる場合は手術が基本
腎がんの治療は手術が基本となっている。腎がんとわかり、手術が可能な患者さんであれば、手術が行われる。
「転移がない場合はもちろん、転移があっても、転移巣が肺に1つというような場合なら手術になります。腎臓を取れるときには取るのが基本です」
手術の方法は、かつては腎臓全摘手術がほとんどだったが、最近はなるべく腎臓を残す手術が行われている。部位にもよるが、4センチ以下のがんなら、腎臓の部分切除が一般的。これによって残された腎臓の負担が減り、慢性腎臓病を起こしにくくなっている。
手術方法は、全摘手術なら腹腔鏡手術が主流になっている。部分切除は手技が複雑だが、腎部分切除も施設によっては腹腔鏡で安全かつ正確に施行されている。
進行がんの治療を変えた分子標的薬の登場
進行がんの治療は、ここ数年で大きく変化した。かつては、腎がんで転移がある場合や再発した場合、放射線治療も抗がん剤治療もあまり有効ではなかったため、インターフェロンによる治療が行われていた。
「インターフェロンは、肺に小さな転移があるだけというようなケースには、比較的よく効いて、効果が長く続くこともありました。しかし、骨や肝臓に転移しているケースでは、ほとんど効きませんでした」
インターフェロンが効かない時点で、もう治療法がなくなっていたのだが、分子標的薬(*)のネクサバール(一般名ソラフェニブ)とスーテント(一般名スニチニブ)が登場することで、治療が大きく変わったという。これらの薬には、がんを縮小する効果も、がんの増殖を抑えている期間を長くする効果も認められている。
また、今年になって新しい分子標的薬であるアフィニトール(一般名エベロリムス)も発売されている。これにより、スーテント、ネクサバールが効かなくなってからも、更に治療を継続できるようになった。
「分子標的薬の登場から2年たち、インターフェロンの見直しも始まっています。インターフェロンと分子標的薬を含め、有効な使用順序や組み合わせが、明らかになっていくでしょう」
腎がんの薬物治療は、まだしばらく新しい変化が続きそうだ。
*分子標的薬=体内の特定の分子を標的にして狙い撃ちする薬
泌尿器がんに負けないために
最後に、泌尿器がんで命を落とさないために、何をすべきなのかをまとめてもらった。
「まず大切なのは恥ずかしいからと受診をためらわないことです。たとえば、血尿など気になる症状があったとき、泌尿器科は行きにくいからとためらうと、それで手遅れになってしまうことがあります」
もう1つは、PSA検診を受けることだ。検診として有効ではないという意見もあるが、手遅れにならなくてすむツールがあるのだから、自分が前立腺がんで命を落とさないためには使うべきだという。
「新しい薬がどんどん登場していますし、泌尿器科全体でも、この5年ほどで相当の数の薬が出てきました。これで終わりではなく、まだ新しい薬が予定されています」
この分野は治療が急速に進歩している。現在がんを抱えている人も、希望を持って治療に取り組んでほしい。
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術



