分子標的薬が初めて認可され、腎がん治療は大きな変革期に
「腎癌診療ガイドライン」をわかりやすく読み解く

岩手医科大学医学部
泌尿器科教授の
藤岡知昭さん
2007年に、日本の「腎癌診療ガイドライン」が初めて刊行されました。腎がんは、がんの中でも独特のがんで、遠隔転移した進行がんや静脈内に侵入したがんでも摘出が勧められる一方、部分切除や腹腔鏡治療も普及。
ラジオ波治療などの低侵襲治療(体への負担が小さい治療)も登場するなど、さまざまな治療が可能です。さらに、2008年に入って分子標的治療薬(分子標的薬)が認可され、治療は大きな変革期に入ろうとしています。ガイドラインの作成委員長である岩手医科大学医学部泌尿器科教授の藤岡知昭さんは「いろいろな治療法があるからこそ、逆に標準化が必要なのです」と語っています。
CQ&A方式で患者さんにも理解しやすく

今、腎がんと診断される人は年間7万5千人ほど。がんの中ではそれほど多いがんではありませんが、男女ともここ30年ほどの間、増加の一途をたどっています。
藤岡さんによると、今回のガイドラインは、「日本癌治療学会が平成17年(2005年)に『がん診療ガイドラインの適応と評価に対する研究』(班長・札幌医科大学外科教授・平田公一氏)を立ち上げ、そこで2年間で7種のがんに対するガイドラインを作ろうということになったことがきっかけ」と言います。
作成にあたってEBM(根拠に基づいた医療)を重視したことはもちろんですが、腎がんのガイドラインは泌尿器科の医師だけではなく、一般市民にも腎がん治療の実際を知ってもらうことを目的としています。そこで、選ばれたのがCQ(クリニカルクエスチョン)アンドAという形でした。つまり、まず日常的に遭遇する臨床的な問題を整理し、それに対するエビデンス(科学的根拠)を示して解説を行い、エビデンスに基づいた推奨グレードを示すというものです。実際には吟味の末に21項目の質問が設けられ、756の文献を元に回答が制作されました。
もちろん、一般の人がこれを理解するにはある程度の医学的な知識や専門用語の理解が必要です。しかし、診療ガイドラインとしては比較的わかりやすい解説がされています。
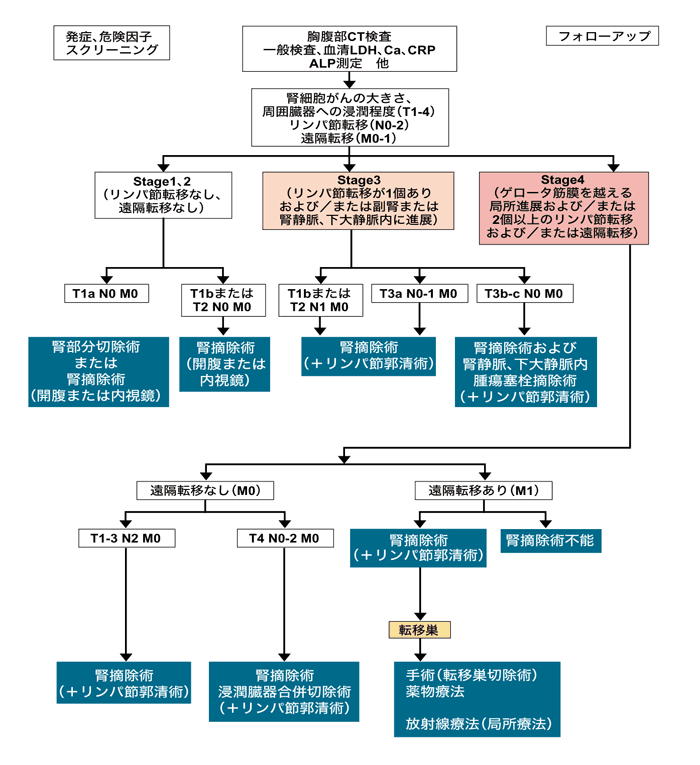
出典:『腎癌診療ガイドライン2007年度版 日本泌尿器科学会/編』(金原出版)より一部改変
推奨レベルは科学的根拠と専門家の見解を踏まえて決定
藤岡さんによると、このガイドラインにはいくつかの特徴があるといいます。1つは、推奨レベルの分け方。普通はエビデンスレベル、つまりどれだけ質の高い臨床試験が行われているか、エビデンスがあるかによって推奨レベルはA~Dまで4つのランクに分けて示されます。しかし、腎がんは外科手術が治療の中心。
「化学療法のようにエビデンスレベルの高い臨床試験(無作為化比較試験)はできないので、ほとんどが十分なエビデンスがない、つまり推奨レベルCになってしまうのです。それで、今回はエビデンスレベルだけではなく、診療のエキスパートである作成委員の経験や考えなども考慮したコンセンサス・リコメンデーション(専門家の統一的な見解)も入れて、推奨レベルCを1と2に分けたのです」と藤岡さんは説明しています。
化学療法の場合は、抗がん剤の種類や組み合わせ、あるいは投与方法などを決めて、くじ引きでランダムにAとBの治療法を患者さんに実施し、その結果を比較するといったエビデンスレベルの高い比較臨床試験が可能です。しかし、外科手術には技術の違いもあれば、慣れや経験などさまざまな要因が入り込み、患者さんをランダムに分けて違う手術を行うといったことも困難です。そのため、エビデンスレベルで評価すると、どうしても推奨するに足る「十分なエビデンスがない」、つまりグレードCという評価になってしまう項目が多いのです。
これでは、ガイドラインといっても医師や患者の「指針」としては不十分です。そこで、今回はこの点を専門家の考えや経験、蓄積などでカバーし、グレードCを「日常診療で行ってもよい」C1と「日常診療で実践することは推奨しない」C2に分けたのです。エビデンスレベルは同じでも、治療方針を決定するときには大きな違いになるのです。
| 腎がん診療ガイドラインでは作成メンバーの合意に基づき、推奨グレードをA~Dの5段階で設定する | |
|---|---|
| A | 十分なエビデンスがあり、推奨内容を日常診療で実践するように強く推奨する |
| B | エビデンスがあり、推奨内容を日常診療で実践するように推奨する |
| C1 | エビデンスは十分とはいえないが、日常診療で行ってもよい |
| C2 | エビデンスは十分とはいえないので、日常診療で実践することは推奨しない |
| D | 患者に害悪が及ぶ可能性があるというエビデンスがあるので日常診療で実践しないように推奨する |
腎臓を全摘する「腎摘除術」を3タイプに分けて記載
- 1.がん細胞の根治を目的とした腎摘除術
- (腹腔鏡手術時代の根治的腎摘除術)
腹腔鏡を用いて腎動静脈を処理し、腎周囲脂肪組織と一塊に腎を摘除 - 2.がん細胞の根治を目的とした腎摘除術
- (従来の根治的腎摘除術)
腎動静脈を処理し、腎周囲脂肪組織と一塊に腎および副腎を摘除 - 3.原発巣の摘除を目的とした腎摘除術
- 腫瘍細胞を減少させ、免疫の賦活化を期待する腎摘除術
もう1つの特徴は、「腎摘除術」を3つに区別したことです。腎がんの基本は手術です。しかし、「同じように腎摘除術と言っても、実際には腹腔鏡などでよく行われる副腎を残して腎臓を摘出する方法、副腎も一塊で摘出する古典的な方法、さらに進行がんなどではがん細胞を減らし、免疫の働きを高めることが目的で腎臓を摘出することもあるのです」と藤岡さんは説明しています。患者さんが腎摘除術と言われたときに、どういう手術が行われたかがわかるようにその内容を明確にしたのです。
今回のガイドラインは、より実際の臨床に近いところで解説が行われているわけです。「最終的には、泌尿器の専門家だけではなく、化学療法や放射線療法の専門家にも加わってもらって、吟味評価してもらった」そうです。その結果、ガイドラインとしても高い評価を受けています。
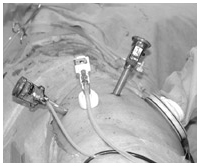
腹腔鏡下腎摘除術。
小さな穴から手術器具を投入して操作を行う
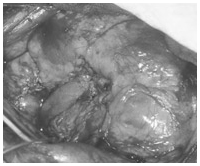
開腹による根治的腎摘除術
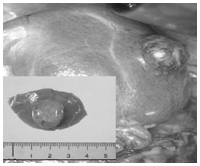
開腹による腎部分切除術。
中の写真はその切除標本
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術



