分子標的薬投入時期を「Window」で見える化 ホルモン陽性HER2陰性再発転移症例での適切な投与時期を示唆

ホルモン受容体(HR)陽性HER2陰性の再発がんに対する新しい治療薬が次々に開発されている。一方で、その新薬をどの時点で使用するのが効果的かという判断に基準はなく、医師の裁量に任されてきた。そこで、医師同士の意思疎通や判断の均質化につながるものとして「Window」というツールが注目されている。その内容について伺った。
ホルモン療法が基本
乳がんの4つのサブタイプのうち、「ホルモン受容体陽性HER2陰性」はLuminal(ルミナル)タイプに限定すると全体の6割ほど占め、日本人女性においても最も多いタイプの乳がんである。ホルモン受容体陽性(+)とは、がん細胞に女性ホルモンであるエストロゲンが結合するホルモン受容体が存在する状態のことで、その結合が生じると細胞の増殖スイッチが入り、がんが大きくなる。「HER2陰性(-)」とは、がん細胞の増殖に関わるHER2というタンパク質が細胞に過剰発現していない状態だ。
このタイプは、再発時にはホルモン受容体陽性乳癌の治療法としてホルモン療法が取られ、エストロゲンをエストロゲン受容体に結合させないように、同受容体を塞ぐ*タモキシフェンなどの抗エストロゲン薬、あるいは女性においても副腎で分泌される男性ホルモンであるアンドロゲンが、脂肪組織のアロマターゼと呼ばれる酵素によりエストロゲンに変換されることがあるので、それを妨げる*レトロゾールなどのアロマターゼ阻害薬(AI)が使われるのが基本だ。
*タモキシフェン=商品名ノルバデックスなど *レトロゾール=商品名フェマーラ
分子標的薬をどう使うか
しかし、ホルモン療法には「耐性」という課題が付きまとう。1つの薬が効いていれば長く続けてもいいが、次第にがん細胞に耐性がついてきて効かなくなってしまう。その場合は薬剤を変更するのが基本だが、ホルモン感受性は基本的に改善することなく、治療とともに低下していく。
そこで、分子標的薬を治療選択肢に加えて、ホルモン療法に耐性が出た患者を救おうという戦略が取られている。近年はこのタイプに有効な分子標的薬が次々に出て来ており、その使い方に一考を要さなければならない時代となった。
「よく効く薬はあるのですが、どのタイミングで使えばよいかということは定められていません。それを整理するためのツールが作られました」と、がん研有明病院乳腺センター乳腺内科副医長の小林心さんはグラフ形式の図を示した。
がんの勢いか、ホルモン感受性か
小林さんらの使用したツールの説明の前に、現在の治療手順(アルゴリズム)を見ていく。1998年に作られたホルトバジー(Hortobagyi)のアルゴリズム(図1)が根拠になっており、がんの勢いに着目し、「生命を脅かす転移」があるまでは、薬剤を変えながらホルモン療法を続け、それが起きた場合に抗がん薬治療に移るというものだ。
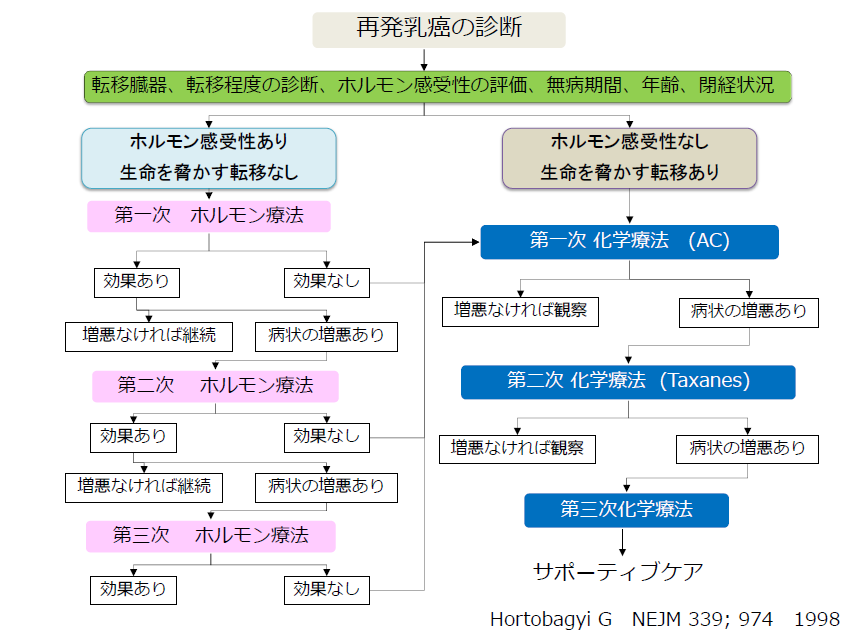
しかし、この考え方の前提にあるのは「副作用の小さいホルモン療法、副作用の大きな抗がん薬治療」ということだが、分子標的薬の登場により、次第にその区別は曖昧なものとなった。
一方、ホルモン感受性に着目して、ホルモン療法への抵抗性を層別化したピッカート(Piccart M)の図もあり、臨床現場でよく用いられている(図2)。
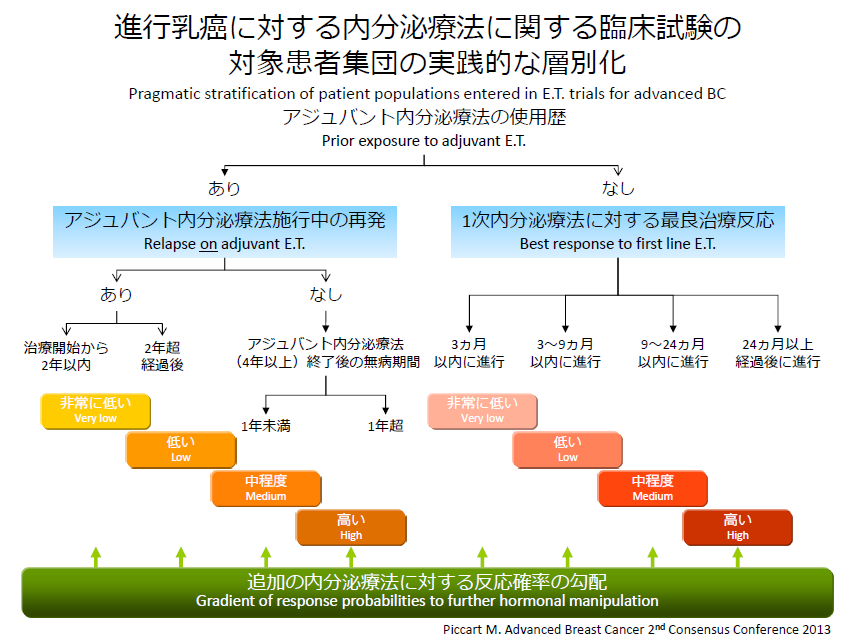
同じカテゴリーの最新記事
- 世界に先駆け初承認された分子標的薬ロズリートレクの課題 共通の遺伝子変異を標的とする臓器横断的がん治療薬
- 進行・再発卵巣がんに選択肢が増える 初回治療から分子標的薬リムパーザが使える!
- 肺がんに4つ目の免疫チェックポイント阻害薬「イミフィンジ」登場! これからの肺がん治療は免疫療法が主役になる
- 肺がん薬物療法最前線―― 分子標的薬と、オプジーボに代表される免疫チェックポイント阻害薬が、肺がん治療をここまで変えた!
- 第3世代タグリッソ登場で非小細胞肺がん治療はさらに進化
- 非小細胞肺がん 耐性後は再生検を行い 適切なEGFR-TKIで治療する
- 深い寛解後に 70%が投薬中止可能~慢性骨髄性白血病の治療~
- 分子標的薬の皮膚障害は予防と適切な対応でコントロール可能
- 副作用はこうして乗り切ろう!「皮膚症状」



