静脈とリンパ管をつないで、リンパ液の流れをよくする
QOL向上に期待!! 婦人科がん手術後のリンパ浮腫を防ぐ手術
 東京慈恵会医科大学付属
東京慈恵会医科大学付属柏病院産婦人科教授の
佐々木寛さん
子宮がんや卵巣がんの手術後、患者を苦しませるのが、下肢のリンパ浮腫。足がパンパンに腫れるなど美容的な問題だけではなく、ひどい場合は歩行も困難になるなど、日常生活の障害も大きい。
東京慈恵会医科大学付属柏病院産婦人科教授の佐々木寛さんは、その実態を調べ、浮腫を防ぐ手術を提案している。
腹腔鏡でも減らないリンパ浮腫
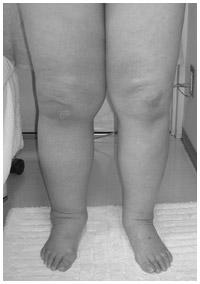
子宮がん術後になった両下肢のリンパ浮腫
(写真提供:後藤学園付属リンパ浮腫研究所)
「私は、これまで婦人科医としてリンパ浮腫を作ってきた側なのですが、患者さんのQOL(生活の質)を向上させるためには、医師がリンパ浮腫を防ぐ手術法を考案していかなくてはいけないと思ったのです」と、佐々木さんは研究のきっかけを語っています。
下肢のリンパ浮腫は、子宮頸がんや子宮体がん、卵巣がんなど婦人科がんの手術を受けた女性にとって、もっともつらい後遺症の1つです。
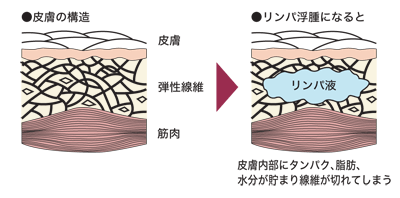
リンパ液の流れが滞って足がパンパンに腫れ上がり、スカートがはけないなど美容的な問題があるだけではなく、ひどくなると痛みを伴ったり、虫刺されやささくれなど、ちょっとしたケガから激しい炎症(蜂窩織炎と呼ばれる細菌感染によって起こる皮膚と皮下組織の感染症)を起こし、高熱で苦しんだり、歩行さえ困難になることもあります。
これまで弾性ストッキングやリンパマッサージなどの理学療法は行われてきましたが、これはあくまでも対症療法で根本的な治療法ではありません。リンパ浮腫を減らすためには、医師がリンパ浮腫を起こしにくい手術法を工夫していくことが必要と、佐々木さんは考えました。
それは、多くのリンパ浮腫の患者さんをみてきた佐々木さんが、以前から考えてきたことでした。
佐々木さんは、もともと内視鏡の専門家で、20年前に腹腔鏡による子宮がんの手術を日本で初めて行いました。それも、「内視鏡手術は、患者のQOLが向上するといわれていたから」だといいます。
確かに、開腹手術と違って、腹腔鏡による手術は腹部に小さな傷が残るだけなので、患者さんはとても喜びました。しかし、「下肢のリンパ浮腫の発生率には、全く差がなかったのです」。
患者さんのQOLに最も大きく影響するリンパ浮腫の発生は、腹腔鏡を使っても防ぐことはできなかったのです。こうした経験をもとに、佐々木さんはリンパ浮腫を防ぐ手術を考案したのです。
4人に1人以上が浮腫に
| 患者数 | 発症時期 | P値 | |
|---|---|---|---|
| 一時的な浮腫 | 93 | 2.6カ月 | 0.001 |
| 慢性的な浮腫 | 87 | 9.7カ月 | |
| 片足に発生 | 111 | 6.7カ月 | |
| 両足に発生 | 69 | 3.9カ月 | 0.031 |
| 頻度 189/694例 27.2% | |||
今回、佐々木さんらは、厚生労働省が助成する第3次がん克服10カ年戦略事業(QOL改善を目指した外科療法の開発)の一貫として、リンパ浮腫の実態調査を行いました。いったい、婦人科がんの手術によってどういう人が、どのくらいリンパ浮腫になっているのか、これまでその実態さえ、正確にはわかっていなかったのです。
調査対象になったのは、北海道から九州まで全国10カ所の病院で1997年から2年間に手術を受けた子宮頸がん、子宮体がん、卵巣がんの694人の患者さんです。内訳は、卵巣がんが135人、子宮頸がんが258人、子宮体がんの患者が301人です。この人たちを、術後3年にわたって追跡調査した結果、27.2パーセント、189人がリンパ浮腫を発症していました。婦人科がんの手術を受けた人の中で、4人に1人以上の率で、リンパ浮腫が発生していたのです。
これは、欧米と全く同じ比率でした。ただし、今回はリンパ浮腫の判断は医師にゆだねられていますが、患者のアンケート調査では2倍も高い数字が出ているそうです。その意味では、判定基準を統一した、より精度の高い調査が必要と佐々木さんは指摘しています。
そして、患者さんにとって重大な意味をもつのは、浮腫の出現時期です。浮腫にも一時的なものと回復しない慢性的な浮腫があります。今回の調査では、一時的な浮腫ですんだ人のほうが多少多かった(93人)のですが、大きな違いは発症の時期でした。一時的な浮腫は、手術後平均2.6カ月で発症していましたが、慢性的な浮腫は9.7カ月で起きています。
このことから、佐々木さんは「一時的な浮腫を繰り返しているうちに、リンパ管の破壊がすすみ、浮腫が慢性化して回復しなくなっていくのです。
最初に浮腫が出たときに、弾性ストッキングを装着したり、リンパマッサージを行い、保湿に注意し、靴擦れなどのケガをしない、水虫にならないなど、十分足のケアをしてひどくしないことが大切」と語っています。
ささくれや水虫など、ほんの小さな傷でも、リンパの流れが悪いとそこから入った病原菌がたちまち広がり、蜂窩織炎といった重い炎症を起こします。
慢性的な浮腫が続けば、組織が線維化し、リンパ液に含まれるタンパク質が下肢にたまり、栄養過多からいっそう太くなっていくのです。こうしたリンパ浮腫の重症化を防ぐには、従来から行われてきた足のケアや理学療法を初期からきちんと行うことが大切なのです。
最大のリスクは放射線照射
では、どんな人が下肢のリンパ浮腫を起こしやすいのでしょうか。
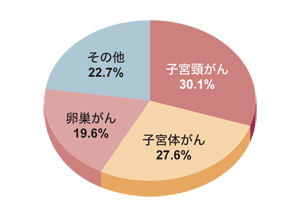
がんの種類別にみると、卵巣がんが19.6パーセントで最も低く、子宮体がんが27.6パーセント、子宮頸がんが30.1パーセントで最も多くなっています。年齢的には、50歳代に1番多く、高齢者より若い人のほうが発現頻度は低いそうです。これを、さらに出産経験や治療の方法、手術の規模、リンパ節郭清の範囲など、さまざまな面から分析してみました。
その結果、卵巣がんの場合は骨盤内の広範囲のリンパ節郭清、とくに傍大動脈と呼ばれる部位のリンパ節郭清まで行うと、明らかにリンパ浮腫の発現頻度が高くなることがわかりました。傍大動脈のリンパ節郭清は、進行したがんに行われることが多く、かなり高度の技術が必要です。これはどの婦人科がんでも共通したリスク因子でしたが、卵巣がんの場合は、進行して発見されることが多いため、半数以上に傍大動脈リンパ節郭清が行われていました。
しかし、それ以上にリスクを高めていたのは、放射線治療でした。「放射線治療は、リンパ浮腫の最大の危険因子。子宮頸がんの場合、手術後放射線治療を行うことが多いので、リンパ浮腫の発生率も高いのです」と佐々木さん。逆に、卵巣がんは日本の場合、抗がん剤による治療がよく行われます。抗がん剤は、リンパ浮腫の発生には関係しないので、卵巣がんはリンパ浮腫の頻度が子宮がんより少ないのです。
したがって「卵巣がんで傍大動脈までリンパ節の郭清をした人、子宮頸がんで放射線治療を受けた人、子宮体がんで広範囲の郭清を受けた人はハイリスクに入ります。もっともリスクが高いのは、広くリンパ節郭清を行い、放射線照射を行った人です。こうした人は、とくに注意して足のケアの仕方を指導しなければいけないのです。
リンパ節郭清をしたところにリンパのう胞(リンパ液がたまってしまうこと)ができることがありますが、これができた人もリンパ浮腫を起こしやすいので、注意を促すべきです」と佐々木さん。
| がん種 | 術後の 放射線治療の 有無 | 傍大動脈 リンパ節郭清の 有無 | 患者数 | 浮腫発現の 危険率 | 95% 信頼区間 | リスク |
|---|---|---|---|---|---|---|
| 卵巣がん | -/+ | - | 64 | 1.00 | - | 低 |
| -/+ | + | 71 | 2.75 | 1.11-6.77 | 中間 | |
| 子宮頸がん | - | - | 132 | 2.15 | 0.93-4.99 | 中間 |
| - | + | 19 | 4.08 | 1.24-13.43 | 高 | |
| + | - | 98 | 4.06 | 1.74-9.48 | 高 | |
| + | + | 9 | 5.6 | 1.24-25.32 | 高 | |
| 子宮体がん | - | - | 212 | 2.39 | 1.07-5.34 | 中間 |
| - | + | 60 | 3.24 | 1.29-8.13 | 高 | |
| + | - | 23 | 3.73 | 1.20-11.60 | 高 | |
| + | + | 6 | 3.5 | 0.55-22.30 | 高 |



