- ホーム >
- 患者サポート >
- 医師と患者のコミュニケーション
医師と患者のコミュニケーションをより良くする情報提供技術を学ぶ
SPIKESって何!?もっと知って、広めよう
セカンドオピニオンで知った医療情報提供の現実
無責任な「紹介状」が多い

浜松オンコロジーセンター長の
渡辺亨さん
私は2003年から約2年間、東京の山王メディカルプラザという病院でオンコロジーセンター長を務め、セカンドオピニオンの提供と外来化学療法の実践を2つの柱として取り組んでいました。その中で、03年9月から05年3月の約1年半にわたって、セカンドオピニオンを受けるために訪れたがんの患者さんやご家族294名を対象に、それまでの医療機関でどのような情報提供がなされてきたかという実態を調べています。
セカンドオピニオンを受けた人たちは、どんな形でセンターを来院したのか、医師の紹介状があるかどうかについて調べると、4割強の127名がその時点での担当医に紹介がありました。その中で「山王プラザ渡辺亨先生御机下」というふうに宛先を指定したものは85名だけとなっています。
これに対して宛先が「御担当先生御机下」とオープンになっていた例は39件でした。オープンというのは医師が「好きなところに行って相談してください」と言っていることになるわけです。「そんな無責任なことを許していていいのか?」ということを診療の場で痛感しています。じつはこのことがいわゆる「がん難民」を生み出すもとになることがわかってきました。
さらに、なかには「御担当先生御机下」の紹介状が開封され何度も利用されてボロボロになっているという例が3件見られました。すなわち、患者さんは自分が求める意見が聞けるまで、A病院からB病院へとはしごをしているわけです。
紹介状なしのセカンドオピニオンは160人分ありました。これらはまず、「紹介状がなくてもいいですか?」と問い合わせがあり、「紹介状はなくても、病気を把握し説明できるならいいですよ」ということをお伝えした上で来院してもらったものです。これらの例もあまり大きな問題はなく、本人から病状を聞きだすことができました。
本人抜きのセカンドオピニオンも

セカンドオピニオンのために誰が来院しているのかについても集計しています。8割以上の247件で患者さん本人が受診しました。が、47件は本人が同行せずに子息や配偶者などが内緒で相談に見えています。
いうまでもなくセカンドオピニオンは、基本的に患者さん本人が自分の病状を把握した上で来診する例に対して、いちばんいい提供ができると思います。さらに本人だけでなく、家族も立ち会ってもらったほうが、セカンドオピニオンの内容をより正確に理解してもらえることはいうまでもありません。
慣れた医師なら情報提供に要する時間は30分
私がセカンドオピニオンの際に要する時間について見てみました。最も短い例で10分、最長で155分、だいたい30分から1時間が一般的です。
セカンドオピニオンもやり慣れてくると30分あればだいたい終えられるようになります。患者さんが何を知りたいかを把握し、だいたい提供すべき意見を述べ、さらに紹介状の返事まで書いて標準的な長さが30分くらいということです。
正しい治療ができても説明が不十分な例も
乳がんの患者さんに関して、最初の診断あるいはそれまでの医療機関でどういう診療・治療を受けていたか内容を評価してみました。次のような評価ランクを設けています。
A1 標準治療を行っており、説明も過不足ない
A2 標準治療を行っているが、説明が不十分
B 標準治療からはずれるが、許容範囲内である(薬剤投与量が少なすぎて有効かどうかが危ぶまれる例や、支持療法が不十分で抑えうる副作用が抑えられない例など)
C 標準治療ではなく、推奨できない(不適切な薬剤選択の例、併用薬剤が間違っている例、投与期間が間違っている例、なすべき治療がなされない例など)
D 標準治療ではなく、患者さんは不利益を被っている(必要のない手術が施されるなど、患者さんが時間的・経済的・エネルギー的に損害を与えられている例)
私はこうした診療内容の評価の根拠を、次の4つの資料に求めています。
- 日本乳癌学会診療ガイドライン(1)薬物療法
- NCCN(National Comprehensive Cancer Network)
Clinical Practice Guidelines in OncologyTM - Oncology in UpToDateTM
- 私自身の経験
2 のNCCNのガイドラインは、インターネットで見られます(サイトを見る)。フローチャート形式でわかりやすく示されていて、中学2年生くらいの英語レベルがあれば、理解できるでしょう。また、聖路加国際病院乳腺外科部長/ブレストセンター長の中村清吾さんが日本語に訳したものを作っています(「日本乳がん情報ネットワーク」)。
3 は4カ月に1回最新のエビデンス情報がわかりやすく整理されているページです。きわめつきの電子教科書というべきもので、私自身にとってもEBMを実践する上で手放せないツールとなっています。
これらの情報に、私が16年間国立がん研究センターにいて培ってきた知識も加味して診療内容を評価しました。
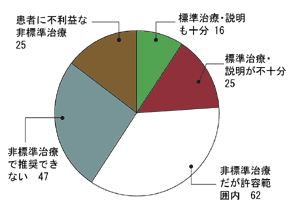
その結果は右の図のようになります。
すなわち、セカンドオピニオンを受けた患者さんの中で、それまでに標準治療を受けることができていた患者さんは、A1+A2の23パーセント、全体の4分の1くらいです。
このうちA2の14パーセントは、せっかく標準的な治療を受けることができたのに主治医からの説明不十分だったわけで、もし医師の説明が十分なら少なくとも14パーセントのセカンドオピニオンは必要がなかったことになるでしょう。
じつはこうしたファーストラインの診療に対する評価は、国立がん研究センター東病院化学療法科の向井博文先生が行った調査でもだいたい同じ結果が示されています。標準治療が行われていても、情報提供の技術は我々医師の間でも十分伝授されていないケースが少なくないわけです。
診断内容の評価について、BやCなどについては、紹介状の返事として「この治療は同意しかねる」「根拠に基づいた治療をしたほうがいいのではないか」というふうにファーストオピニオンの担当医に指摘してきました。なかには、「ありがとうございました」という声も受け取ることも多々あります。
また、Dのようなケースでは、「あなたは明らかに不利益を被っている。お住まいの近くにこういう先生がいるので相談したらどうですか」と紹介し、転医を勧める場合もありました。紹介先の先生に電子メールで伝えるなどのお世話をするケースもあります。
新しい医療情報の提供技術
SPIKESは2002年のASCO(米国臨床腫瘍学会)で最初の原案が示されました。これはもともと腫瘍医療の領域で、悪い知らせを伝えるために開発されたコミュニケーション技術です。その「悪い知らせ」とは、次のようなものが考えられるでしょう。
- 病名を告知する。
- 再発を告知する、治療が効かないことを説明する。
- 遠隔転移診断を説明する。
- 非可逆的あるいは重篤な副作用出現を説明する。
- 有効な治療が、もうないことを説明する。
- 終末期医療への移行を説明する。
- 遺伝子検査で、異常があったことを説明する。
日本では乳がんの情報提供に関心がある市立秋田総合病院外科の橋爪隆弘さん、自治医科大学乳腺外科の竹原めぐみさん、三井記念病院看護部の井上恵美子さん、三井記念病院乳腺甲状腺外科の福内敦さんの4人に私も加えた5人で「TEAM SPIKES-BC」というチームを作ってきました。目的は乳がん診療においてうまく情報を提供するためにSPIKESを医療関係者の間に普及させることです。全国を回りながら次のような診療における6つの局面について、ロールプレイを交えてSPIKESの普及に努めています。

竹原めぐみさん

福内敦さん

橋爪隆弘さん

井上恵美子さん
- 病名告知
- 初期治療の選択(乳房切除術対乳房温存手術、術前化学療法)
- 術後の薬物療法(抗がん剤、ホルモン剤)
- 転移・再発告知
- 終末期医療への移行(積極的治療の中止)
- セカンドオピニオン(送り手側、受け手側)



