祢津加奈子の新・先端医療の現場9
乳がんに追いつけ!胃がんでも、センチネルリンパ節生検の時代へ
「いつかセンチネルリンパ節に転移のない早期胃がんは内視鏡治療で治るようになることが目標」と話す竹内裕也さん
乳がんなどで一般的になっているセンチネルリンパ節(見張りリンパ節)生検。慶應義塾大学病院では、これを早期胃がんに応用している。外科講師の竹内裕也さんは、腹腔鏡下手術と組み合わせることで「センチネルリンパ節に転移がなければ、小さな傷で無駄なリンパ節郭清を省き、胃の切除範囲を縮小することが可能」と語っている。
患者さんが希望する縮小手術
完治できるならば、できるだけ小さな手術でがんを治したい、というのは誰もが思うこと。この日、手術室に入ったAさん(50歳代)もそうだった。胃の入り口に近い小弯側(内側の湾曲部)にできたがんは粘膜下層にとどまっていた。早期がんではあったが、がんの大きさからいえば胃を切除しなければならない。しかし、「内視鏡手術で治したい」というAさんの希望で内視鏡的粘膜下層剥離術が行われた。
しかし、病理検査の結果、追加手術が勧められた。リンパ節にがんの残存が懸念されたのだ。普通ならば胃の全摘手術になるところだが、Aさんは縮小手術を希望。慶應大学病院で早期胃がんを対象にセンチネルリンパ節生検を行い、腹腔鏡下で縮小手術を行っていることを知り、来院した。
センチネルリンパ節は、見張りリンパ節とも呼ばれ、リンパ液に乗ってがんの病巣から最初にがん細胞が流れ着くリンパ節だ。ここに転移がなければ、その先のリンパ節にも転移はない。したがって、リンパ節郭清(*)は省略、あるいは縮小していいと考える。
すでに乳がんや皮膚がんでは一般的な手法になっているが、胃がんの分野では、慶應義塾大学の外科が先進的に取り組んできた分野だ。
*リンパ節郭清=リンパ節をすべて取り除くこと
内視鏡で色素を注入
午後2時。全身麻酔がかけられたAさんの胃に内視鏡が挿入された。モニター画面に写った胃壁には、手術の傷跡部分にクリップで目印が付けられている。
その周囲4カ所に、青い色素を注入する。色素が最初に集積するリンパ節、つまりセンチネルリンパ節を見つけるためだ。注入直後から色素は粘膜に青い筋を描いて流れていく。
センチネルリンパ節の同定(*)には、この色素法とラジオアイソトープ(*)を併用するのが一般的だ。すでに前夜、ラジオアイソトープで標識された微細な粒子がAさんの胃壁(がん病巣直下の粘膜下層)に注入されていた。
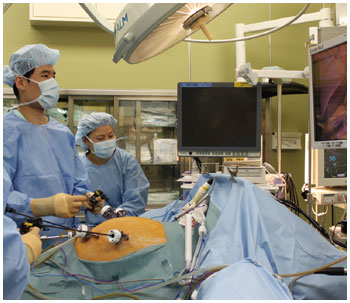
内視鏡を抜いて、いよいよ腹腔鏡下手術に入る。執刀医である竹内さんが「センチネルリンパ節生検によりリンパ節転移が陰性ならば、噴門側胃切除が可能です。しかしもし転移があれば、胃全摘を行います」と、手術内容をスタッフに確認。間もなく、へその付近がメスで切開され、腹腔鏡を挿入する準備が始まった。
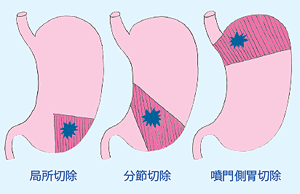
胃の切除には胃を3分の2以上切除する標準手術とは別に、縮小手術としてがんの部位だけを切除する局所切除や分節切除、さらに噴門側胃切除などがある。噴門側胃切除は胃の入り口(噴門部)を含めて胃の上方をリンパ節ごと切除する。噴門側胃切除を考えた理由として竹内さんは「昨夜、ラジオアイソトープを注入するときに内視鏡で見た病巣の位置からいって、胃の下部のリンパ節へがんが転移する可能性は低いと考えられるからです」と説明する。
腹腔内に炭酸ガスを注入すると、内臓と腹壁の間に空間ができ、にわかに視野が開けた。腹壁を外から押して位置を確認しながら、さらに4カ所に手術器具を挿入する穴が作られた。
*同定=同じものであることを見分けること
*ラジオアイソトープ=アイソトープ(同位元素)のうち放射性の医薬品(RI)を用いて病気の診断や治療を行う
センチネルリンパ節の摘出
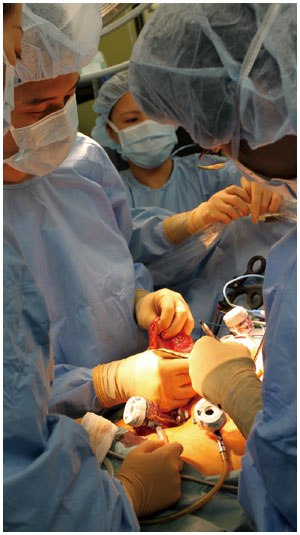
Aさんの場合、胃周囲の癒着がかなりひどい。竹内さんによると、内視鏡的粘膜下層剥離術を行ったからだという。
胃の内側から行う内視鏡手術で、なぜ胃の外側に癒着が起こるのか不思議だが、内視鏡的粘膜下層剥離術では胃壁外側の筋層を残して粘膜と粘膜下層を剥離する。そのため、残った筋層に炎症が起こり、それが胃の外側にまで影響して癒着を起こすそうだ。
手術開始から2時間が経過した。癒着した胃が剥離され、胃上部3分の1の切除が開始された。腹腔鏡で見ながら、自動縫合器を使って食道と胃を切断。上腹部にさらに小切開を入れ、この穴から胃を取り出して、肉眼で見ながら切除していく。
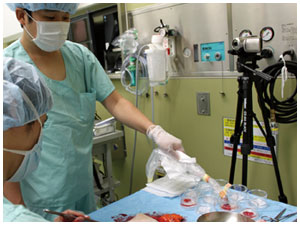
同時に、色素で青く染まった部位を目印に、放射線を検出する機器であるガイガーカウンターが当てられた。集積したアイソトープを検出してセンチネルリンパ節を見つけるためだ。
リンパ節は胃周囲に付着した脂肪組織の中にある。アイソトープが蓄積した部位では、ガイガーカウンターが「ピーピー、ピヨピヨ」と大きな音をたて、数値が上がる。それを目安に脂肪組織をとっていく。
胃の切除後、再建手術に進む。残った胃の断端を縫い合わせて食道とつなぎ、さらに胃液の逆流を防ぐために、つないだ食道に胃袋を巻き付ける。
手術台の傍らでは、切除した胃壁や脂肪組織を開いてガイガーカウンターをあて、1つずつセンチネルリンパ節が拾い上げられていく。
手術開始から3時間が経とうとしている。摘出されたセンチネルリンパ節4個が術中迅速病理診断に出された。胃と食道の再建手術を行いながら結果を待つ。万が一、センチネルリンパ節に転移があれば胃全摘に変更しなければならないが、その可能性は極めて低い。
4時間が経とうとしたとき、病理部からいずれのセンチネルリンパ節にも転移がないと報告された。



