ワクチンと抗がん剤の併用によって効果アップ
ここまで進んだがんの「テーラーメード型ワクチン療法」

久留米大学
先端癌治療研究センター教授の
山田亮さん
久留米大学医学部免疫学教室では90年代から精力的にがんワクチンの研究を続けてきた。
その努力の積み重ねによって生み出されたのが、テーラーメード型がんペプチドワクチン療法。
今回、このテーラーメード型がんペプチドワクチン療法と抗がん剤の併用が、高い効果を示すことが示された。
こうしたデータを元に、医薬品としての承認申請を目指した臨床試験が開始された。
難しい頭蓋底の手術
ワクチンで免疫力を高めてがんをやっつけられたら、というのは、がん治療の夢の1つ。その実現に向けて、着実に歩を進めてきたのが、久留米大学医学部免疫学教室教授の伊東恭悟さん率いるがんワクチン研究グループです。
伊東さんとともに開発にあたる先端癌治療研究センターがんワクチン分子部門教授の山田亮さんらは、免疫ががん細胞を異物として認識する目印(抗原)から探してきました。
人間の体には、病原菌やウイルスなど自分の体とは異なるものを異物として認識し、攻撃・排除するシステムが備わっています。これが、免疫です。がん細胞も体内では異物と認識され、キラーT細胞(細胞傷害性Tリンパ球)などが中心になって攻撃しています。ところが、その働きが十分ではないので、がん細胞が増殖してしまうと考えられます。そこで、キラーT細胞など免疫の働きを人為的に高め、がんをやっつけようというのが、がんワクチン療法の考え方です。
そのためには、まず何を目印にキラーT細胞ががんを認識し、攻撃しているのかを突き止めなくてはなりません。T細胞はがん細胞の表面に現れる「ペプチド」というごく小さなタンパクのカケラを認識して攻撃しています。実際には、樹状細胞という免疫系の細胞が、がん細胞の目印(抗原)、つまりペプチドをお皿(組織適合抗原)に乗せて細胞の表面に出し、「こんな異物があります」と提示します。すると、キラーT細胞がペプチドをお皿ごと認識して活性化。どんどん増殖して部隊を増やし、同じペプチドの目印(抗原)をもったがん細胞を攻撃していくのです。
そこで、がん細胞の目印になるペプチドを探して合成し、患者さんに投与。キラーT細胞を活性化させようというのが、山田さんらが行っている「がんペプチドワクチン療法」です。これまで、山田さんらはがんの目印になるペプチドを200種類以上見つけています。一方、樹状細胞がペプチドを提示する際には、お皿も問題になります。これにもさまざまな種類がありますが、日本人の場合8割以上は、クラス1のA24かA2というタイプだそうです。
テーラーメードワクチンの誕生
久留米大学のがんワクチン療法の特徴は、「テーラーメード型がんペプチドワクチン療法」といって、それぞれの患者さんに適したペプチドを投与する点です。
ふつう、ペプチドワクチン療法では1種類のペプチドを患者さんに投与し、がん細胞を特異的に攻撃するキラーT細胞を増やしていきます。ところが、これではキラーT細胞が増えるまでに時間がかかるのです。そこで考えられたのが、すでに体内にある免疫の記憶を利用することでした。
患者さんはがんがあるので、少ないながらもがんを攻撃するキラーT細胞をもっています。このキラーT細胞が認識しているのと同じ合成ペプチドを投与すれば、がんを攻撃するキラーT細胞が強く刺激されてすみやかに増えるはずです。「0から増やすより100から増やしたほうが早いということです」と山田さんは説明しています。
患者さんを調べると、高い頻度で反応するペプチドがあることがわかってきました。「4つ以上のペプチドに反応する」人が多いそうです。がんにも胃がんや脳腫瘍など種類が違っても、共通して反応するペプチドがあることもわかりました。いずれも細胞の増殖に係わる分子のペプチドでした。
ここから、まず頻度の高いペプチドを用意し、患者さんの血液を調べてそれぞれに適応するペプチドを投与する「テーラーメード型がんペプチドワクチン療法」が誕生したのです。「それまでは、肺がんなら肺がんから見つかったペプチドを肺がんの患者さんみんなに投与していましたが、テーラーメード型がんワクチンでは、患者さんの血液を調べてキラーT細胞を刺激するペプチドを選んで投与するのです」。通常、患者さんに適応する4種類のペプチドが投与されます。
実際に、テーラーメードのがんワクチン療法を行ってキラーT細胞の働きを試験管内で調べると「ワクチンを打たないとがん細胞を殺す率は10~20パーセント以下なのですが、ワクチンを打つと40~50パーセントというレベルになる」といいます。
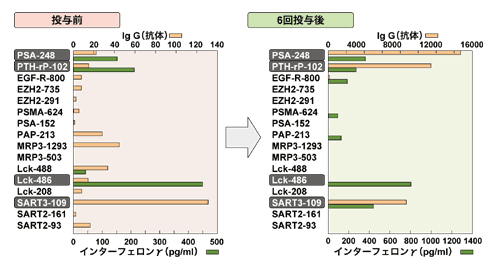
脳腫瘍には、単独投与で高い効果が
これまで、山田さんらは前立腺がんや胃がん、大腸がん、子宮頸がん、脳腫瘍などで、患者さんの協力を得て臨床研究を重ねてきました。いずれも、基本的にはがんが高度に進行し、化学療法など標準的な治療が効かなくなった患者さんです。
その中で、ワクチン単独で高い効果が得られたのは、脳腫瘍でした。脳腫瘍の中でも、グリオブラストーマ(膠芽腫)というタイプは極めて悪性度が高く、1年生存率は1割にも満たないといわれます。ところが、がんペプチドワクチンを週に1回ずつ投与していると、画像上がんが縮小する例が出ているのです。
これについて山田さんは「がんのしぶとさ」を考えています。キラーT細胞は、1対1でがん細胞にとりついて殺傷します。したがって、数が必要なことはもちろんですが、がんの病巣が硬い固まりを作っていると、その中に侵入してがん細胞を殺傷するのが難しいのです。脳腫瘍の病巣は硬くはないそうです。「まだ、確定したわけではありませんが、ワクチンがよく効くがんを見ていると、組織が硬くないがんではないかという印象があります」と山田さんは話しています。
しかし、脳腫瘍以外のがんではなかなか思うような効果を上げることはできませんでした。「私たちのがんワクチンは、免疫の記憶を利用しているので効率よくキラーT細胞を活性化することができます。テーラーメード療法で4種類のペプチドを投与するようになり、効果も高まりました。しかし、それでも脳腫瘍以外はワクチン単独で高い効果をあげることは難しかったのです」
がんワクチン研究で先行するアメリカでは、がんワクチンは単独ではがん治療には効果が乏しいという報告まで出ました。しかし、久留米大学では、そこから新たな挑戦を始めたのです。
なぜワクチン単独では効かないのか
では、がんワクチン単独ではなぜ十分に効かないのでしょうか。
がんは多様性に富み、ホルモン剤や抗がん剤が効くがんも効かないがんもあります。たとえば前立腺がんの場合、ホルモン療法はホルモンレセプター(受容体)が突然変異などで消えたがんが増殖することで効かなくなります。抗がん剤は治療しているうちに多剤耐性タンパクなどが現れて効かなくなります。がんワクチン療法の場合は、ペプチドを提示してキラーT細胞を活性化するときに必要なお皿が、がん細胞では消えていることがあります。
つまり、それぞれに違う理由で効かなくなるのです。それならば、これらの治療法を組み合わせなければ多様ながんには太刀打ちできないのではないか。ここから、山田さんらは、ワクチン療法を抗がん剤と組み合わせることを考え出したのです。
常識的に考えれば、あまりに無謀な発想といえます。抗がん剤は、がん細胞を殺す代わりに、骨髄抑制に代表されるように、免疫の働きを強く傷害することが知られています。いわば免疫を破壊する抗がん剤と免疫の増強をはかるがんワクチン療法は全く逆の治療法。一緒に使えるはずはないというのが一般的な認識です。
しかし、ここでヒントになったのが前立腺がんの臨床試験でした。前立腺がんでもホルモン剤や化学療法が効かなくなった高度進行がんの患者さんを対象にがんワクチン療法の臨床試験が行われました。試験期間が終わっても、患者さんと主治医の判断で、治療を継続することもできます。がんワクチン単独で効果がなければ、それぞれに治療に工夫をします。ここで、1度は効かなくなった抗がん剤のエストラサイト(一般名リン酸エストラムスチン)を、通常の半量で併用したところ、予想以上に高い効果が出たのです。抗がん剤の中には、休薬するとまた効くものもあるのです。
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 自分の免疫細胞も活用してがんを攻撃 PRIME CAR-T細胞療法は固形がんに効く!
- 光免疫療法が踏み出した第一歩、膨らむ期待値 世界初、頭頸部がんにアキャルックス承認!
- 頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 進行膵がんに対する TS-1+WT1ペプチドパルス樹状細胞ワクチン併用療法の医師主導治験開始
- がん患者を対象とした臨床試験で証明された、米ぬか多糖体(RBS)の免疫賦活作用
- 先進医療の結果次第で、大きく進展する可能性も! 進行・再発非小細胞肺がんに対するNKT細胞療法
- 現在3つのがん種で臨床試験を実施中 がんペプチドワクチン療法最前線
- 免疫力アップで照射部位から離れた病巣でもがんが縮小 アブスコパル効果が期待される免疫放射線療法



