免疫療法最前線 ASCO(米国臨床腫瘍学会)でも注目
がん患者の生存率に影響する「免疫抑制」の最新研究事情
 ASCOで免疫抑制に関する研究を発表をした柴田昌彦さん
ASCOで免疫抑制に関する研究を発表をした柴田昌彦さんがんに対する免疫療法というと、医療界ではこれまでエビデンス(科学的根拠)の確立されていない未知の領域という認識が支配的だった。しかし、近年は免疫のメカニズムがさまざまな研究により解明され、欧米を中心に注目を集めている。6月に開かれたASCO(米国臨床腫瘍学会)2013では、免疫療法に関する日本人研究者の発表も注目を集めた。
がんにおける“第4の治療”とも表現される免疫療法は、3大治療(手術、抗がん薬治療、放射線治療)で力尽きた患者が末期状態で受ける治療であるとか、自由診療で高額な医療費がかかるといったイメージが強いのではないだろうか。
医療現場においても、免疫療法に対する認識はあいまいで、その効果を認める医師と懐疑的な意見を持つ医師との間で、見解が分かれているのが実情だ。
そのような状況に近年、変化が現れ始めた。免疫のメカニズムについての研究が進み、欧米の権威ある学会で発表される機会が増えたのだ。免疫療法的なアプローチの中でも、とくに注目されているのが、「免疫抑制」というキーワードだ
免疫抑制の有無が生存率に影響する
 引用ASCO2013 ID3063
引用ASCO2013 ID3063今回のASCO2013で、日本人研究グループの発表が話題になった。
研究グループの1人、埼玉医科大学国際医療センター消化器病センター・消化器腫瘍科教授の柴田昌彦さんは「我々が用意した資料がすぐになくなり、関心の高さを実感しました」と、振り返る。
発表内容は、「骨髄由来の免疫抑制細胞(MDSC)が、がん患者の予後の重要な指標の1つになる」という研究結果だった。
柴田さんはこう説明する。
 引用ASCO2013 ID3063
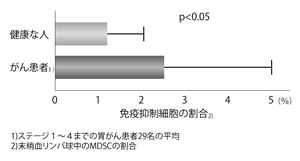
引用ASCO2013 ID3063「MDSCとは、がん細胞を攻撃しようとする人間の免疫機構を妨害する細胞のことです。今回報告したのは、胃がんの患者さんの体内にある免疫抑制細胞と健常者のそれとの量の比較です。胃がんの患者さんのほうが、明らかに免疫抑制細胞が増えていました(図1)。そして、全身で炎症が進んでいるほど免疫抑制細胞の数値は高くなっていました。また、免疫抑制細胞が増える人は、全身の栄養状態も悪く、悪液質や栄養障害で衰弱しやすいこともわかりました」
柴田さんは続ける。
「がんのステージごとの検証では、ステージが進行するほど免疫抑制細胞の数値は上がっていました。免疫力を抑え込む免疫抑制細胞が増えるということは、体内に免疫細胞がいくらあっても働けない状況になっていると言えます」
生存率についても、データを示した。
「ステージⅣで、免疫抑制細胞の多い患者さんと少ない患者さんの2年生存率を比較しました。免疫抑制細胞の量が多い人のほうが明らかに生存率が悪いという結果が出ました」(図2)
免疫抑制細胞の数値が高い、つまり、がん患者の免疫力を弱くする免疫抑制が起こっていると、免疫細胞の数も増えず、その働きもブロックされてしまうため、治療後の生存率など、予後が悪くなるということが明らかになったのだ。
柴田さんは、4年ほど前から、大腸がんなど多くの消化器がん種において同様の検証をしており、その結果も、今回発表した胃がんのケースと同様だという。
がん治療は免疫抑制の解除から
がん免疫に関する分野は、ここ10年ぐらいで飛躍的な進歩を遂げてきたが、その要因は大きく2つある。
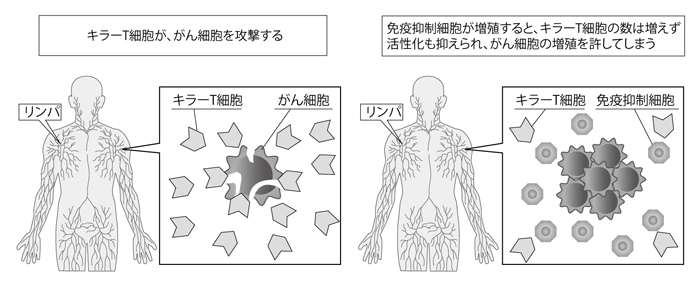
1つは、がん細胞を攻撃する免疫細胞(キラーT細胞)の発見で、もう1つが、今回柴田さんが示したようながん患者の体のなかで起こっている免疫抑制の解明である。
柴田さんは以前、外来で免疫療法を実施していたが、その効果が思うように上がらなかった。そこで、なぜ免疫療法が効かないのかを調べ始めた。探求の結果、がん患者の体の中では、免疫の効き目が悪くなっているのではということにいきついた。
「さまざまな施設で行われていた人工的な免疫細胞増強や、樹状細胞療法、ペプチドワクチン療法は、その効果が注目されつつも期待どおりの結果が出ていませんでした。その原因の1つが免疫抑制だったのです。
キラーT細胞は患者さん自身の体のなかに確かに存在しているにもかかわらず、私たちの発表データが示すように、がんの進行に伴って免疫抑制細胞が増えてしまうと、免疫の効き目が抑えられてしまうのです。
今後のがん治療では、免疫抑制細胞を減らし、免疫抑制を解除する治療法を確立していくことが課題と受け止めています」(図3)
免疫抑制を解除する薬剤の研究開発が進む
| 成分名 | 開発状況 | ASCO発表の臨床試験 |
| イピリムマブ | FDA 承認薬 | 進行悪性黒色腫 (メラノーマ) |
| 抗PD-1抗体 | 第Ⅰ相 臨床試験 | 進行腎細胞がん |
| 抗PD-L1抗体 | 第Ⅰ相 臨床試験 | 非小細胞肺がん、メラノーマ、 腎細胞がん、大腸がん、胃がん |
柴田さんの考えを支持するように、免疫抑制を解除すれば、体内の免疫力を“復活”させることができ、それによりがん治療成績を上げようという新しい研究が内外で進められている。ASCOでも発表が相次いだ(図4)。
米国では、イピリムマブipilimumab(一般名)という薬が、皮膚がんのメラノーマ(悪性黒色腫)に対して、FDA(米国食品医薬品局)で承認されており、本年のASCO2013でも悪性黒色腫患者における最新の臨床データが報告された。
イピリムマブ以外にも、免疫抑制に陥った免疫細胞の機能を回復させる抗体薬の開発が海外の製薬企業を中心に進められている。
本年のASCOでは、抗PD-1抗体、抗PD-L1抗体について、進行腎がん患者などに効果があることが、相次いで報告された。さらに日本でも、免疫抑制を解除する薬剤の研究が進んでいるという。
免疫抑制の解除にシイタケ菌糸体
そのような中、日本人に馴染み深いシイタケの成分にも注目が集まっているという。国内の研究機関や小林製薬などがシイタケの菌糸体エキス(以下、シイタケ菌糸体、図5)の研究を進め、シイタケ菌糸体を摂取することで、がん患者の免疫抑制状態が改善されるデータも報告されているという。
「シイタケ菌糸体は作用が柔らかで安全性の面でも期待できる成分です。また、抗がん薬による白血球の低下、しびれや疼痛などについても、シイタケ菌糸体が軽減する可能性が充分にあります。
さらに調べていくことが必要ですが、抗がん薬と併用して使っていくという利用も考えられるでしょう」
以前、きのこ製剤が化学療法との併用で良い結果が出て、医薬品として承認されたことがあったが、同じように再び脚光を浴びる可能性は充分ありそうだ。
免疫抑制を解除する抗がん薬も
抗がん薬と免疫の関係についても、柴田さんは指摘する。これまでは、抗がん薬を投与すると免疫が落ちるといわれていたが、最近では逆の考え方も出てきているという。
「免疫抑制細胞は、一部の抗がん薬で抑えることができることもわかってきたのです。 たとえば、膵がん、胆道がんで使われるジェムザール*、食道がんでの標準治療であるFP(5-FU*とシスプラチン*の併用)療法、さらに胃がんでのTS-1*も、使い方次第で免疫抑制細胞を抑えることが報告されています。そこで、以前では考えもされなかった、免疫療法の前に抗がん薬の投与をしようという状況にもなってきています」
さまざまな薬物が免疫にも関連して治療に寄与しているのは明らかだと柴田さん。大腸がんでの分子標的薬アバスチン*、アービタックス*などの抗体薬はそもそも免疫を利用した薬である。
「また一部の放射線治療では、放射線を当ててからしばらくするとがんが縮小することが知られています。放射線そのものの効果は通常長く続くものではありませんので、しばらくしてからがんが縮小したということは、免疫が働いた結果と考えられるのです」
放射線治療も免疫と無縁ではないということだ。また免疫療法は、現在のようにがんが進行してからだけではなく、手術後の補助療法の段階でおこなうことが大切だと指摘する。
「がんが進行してしまうと、免疫抑制が体のなかでかなり進行してしまいます。がんが小さいうちや手術後のほうが、免疫抑制の程度が低いので、免疫療法が効きやすいといえます」
*ジェムザール=一般名ゲムシタビン *5-FU=一般名フルオロウラシル *シスプラチン=商品名ブリプラチン/ランダ *TS-1=一般名テガフール・ギメラシル・オテラシルカリウム *アバスチン=一般名ベバシズマブ *アービタックス=一般名セツキシマブ
免疫に背を向けての治療戦略に疑問符
世界が免疫療法を見直そうとしている傾向が進む中で、日本では、免疫療法に対しては、まだ、“玉石混交の民間療法”という認識が強い。
世界の流れに乗り遅れないようにするには、学会などで交通整理して、有効な治療を推進して行くことが必要となる。
「免疫に背を向けて治療戦略を立てることは、もはや無理になってきました。標準治療を実施している医師が、体のなかの働きを考えながら免疫を調整する時代になってきたのです」と柴田さんは強調する。
免疫抑制を解除する研究が進むことにより、免疫が治療効果に大きく関係しはじめることを考えると、免疫療法はもはや“第4の治療”というよりは、従来の3大治療(手術、抗がん薬、放射線)を包括して、それぞれの治療をサポートする治療法という発想に立った考え方も必要となりそうだ(図6)。
同じカテゴリーの最新記事
- 1人ひとりの遺伝子と免疫環境で治癒を目指す! がん免疫治療が進んでいる
- 自分の免疫細胞も活用してがんを攻撃 PRIME CAR-T細胞療法は固形がんに効く!
- 光免疫療法が踏み出した第一歩、膨らむ期待値 世界初、頭頸部がんにアキャルックス承認!
- 頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 進行膵がんに対する TS-1+WT1ペプチドパルス樹状細胞ワクチン併用療法の医師主導治験開始
- がん患者を対象とした臨床試験で証明された、米ぬか多糖体(RBS)の免疫賦活作用
- 先進医療の結果次第で、大きく進展する可能性も! 進行・再発非小細胞肺がんに対するNKT細胞療法
- 現在3つのがん種で臨床試験を実施中 がんペプチドワクチン療法最前線
- 免疫力アップで照射部位から離れた病巣でもがんが縮小 アブスコパル効果が期待される免疫放射線療法



