新たな造血幹細胞移植法も出てきた!
化学療法と移植で根治を目指す急性骨髄性白血病の最新治療
「この10年間で造血幹細胞移植の方法はかなり多彩になりました」
と話す
神田善伸さん
血液がんの1つである急性骨髄性白血病の治療では、化学療法や造血幹細胞移植が行われます。
最近では、その移植に関して新たな試みも始まっており、治療選択肢が増えてきました。
抗がん剤が効きやすいが……
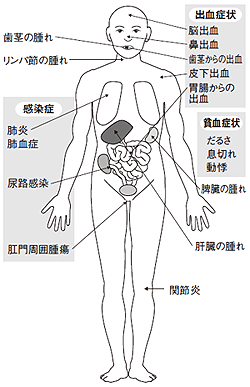
急性骨髄性白血病は骨髄のなかで悪性化した白血病細胞が増え続けてしまう病気で、白血病と呼ばれる病気のおよそ半数が該当します。鼻出血が出たり貧血の症状がでたりとさまざまな症状が見られ、多くの人は何らかの異変を感じて診察に来て見つかることが多いのも特徴の1つです。
そんな急性骨髄性白血病は他の血液がんと同様、抗がん剤が効きやすいがんですが、通常の抗がん剤治療だけで根治する人は全体の半分以下というのが現状。そこで、より強力な抗がん剤や放射線治療によって悪い細胞を徹底的に叩いた上で、正常な血液を作る造血幹細胞を移植する治療法が有効であり、患者さんの状況に合わせてさまざまな選択肢が用意されるまでになっています。
まずは完全寛解をめざす
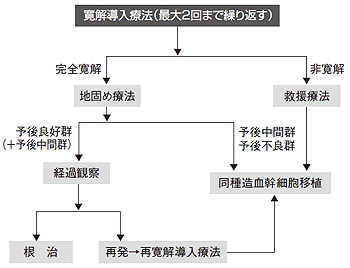
「急性骨髄性白血病は化学療法の効きがいいタイプのがんなので、治療の中心は抗がん剤を使った化学療法です。最初に目指すのは骨髄中の白血病細胞が5%未満で、顕微鏡で見ても正常の骨髄と区別がつかないぐらいに白血病細胞が減少した状態になる完全寛解です」
と語るのは、自治医科大学付属さいたま医療センター血液科教授の神田善伸さんです。
完全寛解を目指す治療を「寛解導入療法」といって、キロサイド(*)にイダマイシン(*)かダウノマイシン(*)のどちらかを併用する方法が標準的な治療となっています。
うまくいけば、治療を始めて1カ月強ぐらいで完全寛解に持ち込め、到達する割合も7~8割と高いといいます。
「ところが、完全寛解という状態は一見正常になったように見えますが、まだ体の中には1億個以上の腫瘍細胞が残っています。つまり、白血病が治った"根治"とは違います。そこで、さらに化学療法を繰り返して腫瘍細胞をゼロにすることをめざす『地固め療法』を行います」
神田さんによると、地固め療法には大きく分けて2つの方法があり、1つは抗がん剤のキロサイドを大量に使う方法。もう1つは寛解導入療法と同じように、キロサイドにイダマイシンやダウノマイシンなどの抗がん剤を併用する治療法。日本でその2つの比較試験を行ったところ、ほとんど差はなく、どちらかを選べばいいということになっています。これらの化学療法の副作用として感染症や貧血、出血症状などが現れることがあります。
このような化学療法で予後良好の人では60~70%、全体では40%の人に根治が得られているといいます。
逆にいえば、寛解に入っても半分を超える患者さんは再発してしまいます。
「早い人では寛解に入って数カ月のうちに再発する人もいるし、数年たってからという人もいます。ただ、5年間寛解を維持したら、その後の再発はかなり少ない。だから私たちは、5年たったらそこで『ほぼ治りましたね』と患者さんにお話しています」
*キロサイド=一般名シタラビン
*イダマイシン=一般名イダルビシン
*ダウノマイシン=一般名ダウノルビシン
移植は化学療法の延長
通常の化学療法だけでは根治が難しい患者さんに行われるのが、造血幹細胞(血液細胞の元になる細胞)の移植です。
抗がん剤治療を行ったけれども再発した人、あるいは抗がん剤治療で寛解にはなっていても、白血病細胞を使った染色体検査で、化学療法だけでは治りにくいと判断された人が対象になります。
造血幹細胞移植は、肝臓や腎臓などの移植とは意味が違うそうだ。
「血液がんの場合、抗がん剤がよく効きます。よく効くから抗がん剤をもっと増やしたい。けれどそうすると、正常な血液細胞もダメージを受けてしまうので限界があります。しかし、もし正常な血液細胞を造り出す移植ができるのであれば、今ある血液細胞がダメになっても問題にはなりません。つまり、もっと強い抗がん剤、もっと強い放射線での治療を可能にするために行うのが移植であり、基本的には化学療法の延長なのです。移植は超強力化学療法といってもいいかもしれません」
実際、移植の前には大量の抗がん剤および全身への強力な放射線による治療が行われます。こうした治療の目的は、移植前に白血病細胞をできるだけ死滅・根絶させることと、移植された造血幹細胞が速やかに患者さんの体内で生着させることです。
もう1つ重要なのは、提供者(ドナー)からの移植の場合、ドナーの血液細胞が入ってくるのでその免疫力が期待でき、白血病細胞を攻撃してくれます。これを「GVL効果」と呼んでいます。
同じカテゴリーの最新記事
- これから登場する分子標的薬に期待! 急性骨髄性白血病(AML)の治療はそれでも進化している
- 新薬登場で骨髄移植が不要な患者が増加する可能性 急性骨髄性白血病(AML)に対する新しい分子標的薬が次々に登場予定
- 医学会レポート 米国血液がん学会(ASH2015)から
- 貴重な患者さんの声が明らかに!急性白血病治療後の患者QOL調査
- 経過観察から移植まで幅広い治療の選択肢がある 高齢者に多い急性骨髄性白血病 生活の質を重視した治療が大切!
- 予後予測に基づいて寛解後療法を選択。分子標的薬の開発や免疫療法もスタート リスク別薬物療法で急性骨髄性白血病の生存率アップを目指す
- リスクの大きな造血幹細胞移植をやるべきか、いつやるべきかを判断する 再発リスクを測り、それに応じた治療戦略を立てる ~急性骨髄性白血病の場合~
- 治療の主体は抗がん剤を用いた化学療法と造血幹細胞移植 新薬など進歩著しい急性骨髄性白血病の最新治療
- 急性骨髄性白血病の最新治療 分化誘導や分子標的などの新療法の出現で飛躍的効果の足がかり



