リスクの大きな造血幹細胞移植をやるべきか、いつやるべきかを判断する
再発リスクを測り、それに応じた治療戦略を立てる
~急性骨髄性白血病の場合~

群馬県済生会前橋病院
白血病治療センター長の
佐倉徹さん
65歳未満の合併症のない急性骨髄性白血病の患者さんでは、約80パーセントに完全寛解が得られても半数以上が再発する。
再発を防ぐために強力な化学療法や造血幹細胞移植が行われるが、その副作用は命に関わることもある。
そこで今、急性骨髄性白血病の再発リスクをさまざまな方法で計測し、それぞれに応じた治療戦略を立てようという試みが進んでいる。
急性骨髄性白血病も再発リスクに応じた治療へ
がん治療は、それぞれの患者さんやがんの個性に応じた治療が求められる時代です。急性骨髄性白血病でも、患者さんの再発リスクに応じた治療が行われようとしています。
急性骨髄性白血病は、骨髄の造血細胞が腫瘍化する病気です。骨髄は血液の製造工場といわれ、造血細胞は赤血球や白血球、血小板などに成熟し、血液中に出ていきます。ところが、白血病になると、こうした成熟過程がうまく行われず、未熟な血球(芽球)が血液の中にたくさん出てきてしまうのです。
こうした未熟な血球は、1人前の働きができないので、病原菌を駆逐する白血球が不足して「感染症による発熱」、赤血球不足による「貧血」、血液をかためる血小板が十分に働かないので「出血しやすくなる」などの症状が現れるのです。
群馬県済生会前橋病院白血病治療センター長の佐倉徹さんによると「血液中の白血病細胞が1兆個(10の12乗個)、1キロを超えると症状が現れてくる」といいます。
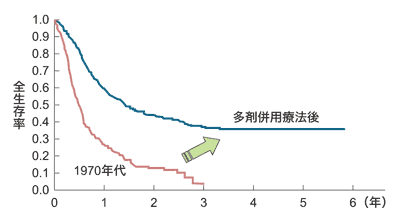
かつては、発症すればほとんどの人が亡くなっていた急性骨髄性白血病も、80年代に入って抗がん剤の多剤併用療法が始まると、治療成績は著しく向上しました。
治療の目標は完全寛解
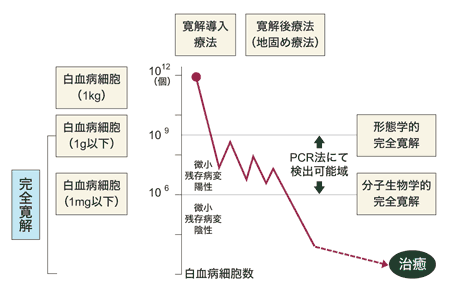
白血病の場合、まず寛解を目指した治療が行われます。最初の治療の目標は完全寛解に持ち込むことです。
完全寛解とは、骨髄中の白血病細胞が5パーセント以下になり、末梢の血液中に白血病細胞が認められなくなった状態です。佐倉さんによると、多剤併用療法が始まって「65歳未満の成人で重篤な合併症のない患者さんでは、約8割の人が完全寛解に入る」ようになったそうです。
しかし、白血病の場合、やっかいなのはこれで治ったとは言えないことです。完全寛解とはいえ、白血病細胞はわずかながら体内に残っています。これを「微小残存病変」といいます。最終的には免疫などで白血病細胞を駆逐して急性骨髄性白血病が完治するのです。
寛解導入療法だけでは再発をしてしまうので、抗がん剤による「地固め療法」を3~4回行って、できるだけ白血病細胞を減らしてから退院となるのが普通です。
ところが、それでも半数以上が再発しているのが現状です。「完治する人は、4割ぐらいです」と佐倉さん。
再発しても、また化学療法で半数ぐらいの人は寛解に持ち込むことができます。さらに、「造血幹細胞移植」という手段もあります。
しかし、いずれも厳しい治療です。ここで、再発の可能性を予測して治療法を選択するという課題が出てくるのです。
造血幹細胞移植は命がけの治療
かつては、急性骨髄性白血病でも、地固め療法が終わったあと、さらに「強化・維持療法」と言われる抗がん剤治療が行われていました。
しかし今は、半年間の寛解導入療法と地固め療法で十分とされています。そして、地固め療法でも、再発リスクを考慮した治療が選択されるようになってきました。
そこで登場するのが、「造血幹細胞移植」です。造血幹細胞移植とは、HLAという白血球の型が一致するドナー(提供者)から造血幹細胞の提供を受ける移植法のことです。
佐倉さんによると、「同種造血幹細胞移植の場合、20パーセントぐらいは移植に関連した命に関わる合併症が起こりうる」といいます。
「一部の急性リンパ性白血病のように第1寛解期に造血幹細胞移植をしなければ治らない、というのであれば、たとえ命に関わるリスクが2割あっても、移植をするしかありません。しかし、急性骨髄性白血病の場合、化学療法だけでも3~4割の人が治っています。そこで、あえてリスクを侵すべきかどうか、という問題が必ず出てくるのです」と佐倉さんは語っています。
それだけのリスクを侵しても、行う価値があるのか、白血病と移植による合併症の危険を天秤にかけて考えなければならないのです。
患者にとっては、あまりに厳しい選択と言わざるをえません。
ここで、その指標となるのが、再発のリスクなのです。再発のリスクが高い人と低い人がわかれば、造血幹細胞移植を行うべきかどうか、またその時期を選択する手掛かりになるのではないか、というのです。
同じカテゴリーの最新記事
- これから登場する分子標的薬に期待! 急性骨髄性白血病(AML)の治療はそれでも進化している
- 新薬登場で骨髄移植が不要な患者が増加する可能性 急性骨髄性白血病(AML)に対する新しい分子標的薬が次々に登場予定
- 医学会レポート 米国血液がん学会(ASH2015)から
- 貴重な患者さんの声が明らかに!急性白血病治療後の患者QOL調査
- 経過観察から移植まで幅広い治療の選択肢がある 高齢者に多い急性骨髄性白血病 生活の質を重視した治療が大切!
- 新たな造血幹細胞移植法も出てきた! 化学療法と移植で根治を目指す急性骨髄性白血病の最新治療
- 予後予測に基づいて寛解後療法を選択。分子標的薬の開発や免疫療法もスタート リスク別薬物療法で急性骨髄性白血病の生存率アップを目指す
- 治療の主体は抗がん剤を用いた化学療法と造血幹細胞移植 新薬など進歩著しい急性骨髄性白血病の最新治療
- 急性骨髄性白血病の最新治療 分化誘導や分子標的などの新療法の出現で飛躍的効果の足がかり



