患者を支えるということ4
ソーシャルワーカー:元気そうに見えても、支援が必要なケースも 患者と横並びの関係で患者の声を聞く

病気、生活、家族のこと……。入院患者が抱えているあらゆる不安や悩みに、社会福祉の知識を活用して一緒に解決を探ってくれるのがソーシャルワーカーだ。帝京大学医学部付属溝口病院医療相談室課長の宮内佳代子さんは、患者さんと横並びの関係だからこそ、患者さんの本音が聞けると語っている。
病気に関するあらゆることに対処
ソーシャルワーカーというと、社会資源や医療福祉の制度などに詳しく、治療費や生活の問題、転院先のことなど、現実的な問題に対処してくれる専門家、というイメージがある。
ところが、宮内さんによると、その守備範囲は非常に広いのだという。
「厚生労働省が出した医療ソーシャルワーカーの業務指針(2002年)によると、経済的な問題はもちろん、療養中の心理的・社会的問題の調整や解決、社会復帰の促進など、業務内容は多岐にわたります。患者さんは病気だけを持って病院に来られるのではありません。病気になると人間関係の問題など、これまで水面下にあった問題が浮上することもあります。患者さんはそうした社会とのしがらみを背負って病院にみえます。それに社会福祉の専門知識をもって相談に乗り、一緒に解決策を探るのが私たちの仕事なのです」
入院に伴う不安を心理的に支援したり、社会資源を活用して家事や育児などの問題を解決するなどの仕事はわかるが、家庭内暴力への対処、家族関係や人間関係の調整、遺族の生活の再設計、患者会や家族会の育成など、およそあらゆる問題に対処することが求められている。退院援助も、利用できる社会資源や施設を紹介するだけではなく、たとえば在宅になるのならばどんなサービスが受けられるのか、支援サービス機関と話し合い、家で暮らしやすいように手すりの改修など、対策も講じるといった具合だ。
宮内さんは「障害を抱えて職場に戻る患者さんの場合、必要ならば職場の上司に面談して理解を求め、仕事ができる環境を整えることもある」という。
病気や障害を抱えた人やその家族が、再び社会生活に戻っていく際の橋渡しをし、手助けをする人といえるだろう。もちろん、“医療ソーシャルワーカー”とひと口にいっても、病院だけではなく、保健所や介護老人保健施設、精神障害者社会復帰施設など、いろいろな職場にいるので、その場でのニーズに応じた支援をすることになる。
適切な退院支援で社会復帰へ
宮内さんによると、もともとソーシャルワーカーは、日本では戦後GHQの指導で設置されたのだそうだ。以来60年余り、不思議なことに最初は、ソーシャルワーカーとしての国家資格はとくになかったが、今では精神神経科領域では『精神保健福祉士』がおり、一般病院では医療ソーシャルワーカーの6~7割が『社会福祉士』の資格を持って病院で働いている。ただし、従来の医療保険制度では、ソーシャルワーカーの仕事には直接保険点数がついていなかった。ソーシャルワーカーの経費は病院負担になっており、ソーシャルワーカーがいない病院もあるのが現状だ。
しかし、これではソーシャルワーカーがいるか否かで病院によって提供されるサービスに大きな差がつき、患者さんにとっては大きなマイナスだ。そこで、2008年度より、1番相談依頼の多い退院支援に点数がついた。
実際に、宮内さんによると「病院にソーシャルワーカーがいて、後方病院(基幹病院退院後、入院治療が必要な患者さんを受け入れる病院)に入院できて、きちんとサポートしてもらえる体制があると、その後在宅に戻る率が高い」というデータもあるそうだ。
病気と立ち向かう方法
 帝京大学医学部付属溝口病院に勤務するソーシャルワーカーは現在3人。病気に対する心理的な不安や経済的な問題はもちろん、家族関係の調整や遺族のケアなど、病気になったことで生じる相談に応じている。
帝京大学医学部付属溝口病院に勤務するソーシャルワーカーは現在3人。病気に対する心理的な不安や経済的な問題はもちろん、家族関係の調整や遺族のケアなど、病気になったことで生じる相談に応じている。では、患者さんからはどんな相談が多いのだろうか。
最初から、心の問題を持ち込む人はあまりいない。
「経済的な問題や退院先など、最初は現実的な問題の相談に来ても、それが解決すると、悩みなど心の問題を打ち明ける」人が多いという。
多くの人が悩むのは、どう病気と向き合うかという問題。宮内さんによると、うまく病気と取り組んで積極的にやっていける人と、落ち込んで立ち上がれなくなってしまう人がいるという。
では、落ち込んだ人が元気になり、がんとうまく取り組んでいくにはどうすればいいのか。周囲からのサポートも大事だが、宮内さんは見方を変えることも必要と指摘する。
患者さんによっては、ざっくばらんに「“胃がん”といっても、頭の中までがんじゃないでしょ?」と声をかけることもある。病気になって自分はもうダメになったというイメージを抱く人もいるが、その人全体がダメになったわけではない。
明るさや素敵な笑顔、積極性など、その人のいいところを認めて引き出し、言葉にして強化すると、諦めていたことができることもあるという。それによって、自己効力感、つまり自分にもまだやれることがあると再確認し、モチベーションが高められることもあるのだ。
「自分の命がそう長くないとわかっても、世の中の役に立ちたい、人のために何かをしたいと思う人がいます」と宮内さん。
でも、何をしていいのかわからない。生前の父親の生き様を子供に見せるために、崖っぷちの松に命縄を付けてマグロの1本釣りをした絵を描いた人もいる。「お父さんはこうして困難に立ち向かってきた」という家族へのメッセージだった。
ライフレビュー療法も効果的な方法だ。自分の人生を振り返り、1番イキイキと輝いていたころを思い出すと力が沸いてくる。
「思い出しながら、やりたかったことなど、未解決の問題を思い出すこともある。それを解決することで次の課題に取り組む気力が出てくることがあるのです」と宮内さんは語っている。
本音を打ち明けられない患者
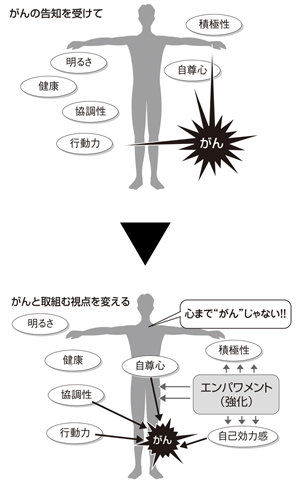 がんの告知を受けて落ち込んでいる人には視点を変えることも重要と宮内さん。病気で全部がダメになったわけではない、明るさや積極性など、その人のいいところを引き出し、強化することで、病気のためにできないと思っている悪い部分を小さくするという。
がんの告知を受けて落ち込んでいる人には視点を変えることも重要と宮内さん。病気で全部がダメになったわけではない、明るさや積極性など、その人のいいところを引き出し、強化することで、病気のためにできないと思っている悪い部分を小さくするという。患者さんは医師や看護師などからの紹介で、医療相談室に来ることが多いが、こうした紹介ルートに乗りにくい人がいる。
「抑うつ症状があるなど、職員が気づく人は紹介されやすいのですが、一見病気と上手く取り組んでいるように見える人の中に、疲れ果てている人がいるのです」
病気と積極的に取り組み、家族も理解がある。面接してみても確かに治療に一生懸命取り組み、模範的な患者さんに見える。ところが、実際は片時も本を手放さないなど、余計なことを考えないよう何かに打ち込み、周囲に元気な自分を演じて見せることに必死で、疲れ果てているのだ。
「このような隠れた悲嘆感情を抱えた人に支援が必要なのです。医療従事者も、このような患者さんを拾い上げてほしい」と宮内さんは言う。
胸のうちを打ち明けにくいのは、「人の善意」に対しても同じだという。たとえば、終末期のある患者さんは、子供の結婚式に出席するか否か悩んでいた。最後の思い出作りである。本人はもちろん、家族も看護師も医師も、みんな彼女を結婚式に出席させたいと一生懸命だ。しかし、病気によっては治療で容姿が変わったり、行きたいが体力的につらいこともある。
「自分のためにみんなが善意で行動している中で、患者さん本人から『ノー』とは言いにくいのです」
患者さんの本音を、ソーシャルワーカーが患者さん本人から聞くことは珍しくない。「専門家と患者さんという縦の関係ではなく、横並びの関係が大事なのです。制服は一種のプロテクト(保護)になるので、私たちは患者さんが話しやすいよう、白衣を着ないで私服です」と宮内さん。医師や看護師など、自然科学を学んだ人が多い病院の中で、社会福祉を学んだソーシャルワーカーはちょっと異質な存在だ。だからこそ患者さんと横並びの位置に立ちやすいともいえる。
「私たちは、直接患者さんのケアはしないし、治療する側とされる側でもありません。患者さんが『結婚式には行きたいが、出席するのは身体がつらい』と、私たちに打ち明けたのも、そのせいかもしれません」と宮内さん。
ケアをしてもらう医療スタッフにはどうしても遠慮がある。その善意を無にするようなことはなかなか言いにくいのだ。
そして、「心に響いたもの」を 大事にするのも宮内さんのやり方。口で死にたいと言う人にはその言葉の背後にある感情を考え、何を訴えたいのか考える。こちら側の心の動きに1番敏感なのも患者さんだ。口先だけでいいことをいっても心に響かなければ何にもならない。そうした経験のなかから「心を使った援助が求められているのを学んだ」と宮内さんは語っている。
増える単身入院患者
 がんに取り組む上で、ライフレビュー療法も効果的な方法の1つ病院は社会の縮図だ。社会環境の変化は、新たな問題も引き起こす。
がんに取り組む上で、ライフレビュー療法も効果的な方法の1つ病院は社会の縮図だ。社会環境の変化は、新たな問題も引き起こす。1つは、単身入院患者さんの増加。「昔ならば、洗濯物の交換など、家族が頻繁に病院に来ましたが、今は単身入院患者が増えて、同室者から見舞い品を分けても らっても、自分には見舞客がないとお返しもできない。自分が動けなくなったら、だれが銀行に預金を引き出しに行くのだろうなど、いろいろな悩みが出てきて いるのです」
財産管理ができる「成年後見人制度」というシステムもあるが、実際に申請してから承認されるまで半年かかることもあり、ターミナル期の患者さんなどは、とても間に合わないのだ。家族がいれば相談もできることが、単身の患者さんは自分が決めなくてはならないのもつらいところだ。
宮内さんによると「単身の人というのは、いろいろな事情を抱えている人も少なくないのです。親族を見つけて和解をはかろうとしても、できないこともあるのです」
人生を振り返り元気な頃の自分を思い出して、今の課題に取り組む気力を出したり、未解決の問題を解決する糸口がつかめるという。
治療法の変化に伴う問題もある。最近は、抗がん剤による化学療法も外来で行われることが多くなってきた。こうなると、サラリーマンにとっては通院の時間を確保するのが大変になる。
「経済的な問題もあります。入院ならば医療費を安くできる制度もありますが、外来でも使えるとは限らないので、患者さんは経済的負担も背負わなくてはならないのです」
外来でできるといっても、良いことばかりとは限らないのだ。
現在、帝京大学医学部付属溝口病院の場合、近辺のホスピスを受診するだけでも2カ月待ち。入るにはもっと待ち時間がかかる。地方に行けば、退院後に行きたい病院があっても、病院側の方針で一切聞いてもらえないこともある。
「退院援助は、入院してすぐに始めないと間に合わないのです」と、宮内さんは気持ちの問題も含めて早い準備を勧めている。
配置基準を作ることが目標
 気軽に相談してほしいと、病院では医療相談の案内も配られている。
気軽に相談してほしいと、病院では医療相談の案内も配られている。それぞれやり方は違っても、患者さんの側にたって心を砕いてくれるソーシャルワーカーが、1万人足らずしかいない。
溝口病院の場合は3人。宮内さんによると「ここでは退院患者さんの1割ぐらいにかかわっていますが、アメリカでは病棟ごとにソーシャルワーカーが患者さん全員の状況を把握しています」 とのこと。きちんとしたデータを出して、「病院の何床ごとに何人」とソーシャルワーカーの配置基準を作ることが、宮内さんの今後の目標だ。
同じカテゴリーの最新記事
- 高齢者乳がんに対する診療の課題 増える高齢者乳がん~意思決定支援を重視した診療を
- 乳がん体験者ががん患者を支える 患者の悩み、必要なサポートとは?
- 納得した乳がん治療、療養生活を選ぶために アドバンス・ケア・プランニングの取り組み
- 乳がんサバイバーの職場復帰:外来通院中の患者さんを対象に意識調査 職場復帰には周囲の理解と本人の自覚が大切
- 診療放射線技師:治療計画から機器の管理まで幅広く行う 患者さんの不安を取り除くことも大切
- 義肢装具士:失った手足を取り戻し、日常生活を支援 早期訓練で、患者さんもより早く社会復帰へ
- 理学療法士:訓練ではなく日常を楽にするがんの理学療法 患者さんの体と思いに寄り添う
- 臨床研究コーディネーター:薬の開発を患者さんの立場からサポート 医師、製薬会社、患者さんの橋渡しを担う
- 音楽療法士:がん患者さんの心と体を癒やす音楽療法 身心の調子に合わせた選曲が大事
- 管理栄養士:細やかな心配りで、がん患者の「食べる」を応援 患者の約7割は、その人に応じた個別対応



