ドナー不足を一気に解消したHLA半合致移植と移植後GVHDの新薬 白血病に対する造血幹細胞移植の最新情報

白血病などの治療で行われている造血幹細胞移植。日本では少子化が進んで血縁ドナーが減少し、将来のドナー不足が心配されていました。しかし、この問題は「HLA半合致移植」が可能になって一気に解消しています。残された課題は移植後のGVHD(移植片対宿主病)でしたが、近年、新しい薬剤が次々と承認され、ステロイド薬が効かない人にも治療が可能になってきました。
造血幹細胞移植が始まったのは?
白血病の治療は、新しい薬剤が次々登場することで大きく進展してきました。しかし、化学療法で十分な効果が得られなかったり、再発して再び化学療法を行なっても寛解に至らなかった場合に〝最後の砦〟の治療として、造血幹細胞移植が行われています。
今回は、白血病に対する造血幹細胞移植がどのように進歩し、現在どのような状況にあるのかについて、北海道大学大学院研究院血液内科学教室教授の豊嶋崇徳(てしまたかのり)さんに解説してもらいました。
造血幹細胞移植は、かつては「骨髄移植」と呼ばれていました。この治療法を開発したのは、米国のエドワード・ドナル・トーマス博士で、1990年にノーベル賞を受賞しています。骨髄移植の方法が開発されたのは1960年代後半で、70年代には手法が確立した治療法ですが、移植を受けた白血病患者さんの10%ほどしか治癒していませんでした。
「10%が治ったという業績に対して、ノーベル賞が贈られたわけです。現在では、造血幹細胞移植を受けた白血病患者さんの約40%が治癒しています。それだけ造血幹細胞移植も進歩してきたのです」
移植に必要な条件が崩されていったのは?
骨髄移植が始まった当時、移植を成功させるために守らなければならない条件がありました。それが次の4つです。
➀移植前に骨髄破壊的な強力な治療を行う
➁患者とドナーのHLAを合致させる
➂ドナーの骨髄を患者に移植する
➃移植後に免疫抑制剤を投与する
当時はこれを守って移植が行われていましたが、現在では、これらの条件は「必ずしも必要ではないもの」になっています。どのように変わってきたのかを、簡単に説明していきましょう。
かつてはドナーの骨髄を移植していました。骨髄には造血幹細胞がいて、これが分化してすべての血球ができるため、骨髄を移植していたのです。ところが、骨髄の中だけでなく、末梢血(血管内を流れている血液)にも造血幹細胞がいるという発見があり、これを使った移植が行われるようになりました(図1)。
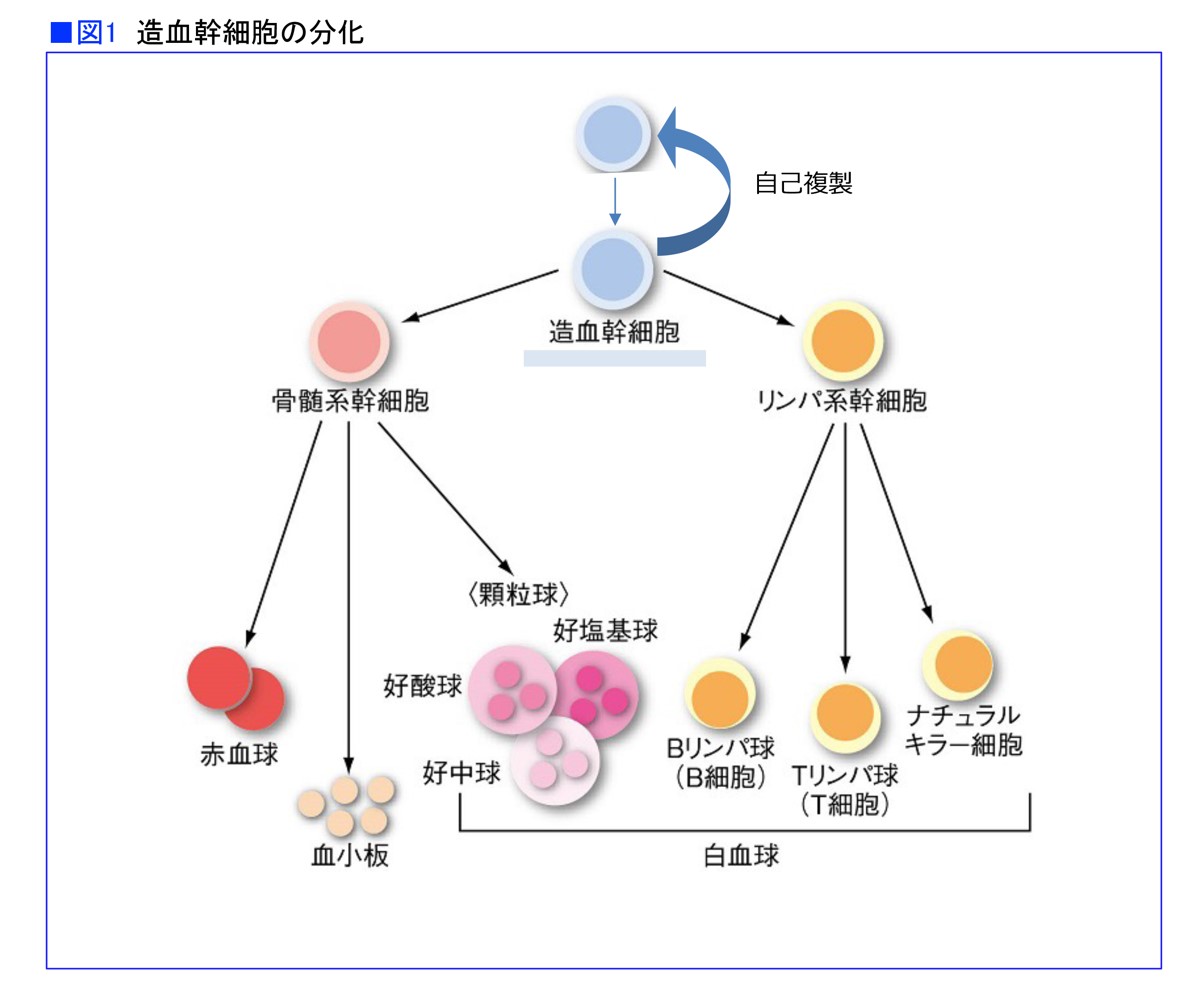
G-CSFという白血球を増やすホルモンをドナーに注射すると、骨髄から造血幹細胞があふれてくるので、それを利用して移植するのです。その後、臍帯血(さいたいけつ)にも造血幹細胞がいることがわかり、臍帯血を使った移植も行われるようになりました。
こうして➂「ドナーの骨髄を患者に移植する」という条件が崩され、この治療は造血幹細胞移植と呼ばれるようになりました。
「現在、世界中で行われている骨髄移植と末梢血移植の比率は、2対8程度。末梢血を使うと全身麻酔の必要がありません。そうしたこともあって、骨髄移植はあまり行われない治療になってきたのです」
移植の前に行う骨髄破壊的治療は、かつては徹底して行われていました。大量の抗がん薬や放射線を使い、骨髄の細胞を死滅させることが、移植の成功につながると考えられていたからです。
「ところが、実際にはそうでもないことを、アメリカの研究者が動物実験で示しました。骨髄が完全に破壊されていない状態で移植しても、移植された細胞が生着することがわかったのです。このように、骨髄非破壊的治療で行う移植を、当時は『ミニ移植』と呼んでいました」
こうして➀「移植前に骨髄破壊的治療を行う」という条件も崩れました。それにより、移植可能な上限年齢が大きく変わりました。骨髄破壊的治療が必要だった頃は45~50歳が上限でしたが、ミニ移植が行われるようになって、75歳くらいまで移植を受けられるようになったのです。
HLA半合致移植とはどのようなものですか?
患者さんとドナーのHLA(ヒト白血球抗原)を合致させるのは、HLAが合っていないと移植後に問題が起きやすいからです。
HLAは白血球の血液型と説明されますが、全身のすべての細胞がHLAを発現していて、組織適合性抗原として働いています。そのため、HLAが合致していないと、移植したドナーの免疫細胞が、全身の細胞を他人の細胞と認識して攻撃してしまいます。これをGVHD(移植片対宿主病)といいます。HLAが合致していないと致死的なGVHDが出ることもあるので、合致させることが条件とされていたのです。
父親と母親がそれぞれ1対(2つ)の遺伝子を持っているので、子どもは両方から1つずつ受け継ぎます。すると子どものHLAは4通りあり、兄弟が自分と同じHLAである可能性は1/4となります。兄弟が3~4人いないと、なかなかHLAは合致しないということになります。
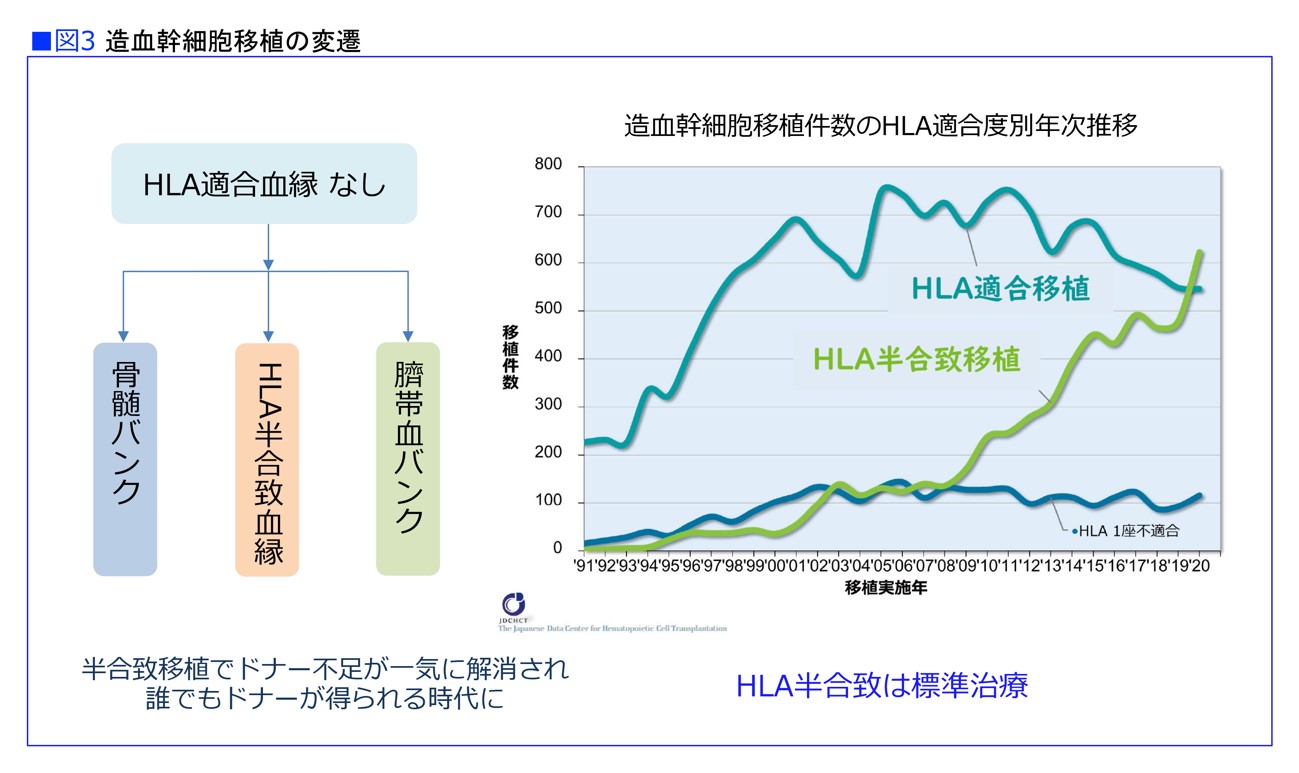
「日本は少子化が進んで、兄弟の数も減っているので、HLAが合致するケースは非常に少なくなっていました。『日本における造血幹細胞移植の実際2023年版』によれば、血縁者間の移植は約1/3で、残りの2/3は骨髄バンクや臍帯血バンクからの非血縁者間移植でした。このまま少子化が進めば、非血縁ドナーも減少するかもしれません。ドナーが見つからないために移植が受けられない、という状況になることが危惧されていました」
この状況を回避するために進められてきたのが、HLA半合致移植の研究でした。HLAの半分が合っていれば移植できるとなれば、血縁ドナーが大幅に増えます。親子なら必ず半分は合致していますし、兄弟も多くが半合致あるいは合致となります。ただ、HLAが半分しか合っていないドナーから移植すれば、全身の細胞を自己ではないと認識する免疫細胞の攻撃が始まります。それを何とかする必要がありました(図2)。
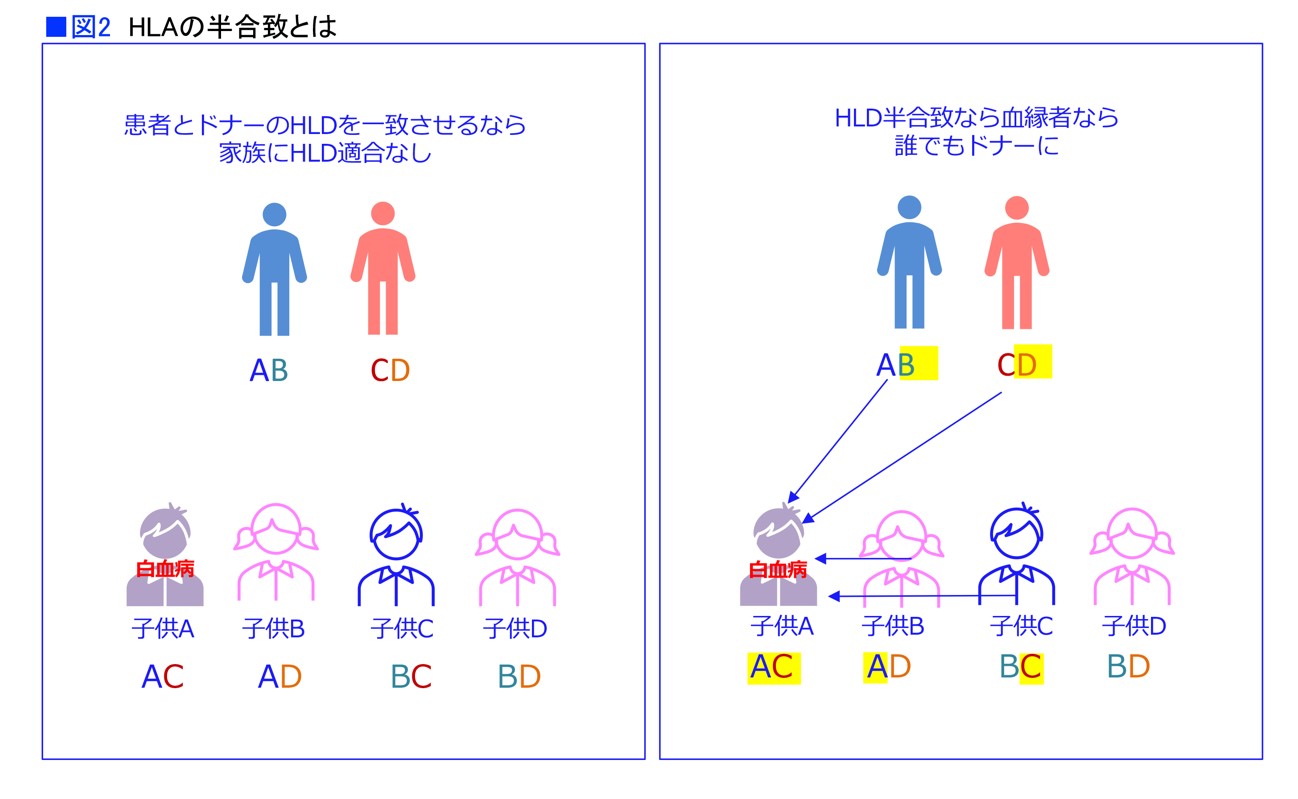
「そのために行われたのが、移植後大量シクロホスファミド法でした。移植後にわざと免疫抑制剤を投与しないでいると、T細胞が暴れ回ります。3~4日して、それがピークに達したときに抗がん薬のシクロホスファミド(一般名)を大量に投与して、暴れ回っていたT細胞を死滅させるのです。このとき、感染症は起きていないので、他のリンパ球は休眠状態にあり、抗がん薬を投与されてもびくともしません。この移植後大量シクロホスファミド法によって、HLA半合致でも、安全に移植できるようになったのです」
こうして、➁「患者とドナーのHLAを合致させる」➃「移植後は免疫抑制剤を投与する」といった条件も崩されることになったわけです。
「少子化が進む日本は、ドナー不足による造血幹細胞移植の危機を迎えていましたが、このHLA半合致移植により、ドナー不足の問題は一気に解決して、誰でもドナーを得られる時代になりました」
HLA半合致移植は2019年に認可され、現在では広く普及した治療になっています。すでに日本では、HLA合致移植よりも半合致移植のほうが多くなっているほどです(図3)。
同じカテゴリーの最新記事
- 分子標的薬やCAR-T細胞療法などの開発で全ての血液がんに希望が 分子標的薬の新薬、次々登場で進化する血液がんの化学療法
- 日本血液学会が『造血器腫瘍ゲノム検査ガイドライン』を作成 「遺伝子パネル検査」によりゲノム情報は、血液がんの正確な診断・治療に必須
- 血縁ドナーによる骨髄移植の成果に迫る 臍帯血移植は、難治性血液がんを救う切り札になり得るか
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 血液がんの上手な日常での副作用管理 感染症対策が最重要。骨髄移植した患者はとくに注意を!
- 治療が長引く可能性も 血液がん患者の口腔ケアはセルフケアと専門医とのタッグが重要
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- “不治の病”とされていた血液がん。治療法の進歩で、治癒が目指せるがんへ これだけは知っておきたい! 血液がんの基礎知識 白血病編
- 「不治の病」から「治癒可能な病」になったが、まだまだあなどれない これだけは知っておきたい白血病の基礎知識



