骨髄異形成症候群の最新治療
2つの顔を持つやっかいな病気。分子標的薬やサリドマイドの出現で希望も

都立駒込病院血液内科部長の
坂巻壽さん
最近注目されている血液のがんの1つに骨髄異形成症候群(MDS)と呼ばれるものがある。
子どもを含めた若年層にも見られるが、多くは高齢で、これが増えている。治療しなくていい場合もあれば、いい治療法がない場合もあり、なかなかやっかいな病気であるが、最近は分子標的薬やサリドマイドの出現により希望も出てきた。
高齢化社会の影響で骨髄異形成症候群が増加
[骨髄異形成症候群の血球減少パターン]
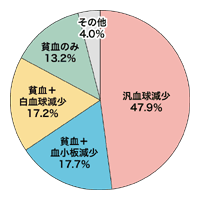
1998年度の調査によると全国の骨髄異形成症候群の患者は7100人。高齢化社会の影響により患者数が増加していると推測されている。
「骨髄異形成症候群は非常にわかりにくい血液腫瘍といえます。赤血球の減少から『疲れやすい』『だるい』『たちくらみがする』などの貧血症状や、血小板の減少から『青あざが出る』といった出血傾向、白血球の減少から『原因不明の発熱』など難治性の造血障害という一面と、急性骨髄性白血病を発病させるという前白血病状態という一面があるからです」
と都立駒込病院の血液内科部長の坂巻壽さんは指摘する。
ご存じのように血液は、血球と呼ばれる血液細胞と、血漿と呼ばれる液体成分からなる。血液細胞は赤血球と白血球、血小板の3系統があり、いずれも骨髄において造血幹細胞という大本の1つの細胞から分化してつくられる。
「骨髄異形成症候群はこの造血幹細胞が3系統の血球へ分化していく過程で異常をきたし、正常な形態と異なる『異形成』の細胞がつくりだされる病気です」(坂巻さん)
異形成の細胞は骨髄の中で死滅し、血液中へ送り出されないので「無効造血」と呼ばれる。無効造血の分だけ、骨髄から血液中に送り出される正常な血球は減少するのでさまざまな造血障害を引き起こす。
「骨髄異形成症候群は骨髄において血球へ分化する細胞が過剰につくられる『過形成』の状態か、通常の『正形成』の状態なのに、血液中においては血球の減少が認められるところに大きな特徴を有しています」(坂巻さん)
骨髄異形成症候群の主な症状は赤血球の減少から生じる貧血で、あまり治療に反応しない難治性のものが多いことから不応性貧血と呼ばれることもある。
急性骨髄性白血病に比べて悪い治療成績
一方、白血球へ分化する過程で異常をきたした細胞は「芽球」と呼ばれる白血病細胞となり、しだいに骨髄や血液中でその量を増やしていく。そして白血病を発症させる準備段階の「前白血病状態」に陥り、ついには急性骨髄性白血病へ移行することもある。
「通常の急性骨髄性白血病は短時日のうちに、白血病細胞の芽球が一気に増えて発病します。しかし、骨髄異形成症候群はジワジワとゆっくり芽球が増えていくので、ある一定の線を超えたところで急性骨髄性白血病への移行・発病と見なしているのです。かつて骨髄異形成症候群は『前白血病状態』『くすぶり型白血病』と呼ばれていました」(坂巻さん)
骨髄異形成症候群から移行した急性骨髄性白血病は、通常の急性骨髄性白血病と比べて治療成績が非常に悪い。抗がん剤で白血病細胞を死滅・減少させ、正常な血液細胞の造血がはかられる状態を「完全寛解」、完全寛解に達した患者の割合を「寛解率」と呼ぶ。
「通常の急性骨髄性白血病の寛解率は約80パーセント、3年無再発生存率は約40パーセントにのぼるのに対して、骨髄異形成症候群から移行した急性骨髄性白血病の寛解率は約50パーセントで、長期寛解や治癒は稀といえます」(坂巻さん)
不応性貧血の顔と前白血病状態の顔
骨髄異形成症候群はその経過や症状などが多彩な様相を呈することから、32頁のようなFAB分類やWHO分類でいくつかのタイプに分けられている。
1982年にフランスとアメリカ、イギリスの血液学者のグループから発表されたFAB分類は、血液中と骨髄における白血病細胞(芽球)の比率に基づいて骨髄異形成症候群を5つのタイプに分類している。
「血液中や骨髄の芽球の数が少ないRAやRARSは、前白血病状態の傾向があまり認められず、不応性貧血としての側面が強いといえます」(坂巻さん)
RAやRARSの初期の段階は貧血などの症状が現れないことも多い。当初は無症状のうちに見逃され、病気が進行するに従って慢性貧血や出血傾向、原因不明の発熱などの症状が現れてくることから気づく。
一方、血液中や骨髄の芽球が増えたRAEBやRAEB-tは、急性骨髄性白血病を発症する前白血病状態が強いといえる。原因不明の発熱や慢性貧血などの症状に悩まされ、急性骨髄性白血病に近い症状が現れる。
2001年に発表されたWHO分類が従来のFAB分類と大きく異なる点は、骨髄異形成症候群と急性骨髄性白血病を分ける線引きをどこで引くかということだ。
「すなわち、FAB分類では骨髄中の芽球の比率が30パーセント未満ならば骨髄異形成症候群、30パーセント以上ならば急性骨髄性白血病としていたのです。しかし、WHO分類では骨髄中の芽球が20パーセントを超えたら急性骨髄性白血病としたところに大きな違いがあります」(坂巻さん)
医療現場ではまだFAB分類が広く活用されているので、当面はFAB分類とWHO分類の両方が使われていくようだ。
「骨髄異形成症候群の患者さんとその家族は、両方の分類のどのタイプに該当するのかを知っておくことが大切です」(坂巻さん)
同じカテゴリーの最新記事
- 新たな作用機序をもつ貧血治療薬も登場 骨髄異形成症候群の最新治療
- 日本での新薬承認が待たれる 骨髄異形成症候群の最新薬物療法
- 骨髄異形成症候群(MDS)の正体を知ろう 高リスクの骨髄異形成症候群にはビダーザが決定打。今後の新薬承認に期待
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- リスクに応じた治療戦略がカギ 骨髄異形成症候群の最新治療
- レブラミドやビダーザなどの新薬で治療成績は向上 新薬で白血病への移行をストップ!骨髄異形成症候群の最新治療
- 治療法がなかなかなかった難治性の病気に、延命への希望が生まれた 2種類の薬の登場により骨髄異形成症候群の治療は新時代へ!
- 大型新薬の登場で、薬物療法の選択肢が広がっている 完治も期待できるレブラミド。高リスクに有効な新薬も承認間近
- 早期に見つけるには年1回以上の血液検査を 「貧血」「出血傾向」「抗がん剤経験者」に要注意!
- あなたの骨髄、血液細胞は大丈夫ですか? 要注意は高齢、抗がん剤、放射線被曝



