子宮頸がんは手術と放射線治療へ
これだけは知っておきたい女性がんの基礎知識 子宮頸がん編

社会保険相模野病院
婦人科腫瘍センター長の
上坊敏子さん
ひと口に女性がんといっても、子宮頸がん、子宮体がん、卵巣がんそれぞれに個性があり、課題も違います。
女性がんで命を落とさないためには、何をするべきなのか。
社会保険相模野病院婦人科腫瘍センター長の上坊敏子さんに、女性がんを理解するための基礎知識をうかがいました。
若い女性に増えている子宮頸がん
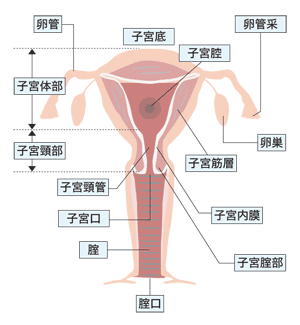
ここでいう女性がんとは、婦人科のがんのことで、子宮頸がんと体がん、卵巣がんが含まれます。上坊さんによると、それぞれかなり性格が違うといいます。
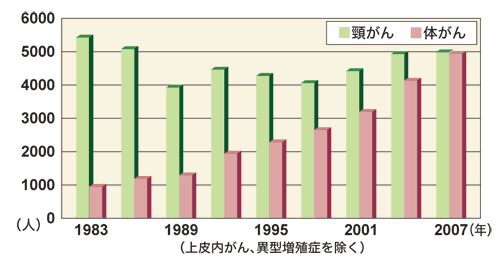
「子宮頸がんの場合は、全体的にみれば死亡数が減少していますが、検診を行っているわりには減り方が少ないし、若い女性に増えているのが大きな問題です。子宮体がんは、急速に増加しています。そして、卵巣がんもじわじわと増えており、死亡率が高いのが問題です」と、上坊さんは指摘します。
子宮頸がんは、子宮の入り口付近にできるがんです。子宮がん検診といえば、ふつうは子宮頸がん検診を指しています。こうした検診の普及もあって子宮頸がん全体の死亡率は、減少傾向にあります。つまり、「子宮頸がんは、早期にさえ発見できれば治るがん」なのです。それどころか、がんになる前の段階で発見することができます。それぐらい検診の効果が高いがんなのです。
ところが、そのわりには、死亡者の減り方が少ないのです。受診率が低いのが、その大きな原因です。
そして、もっとも問題になっているのが、若い女性に子宮頸がんが増えていることです。
20代、30代では、急激に子宮頸がんが増加し、現在はこの年代の女性がかかるがんのトップになっています。それにともない、死亡者数も増加しているのです。
早期発見には細胞診にHPV検査が効果的
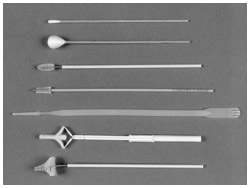
子宮頸部細胞診採取器具
子宮頸がんは、いかに早期発見するかが課題です。これを実現するのが、検診です。公費で行われている子宮頸がん検診は、子宮頸部から細胞を採取して診断を行う細胞診なので、精度が高いのが特徴。
ただし、子宮頸がんの場合、がんになる前の段階、すなわち異形成の段階でも診断ができるのですが、上坊さんによると「異形成は検診で見落とすこともありうる」といいます。もっとも、「軽度異形成からがんになるまでには5~10年かかるといわれているので、毎年検診を受けていれば大丈夫です」と上坊さん。軽度異形成は、正常細胞に戻る可能性もあるので、通常は治療対象にはならず、要観察。きちんと検診を受けつづけていれば、万が一がんになっても早期に発見できるのです。
さらに、検診の精度をあげるために、平成20年には細胞診の診断分類も変更されています。
また、上坊さんによると「HPV(ヒトパピローマウイルス)の検査を併用するのも効果がある」といいます。HPVは、イボを作るウイルスの仲間で、16型や18型など特定のHPVは、子宮頸がんを起こすリスクが高いことが判明しています。若い女性に子宮頸がんが増えているのも、性交渉によってHPV感染者が増えているのが大きな原因。
軽度異形成の人は高率にハイリスクのHPVに感染しており、一般の女性を調べると10代、20代の若い女性に驚くほど感染者が多いのです。
そこで、「細胞診とHPV検査を併用し、両方マイナスならば2~3年はがん検診の間隔を開けても大丈夫。たとえ細胞診がマイナスでもハイリスクのHPVに感染していれば重点的に検査をつづけることで、異形成や早期の子宮頸がんを捉らえられます」と上坊さんはいいます。なお、HPV検査は、公費では行っていない自治体が多く、自費となりますが、子宮がん検診と同時に検査ができます。
日本でも予防ワクチンが認可に
さらに、こうしたHPV感染による発がんを防ぐために、日本でもワクチンが昨年(09年)認可されました。3回接種すると、20年間免疫が続くとされています。といっても、これは子宮頸がんの60~70パーセントの原因といわれる16型と18型のHPVにのみ有効なワクチンで、検診はつづける必要があります。世界的には性交渉を持つ以前の11~13歳ぐらいの少女が対象とされています。「対象となる女性が100パーセントワクチンを接種すれば、子宮頸がんによる死亡率が約70パーセント減るといわれているのですが、これが今、どの程度効果があるのか、注目されているところです」と上坊さんは話します。
早期に発見できれば妊娠能力は失われない
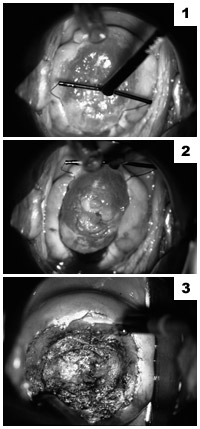
子宮頸がんは、早期に発見できれば命が助かるだけではなく、妊娠能力を失わずに治療ができることも大きなメリットです。
0期なら8割近く、1a1期でも45パーセントぐらいが子宮頸部を円錐型にくり抜く円錐切除術で治療が行われています。上坊さんは、「この方法ならば、子宮機能を温存したまま、95パーセント以上は1回の治療で治ります」と語っています。もっと深く食い込んでいたり、奥に広がっていると、単純子宮全摘術、さらには広汎性子宮全摘術といってリンパ節も一緒に摘出するようになります。
最近では、円錐切除の対象にはならないけれど、どうしても子供が欲しいという女性のために「広汎性子宮頸部摘出術」という方法も行われているそうです。これは、子宮体部を残して子宮頸部だけを広くとる方法です。
ただし、「この手術は技術的に難しいうえ、子宮の支えがなくなるので胎児の保持が大変です。また、切除したリンパ節にがんがあった場合にどうするか、などまだ結論の出ていない問題もあり、実施している施設は限られています」と上坊さん。
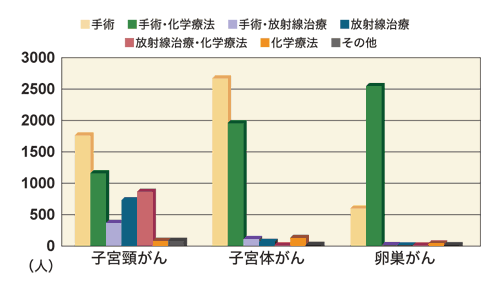
このように、子宮頸がんの場合、1期までは手術単独の治療が中心ですが、進行がんになると放射線治療が増えているのが最近の傾向です。「2期になると、手術単独は減って手術に放射線治療か化学療法を追加します。しかし、広汎性子宮全摘術を行って放射線治療を追加すると副作用が増幅されるので、放射線治療単独、あるいは放射線治療と化学療法を組み合わせる施設も増えています。3期、4期では、手術は行わず、放射線治療と化学療法の併用が中心になります」と上坊さん。患者が、手術によるリンパ浮腫や排尿障害などの後遺症を嫌がって、放射線治療を求めることもあるそうです。ちなみに、上坊さん自身は、2b期以上になると放射線治療を行うことが多いそうです。
同じカテゴリーの最新記事
- 1次、2次治療ともに免疫チェックポイント阻害薬が登場 進行・再発子宮頸がんの最新薬物療法
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- HPV9価ワクチンが定期接種に! 子宮頸がんはワクチン接種で予防する
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- 自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学
- 定位放射線療法を併用した臨床試験も進行中 子宮頸がんの化学放射線療法
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県
- 世界80カ国以上でHPVワクチンは定期接種に 子宮頸がんは、検診とワクチンで予防できる!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に



