進行別 がん標準治療
放射線治療をするには抗がん剤も同時に行うのが欧米の標準治療

鳥取大学付属病院
産婦人科助教授の
紀川純三さん
子宮頸がんは「治りやすいがん」と言われてきましたが、これは真実とはいえません。
そこには統計上のマジックが働いているのです。
実際には、この20年間、医療技術は大きく発展しているにも関わらず、
治癒率がほとんど変わっていないのです。つまり、子宮頸がんは、
この20年ほとんど治療法が進歩していないとも言えるし、「簡単ではないがん」とも言えるのです。
子宮頸がんの治療法を選ぶにあたっては、
そのことをよく頭に入れて、慎重に考えていく必要があります。
「治りやすいがん」常識のウソ
子宮がんは、子宮の内側をおおう上皮細胞から発生するがんです。子宮本体(内膜)にできる子宮体がんと子宮の入口付近にできる子宮頸がんがあります。
同じ子宮がんでも、このふたつはかなり性格が異なります。以前は、日本人の子宮がんは圧倒的に子宮頸がんが多かったのですが、現在では子宮体がんが2~3割を占めるようになっています。体がん増加の原因は十分にわかっていませんが、高齢化や食生活の欧米化などが影響していると言われています。
さて、現在日本では年間2万人近い人が子宮頸がんになると言われています。幸い、子宮頸がんは「がんの中でも比較的治りやすいがん」として知られています。しかし、鳥取大学医学部産婦人科助教授の紀川純三さんによると、こうした状況にも変化が起きているといいます。
「子宮頸がんは、がん検診の普及によって、4割以上が前がん状態である異形成や0期の段階で発見されています。その結果、この50年間で人口10万人あたりの死亡率は、5分の1に減少しました」。そのため、90年頃には「子宮がんは何とかなるがん」と言われたのです。ところが、90年を境に状況は変化してきます。子宮がんによる死亡率が再び上昇を始めた(下図参照)のです。
その原因として、紀川さんは子宮体がんの増加と、子宮頸がんでも進行がんで発見される人が再び増えてきたことを挙げています。
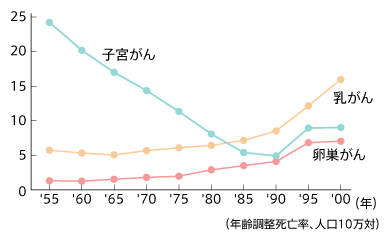
20年間変わらない進行がんの治癒率
実は、子宮頸がんの死亡率の減少は、一重に早期発見の増加によっているのです。それを示すのが、子宮頸がんの進行期別5年生存率(下表参照)です。これをみるとわかるように、1960年代と80年代を比べても、進行期別の5年生存率は20年間ほとんど変わっていません。子宮頸がんでも進行がんの治癒率は、この20年間変わらずに低いままなのです。
子宮頸がんは性交渉と関係が深い(コラム参照)がんで、性交渉の低年齢化に伴い、若くして発症する人も増えています。発症のピークは40~50歳代ですが、最近では10代でも子宮頸がんやその前段階である異形成の症例が見つかっています。一方で、子宮がん検診を受ける人は固定化され、検診者の数も減りつつあります。その結果、進行がんになってから発見される人も増えてきたと考えられるのです。
したがって、子宮頸がんで命を落とさないためには、「まず、定期的に子宮がん検診を受けてください」と紀川さんは語っています。
同時に、子宮頸がんの治癒率を高める方法として、今期待されているのが、紀川さんらが早くから取り組んできた抗がん剤による「術前化学療法」です。子宮がんの治療は従来、手術と放射線治療が中心でした。これに、抗がん剤治療を加えることで、さらなる治療成績の向上が期待されているのです。
| 臨床進行期 | 1963-1972 | 1984-1988 |
|---|---|---|
| 1期 | 83.3(%) | 82.1(%) |
| 2期 | 66.4 | 62.8 |
| 3期 | 36.8 | 38.8 |
| 4期 | 12.1 | 12.5 |
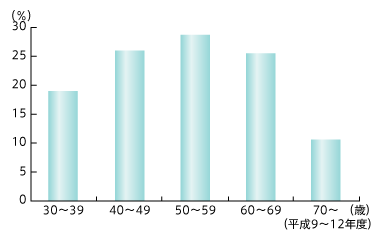
子宮頸がんの検診
最近は、がん検診に対する否定的な見解などもあり、検診を受ける人が減少傾向にあります。しかし、子宮頸がんの場合は、検診の有効性が明らかにされています。子宮頸がんの場合は、細胞診といって子宮頸部の細胞を採取して、直接顕微鏡でがん細胞を調べることができるからです。そういう意味で、子宮頸がんは検診で発見しやすいがんなのです。
実際にがん検診を受けていると「浸潤がん(1期以降のがん)になる可能性は、14パーセントに低下する」ことが明らかにされています。異形成や上皮内がんの段階で早期発見される人が多く、またこの段階で発見されれば子宮を取る必要もありません。
一方、子宮頸がんの発生にはヒトパピローマウイルスの感染が深く関与しています。パピローマウイルスは、イボを作るウイルスのひとつで、性行為によって感染します。子宮頸がんの人の90パーセント以上にこのウイルスが見つかっています。健康な人でも、このウイルスを持つ人は数パーセントいるので、感染者全員が子宮頸がんになるわけではありませんが、紀川さんによると、このウイルスに感染していると子宮頸がんを発症するリスクは200倍にもなるといいます。
したがって、性行為が始まれば、誰でもウイルス感染の危険はあるわけで、それに伴って子宮頸がんになる危険も増すことになります。
そこで、諸外国では18歳、あるいは初交年齢から子宮頸がん検診を開始するよう勧めているところも多いのです。日本の場合、現在は30歳以上が子宮頸がん検診の対象となっていますが、性行為の低年齢化から20歳以上にしようという意見も出ているそうです。
こうした状況からみても、若いときからきちんと検診を受けることが必要なのです。
子宮頸がんの検査
検診で子宮頸がんの危険性があった場合、本当にがんなのかどうかを判断するための精密検査が必要になります。基本的にはコルポスコープという双眼鏡のような拡大鏡で腟内を見ながら、疑わしい部位の組織を採取して、組織検査を行います。これで、異形成なのか上皮内がんなのか、浸潤がんなのか、という区別がつきます。
次にがんの広がりを調べる検査が行われます。視診や医師が腟に指を入れて調べる内診、肛門から指を入れて調べる直腸診などと同時に、超音波検査やCT、MRIなどの画像診断装置でがんの広がりや深さ、転移の有無などを調べます。
異形成と0期の上皮内がん
異形成のうちがんになるのは20%
子宮頸がんは、がんの自然史がわりあいよくわかっているがんです。通常、がんの進行度は0期から4期までに分類されていますが、子宮頸がんの場合は、がんになる前の段階、すなわち異形成の段階から診断がつきます。
異形成とは、上皮細胞の分化(成熟していくこと)に異常が起きた状態です。「異形成の段階から上皮内がん(0期)になるのは、約20パーセント」だそうです。
言い換えれば、異形成の段階ならばまだがんにならずに、自然に元に戻ることもありうるわけです。これが、上皮内がんになると後戻りすることはありません。しかし、上皮内がんならまだ転移する危険もなく、1期とも言えない段階であるという意味で、0期と呼ばれます。これが、上皮から*基底膜を破って食い込むようになると、初めて浸潤がんとなります。この段階が1期で、まだがんが子宮頸部にとどまっている状態です。
*基底膜=上皮とその下にある結合組織との間にある薄い膜
| 0期 | がんが子宮頸部の上皮内だけにある。 | ||||
|---|---|---|---|---|---|
| 1期 | がんが子宮頸部に限局するもの(子宮体部浸潤の有無は考慮しない)。 | 1a期 | 組織学的にのみ診断できる浸潤がん(肉眼的に明らかならIb期とする)。 | 1a1期 | 間質浸潤の深さが3ミリ以内で、縦方向の広がりが7ミリを越えないもの。 |
| 1a2期 | 間質浸潤の深さが3ミリを越えるが5ミリ以内で、広がりが7ミリを越えないもの。 | ||||
| 1b期 | 肉眼的に明らかな病巣を有するか、組織学的にIa期を越えるもの。 | 1b1期 | 病巣が4センチ以内のもの。 | ||
| 1b2期 | 病巣が4センチを越えるもの。 | ||||
| 2期 | がんが子宮頸部を越えて広がっているが、骨盤壁または腟壁下1/3には達しないもの。 | 2a期 | 腟壁に広がっているが、子宮傍組織には広がっていないもの。 | ||
| 2b期 | 子宮傍組織に広がっているもの。 | ||||
| 3期 | がんが骨盤壁にまで達する、もしくは腟壁への浸潤が下1/3に達するもの。 | 3a期 | 腟壁への広がりは下1/3に達するが、子宮傍組織への広がりは骨盤壁に達しないもの。 | ||
| 3b期 | 子宮傍組織への広がりが骨盤壁に達するか、明らかな水腎症や無機能腎を認めるもの。 | ||||
| 4期 | がんが小骨盤腔を越えて広がるか、膀胱、直腸の粘膜にも広がっている。 | 4a期 | 膀胱、直腸の粘膜へ広がっている。 | ||
| 4b期 | 小骨盤腔を越えて、肺や、表在リンパ節、骨などに転移している。 | ||||
同じカテゴリーの最新記事
- 1次、2次治療ともに免疫チェックポイント阻害薬が登場 進行・再発子宮頸がんの最新薬物療法
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- HPV9価ワクチンが定期接種に! 子宮頸がんはワクチン接種で予防する
- 腺がんで威力を発揮、局所進行がんの根治をめざす 子宮頸がんの重粒子線治療
- 自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学
- 定位放射線療法を併用した臨床試験も進行中 子宮頸がんの化学放射線療法
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県
- 世界80カ国以上でHPVワクチンは定期接種に 子宮頸がんは、検診とワクチンで予防できる!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に



