新しい治療法、治療薬が登場し、肝細胞がんの治療選択肢が広がる
これだけは知っておきたい肝臓がんの診断と治療

近畿大学医学部
消化器内科主任教授の
工藤正俊さん
“沈黙の臓器”とも呼ばれる肝臓。そのため、がんに罹っていても、自覚症状が出ず、分かった時にはもう手遅れということが多い。
しかし肝臓がんは、他の多くのがんと違い、発生原因が分かっているため、検査の対象者が絞れ、早期発見・早期治療が可能ながんでもある。
さらに最近では、ついに肝臓がんをターゲットにした分子標的薬まで登場しすでに海外では使用され実績を上げている。
そのような肝臓がんの診断と治療の現在を紹介する。
肝臓がんとは
肝臓がんはウイルスが主な原因
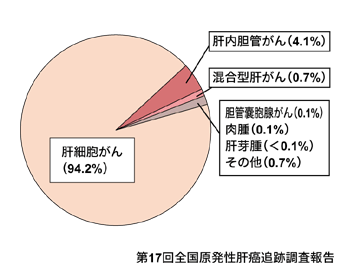
一口に「肝臓がん」と言うが、実際には、肝臓に発生する「原発性肝臓がん」と他臓器のがんが肝臓に転移する「転移性肝臓がん」の2つに大別される。さらに原発性肝臓がんの95パーセントは「肝細胞がん」。残りの5パーセントが、「肝内胆管がん」のほか、成人の「肝細胞・胆管細胞混合がん」、小児の肝臓がんである「肝芽腫」などに分けられる。
このように日本では、肝臓がんの約95パーセントが肝細胞がんであることから、一般的に「肝臓がん」と言えば、肝細胞がんのことを指す。
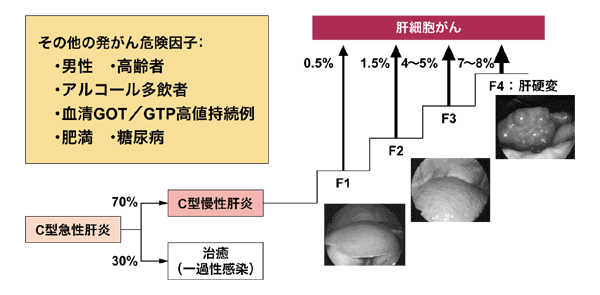
肝臓がんの特徴は、子宮頸がんと並んで、主要な発生要因が明らかになっている点だ。最大の要因となるのは肝炎ウイルスで、日本では、肝臓がんの原因の約90パーセントを占めている。その内訳は、約75パーセントがC型肝炎ウイルス、約15~20パーセントがB型肝炎ウイルス、残りの約5パーセントは、非アルコール性脂肪肝炎(ナッシュ)などとなっている。
ある報告では、C型慢性肝炎(肝組織検査でF1→F3)の進行とともに発がん率も高くなり、慢性肝炎が進んだ場合は年率3パーセント、肝硬変の場合は年率5~7パーセントと発表されている。こうしたことから、B型やC型肝炎ウイルスに感染した人は、「肝臓がんの高危険群」と呼ばれる。
こうした事実は、逆に言えば、ウイルスを持っている患者(キャリア)は肝臓がんになりやすいと特定できるということでもある。もちろん、ウイルスを持っているからと言って、必ずしも肝臓がんになるわけではないが、それでもキャリアの患者を定期的に検査することで、肝臓がんの早期発見と予防が可能となる。
肝臓がんの診断
腫瘍マーカーと画像検査
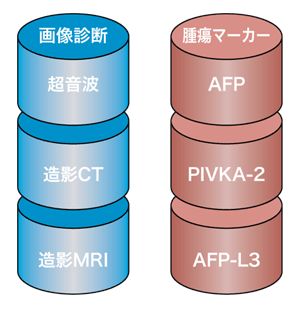
肝臓がんの診断には、大きく血液検査による肝臓がんの腫瘍マーカーの測定と画像検査という2つの方法がある。
■腫瘍マーカー
ある臓器に発生したがんの中には、特別なタンパク質を産生するものが存在する。腫瘍マーカーは、その性質を活かし、血液中にそのタンパク質の有無があるかどうかを測ることで、がんの発生を測定する検査方法である。
通常、治療によりがんが小さくなったり、身体から完全になくなったりした場合、腫瘍マーカーの数値は下降するか、正常化する(陰性)。そして、逆に大きくなった場合は上昇する(陽性)。
ただし、肝臓がんの腫瘍マーカーに関しては、例えがんが発生していても陰性のことがあるほか、肝臓がん以外の病気、例えば、肝炎・肝硬変の場合であっても陽性となることがある。そのため通常の診断では、画像診断も参考にして肝臓がんの発生の有無を判断している。
現在、肝臓がんの腫瘍マーカーとしては、保険適用になっているアルファフェトプロティン(AFP)と異常プロトロンビン(PIVKA-2)、そしてAFPレクチン分画(AFP-L3)の3種類がある。今回取材した近畿大学医学部教授の工藤正俊さんは、「アルファフェトプロテインは肝炎の強い時にも上昇する場合があるため、それに加えてAFP-L3の測定も行います。一方、PIVKA-2は、ビタミンKの欠乏などの場合にも増加しますので、それらを加味して肝臓がんの有無を判断します」と説明する。
■画像診断
現在の肝臓がんの画像診断は、主にエコー検査(超音波検査)が行われている。
エコー検査は最も簡単に行える上に、患者への負担も少ない検査である。「現在は、検査の約90パーセントはエコー検査だけで済ましています。今の造影剤を使うエコー検査では、正常な臓器は黒く、がんは白くきれいに染まって見えるのでがんの発生は確実に分かります」(工藤さん)。
これに加えて、CT検査のように、被曝がないことに加え、機器が空くまでの待ち時間も無いことから、患者にとってもメリットは多い。ただし、「最初の検査で、例えば、何かしこりがあった場合や腫瘍マーカーの値が上がっていた場合などがあれば、次のステップとして、CTやMRIなどを行います」と工藤さん。
さらに、より正確な個数の確認が必要な場合には血管造影をしながらCTを撮影することもある(「アンギオCT」)そうだ。
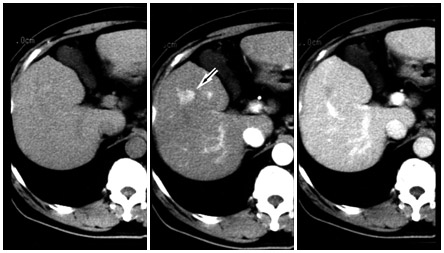
左から単純CT、動脈優位相、門脈優位相の写真。動脈優位に映し出された写真にがんが捉えられた
■その他の検査
ごく少数だが、血液検査や画像診断法を行っても診断がつけられない場合がある。そのような場合は、肝臓の腫瘍部分に針を刺して少量の組織片を取り、顕微鏡で調べる「針生検」が行われる。しかし、肝臓には多くの血管があるため、多量の出血を起こしたり、がん細胞を採取する際、稀にその穴を伝わってがんを広げてしまったりする危険性があることから、現在では、診断が極めて難しい場合以外には滅多に行われることはない。
なお、肝臓がんの検査期間は、慢性肝炎や肝硬変などを患っている超高危険度の患者は3~4カ月に1度、B型慢性肝炎やC型慢性肝炎、その他の要因による肝硬変を患っている患者は6カ月に1度とガイドラインで定められている。
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肝細胞がん薬物療法最前線 進行期でも治療法の組合せで治癒を狙える可能性が!
- 高齢の肝細胞がん患者さんに朗報! 陽子線治療の有効性が示された
- 手術やラジオ波治療ができなくてもあきらめない 難治性の肝細胞がんに対するナノナイフ治療(IRE)
- 高い治療効果が期待できる 切除不能・進行肝細胞がんの最新化学療法
- ラジオ波の利点はがんをくり抜き、何度でも 再発進行肝細胞がんと転移性肝がんの治療にもラジオ波焼灼療法が有望
- 治療選択の拡がりが期待される 肝細胞がんの1次治療に、約9年ぶりに新薬登場!
- 進行肝がんに対するネクサバールのマネジメント
- 手術ができれば根治も!肝内胆管がんの治療法



