1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性

手術と同等の効果を持つ前立腺がんの放射線治療。これまでは治療回数が多く、2カ月も通院が必要な点が患者に負担だった。しかし、前立腺がんは実は1回の線量が高いほど治療効果が高いとされており、線量を増やし回数を少なくする治療の臨床試験が世界的に行われている。
そんな中、わずか7回の放射線照射(超寡分割照射)を行い、5年生存率、治療後時間が経ってから現れる晩期毒性が、通常分割照射(標準治療)と比べて劣らない(非劣性)とのスウェーデンからの報告があった。そこで日本における寡分割/超寡分割照射の今後の可能性について、筑波大学医学医療系放射線腫瘍学教授の石川仁さんに伺った。
高精度放射線治療装置が出揃う
「放射線ががん組織だけに照射できれば、放射線治療は極めて治療効果が高く、副作用の少ない治療法と言えます。がんの放射線治療はまさにこの理想を追求して発展してきました」と筑波大学医学医療系放射線腫瘍学教授の石川仁さんは述べる。
前立腺がんの放射線治療には、体の外から放射線を照射する〝外照射〟と、前立腺の中に放射線の線源を留置する密封小線源治療に代表される〝内照射〟があるが、外照射ではX線や電子線を発生させる直線加速器リニアックが普及し、日本でも一般的に使われるようになっている。
リニアックを使った高精度放射線治療とは、例えば、コンピュータとCTやPETの画像を使ってがんを立体的に再現し、がんの形状に合わせて放射線を照射する3次元原体照射(3D-CRT)。体内のがんにのみ複数の方向からさまざまな線量の放射線を集中できる強度変調放射線治療(IMRT)。IMRTの応用型で回転させて行う強度変調回転放射線治療(VMAT)。CTと一体化して広範囲かつ線量集中度の高いIMRTを可能にしたトモセラピー。そして、がんに対して多方向から放射線を集中させるため、ピンポイント照射とも呼ばれる定位放射線治療(SRT)や定位放射線手術(SRS)。SRTの中には小型のリニアックを搭載したサイバーナイフも含まれる。
リニアック以外の照射機器も充実している。ガンマ(γ)線を使った定位放射線治療装置であるガンマナイフ。また、陽子線や重粒子線などの粒子線を使った放射線治療は、がんに大きなエネルギーを集中できる一方、周囲の正常組織への影響を少なく抑える治療として知られる(写真1)。

総線量を低く抑えられるのが寡分割/超寡分割照射の大きな利点
「このように放射線治療の装置と技術の開発が進んだことで、前立腺がんに対しても、世界的に寡分割/超寡分割照射が試みられるようになり、通常分割照射との比較試験の報告が相次いでいる」という。
例えば、2016年に英国医学雑誌『ランセット』誌に報告されたCHHiP試験は3,213例を対象とした第Ⅲ相試験で、3Gy(グレイ)×20回(60Gy)、3Gy×19回(57Gy)、2Gy×37回(74Gy)を比較したが、効果も有害事象にも有意な差がないとしている。
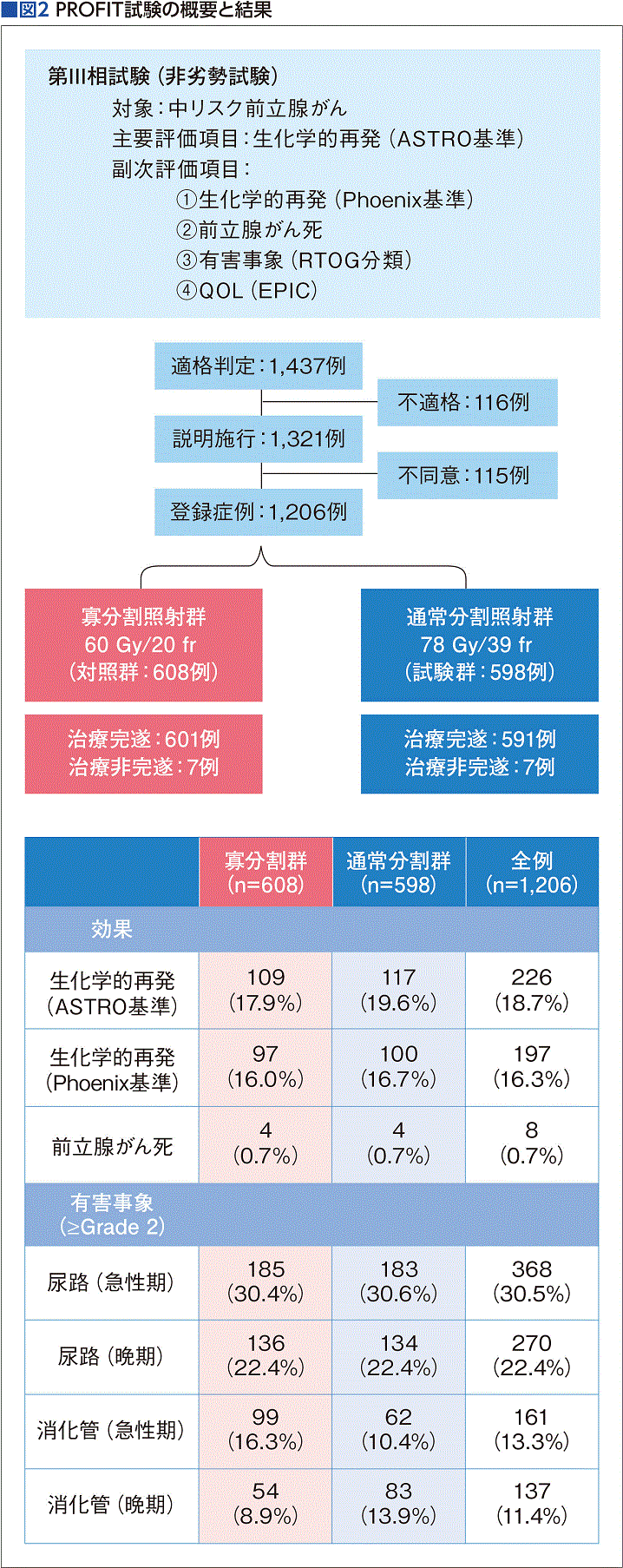
また、中間リスク患者1,092例を対象とした第Ⅲ相試験(PROFIT試験)でも、3Gy×20回(60Gy)と2Gy×39回(78Gy)が比較され、やはり効果も有害事象も劣らない(非劣性)と結論づけられている(2017年『ジャーナル・オブ・クリニカル・オンコロジー』誌)(図2)。
これらの報告を受け、2018年10月には米国放射線腫瘍学会(ASTRO)、米国臨床腫瘍学会(ASCO)、米国泌尿器科学会(AUA)など主要3医学会が、早期の前立腺がんに対する放射線外照射に新しいガイドラインを発表。
1回の照射量として、従来の1.8~2Gyではなく、2.4~3.4Gyを推奨すべきとした。治療スケジュールも3Gy×20回(60Gy、4週間)、または2.5Gy×28回(70Gy、5.5週間)が推奨されている。超寡分割照射についても触れられているが、この時点ではエビデンス(科学的根拠)が限られ、条件つきで推奨されている。
寡分割/超寡分割照射の大きな利点の1つは、1回の線量は高めでも総線量は低く抑えられる点だ。*かつて、86.4Gy以上の高線量を照射するIMRTの臨床試験において、膀胱出血や尿路狭窄(きょうさく)といった重篤(じゅうとく)な有害事象が確認されている。
日本の標準治療で総線量が78Gyに設定されることが多いのは、ガイドラインに「通常分割照射で36回(72Gy)~40回(80Gy)相当の線量を、前立腺がんのリスク分類に応じて投与すること」が推奨されているためだ。
その一方、1回の線量が1.8~2Gyの通常分割照射では、効果に限界があることも次第に明らかになってきた。寡分割/超寡分割照射は、回数を減らして患者のQOL(生活の質)を上げるだけでなく、治療効果と有害事象のぎりぎりの線を探る試験でもある。次の第Ⅲ相試験の報告は、その最先端にある1つで、中間リスク~高リスク患者に対する可能性を探った試験でもある。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず
- 前立腺がん再発とわかっても、あわてないで! 放射線治療後に局所再発しても、凍結療法で救済できる



