転移・再発とは、体の中で何が起こっているのかを知るために これだけは知っておこう!再発・転移の基礎知識と考え方

青戸病院副院長の
吉田和彦さん
今、日本では死亡原因の3分の1ががん。一生の間に男性は2人に1人、女性は3人に1人ががんになるといいます。その半数強は治りますが、半数弱は再発しているのが現状。がんが、転移・再発するとはどういうことなのか、まずはそこを、きっちり押さえましょう。
免疫力でほぼ消滅
がんの転移・再発というと、がん患者の一部に起こる悲劇的な出来事、と認識している人が多いのではないでしょうか。
しかし、吉田さんによると、「すでに、がんが発見された時点で、目に見えない微小転移も含めると、7割の人に転移があるといわれている」とのこと。もちろん、がんは大きくなるほど転移の危険も大きくなりますが、腫瘍増殖モデルから導かれた仮説によれば、がんの細胞数が100万個を超えると、転移が始まることもあるそうです。
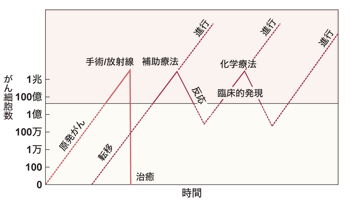
100万個のがん細胞と聞くと、非常に多いように思いますが、実はこれはまだ目に見えない、つまり検査でも発見できないごく微小ながんです。
通常、がんが検査で発見できるようになるのは1センチぐらいの大きさになってからです。1センチならば、もちろん早期がんです。しかし、すでにそこには数億ものがん細胞が集まっているので、それと比べると、100万個のがん細胞が集まったがんがいかに小さいものかわかると思います。
その段階からすでに転移が始まっていることもある、というのです。
「そういう意味では、転移・再発はきわめて身近なできごとです。原発巣のがんを切除したあとで、転移・再発が起こるのはむしろ一般的な現象ともいえるのです」と吉田さんは語っています。
とはいえ、実際にはそのすべてが目に見える転移や再発になるわけではありません。
そもそも、がんは、がんに関わる複数の遺伝子が変異を起こすことによって発生します。こうした遺伝子変異は、誰しもに絶えず生じており、実際にがん細胞は生まれていると考えられていますが、そのほとんどは人間が本来持つ免疫力で摘み取られているのです。
しかし、条件さえ合えば、1個のがん細胞が2個、4個、8個と指数関数的に増殖し、やがて検査でわかるほどの存在になっていきます。
1センチの大きさになるまでには、5~10年ほどの年月が経っているのです。その過程で、たとえ目に見えない転移が起きていたとしても、大半は免疫の力やがん細胞の生存力のなさによって淘汰されているのです。
「数万個以下のがん細胞であれば、免疫の力で死滅すると推定されています」と吉田さんは指摘します。
転移の芽をつぶすために
つまり、ごく早期から、がん細胞は全身に散らばっていると考えられます。実際に、「がんが発見された時には、高頻度で血液中にがん細胞が見つかります」と吉田さん。
そのほとんどが淘汰されるとはいえ、治療を開始する時点で全身にがん細胞が散らばっている可能性が高いわけで、これは条件さえ合えば着床して成長する転移・再発の種ともいえます。たとえば乳がんでも、がんの病巣をきれいに切除し、リンパ節転移がない人でも10~15パーセントの人は再発を起こします。そこで、最近では多くのがんで、手術でがんの原発巣を切除した後、目に見えない微小転移を潰して再発を予防するために、抗がん剤やホルモン剤による「術後補助療法」が行われています。
たとえば、リンパ節転移のある乳がんの場合、術後補助療法を行うことで10年生存率は10~20パーセント程度の絶対的改善が期待されます。もう少し具体的にいうと、乳がんで生存率が50パーセントの患者さんが100人いたとしましょう。つまり、50人は完治しますが、50人は再発する、という仮定です。この人たちに術後補助療法を行うと、抗がん剤が再発率を1~2割低下させるので、50人×0.1~0.2で5~10人の再発を防ぐことができます。結果、55~60人が完治し、40~45人が再発することになります。
つまり、抗がん剤による術後補助療法のおかげで、恩恵を受ける人は5~10人。数値的には、90~95人にとっては術後補助療法は無意味ということになります。しかし、吉田さんはその意味を「遺伝子レベルでの研究も進んでいますが、まだ今の医学では、どういう人が再発するのか区別することができないのです。再発すれば、もう1度完治させることは、多くの患者さんで難しくなります。ですから、基本的には一律に術後補助療法を行うしかないのが現状です」と語っています。
遺伝子変異で転移能力を獲得
それでも、潰しきれなかったがんが、目に見える形の再発や転移となって現れるわけです。
吉田さんによると、一般的に「がん細胞の数が少ないうちは、薬剤耐性(薬が効かなくなること)ができる前に抗がん剤で死滅させてしまうことができると考えられています。しかし、転移・再発巣が目に見える大きさになったときには、すでにがん細胞の数が多すぎて、抗がん剤でがん細胞をゼロにする前に、薬剤耐性を獲得したがん細胞が出現し、再び増殖を始めてしまい、結果的に根治できない」ことが多いといいます。
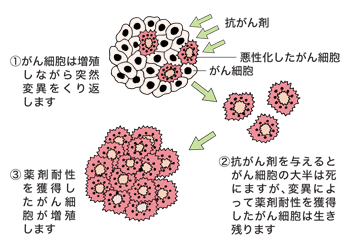
ここに、転移・再発したがん治療の難しさがあるのです。微小転移の段階ならば、抗がん剤でがん細胞をつぶすことができます。しかし、目に見える転移・再発となると、抗がん剤の効果も限られてくるのです。さらに、転移・再発するがんは、特別な能力を獲得しているとみられています。
何度もいうように、すでにがんが発見された時点で、全身にがん細胞はばらまかれています。しかし、その99.9パーセントは放っておいても死滅します。リンパ管や血管に入ったがんの中で、どこかの組織に生着して増殖を始めるのは、ごく一部のがん細胞にすぎません。
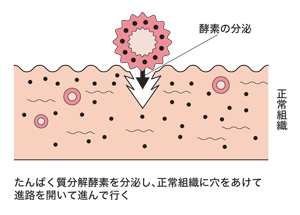
転移して増殖するためには、がん細胞自身が血管の壁を溶かして中に入ったり、増殖する栄養を確保するために新生血管を作り、本来の居場所とは違う場所で着床して増殖するなど、さまざまな能力が必要となってくるからです。
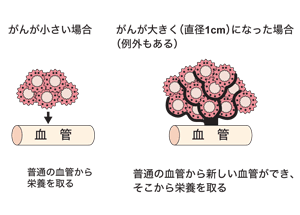
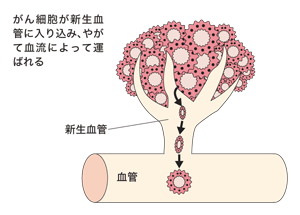
転移できるがん細胞は、遺伝子変異を起こしてこうした能力を獲得し、転移を成立させると考えられています。つまり、転移・再発したがんは、最初に発生したがんより遺伝子変異が進み、タチが悪くなっていることが多いといえるでしょう。
また、転移が成立するかどうかには、患者さんの免疫の力も関係するといわれています。吉田さんによると「転移再発のメカニズムの全貌はまだ、よくわかっていない」のが、現状だそうです。
同じカテゴリーの最新記事
- 口腔ケアでがん転移抑制の可能性も! 虫歯菌による血管炎症で血栓症・がん転移が増える
- 失われた機能とQOLを取り戻すため骨転移は積極的に治療を! 『骨転移診療ガイドライン』改訂版は多職種の参加で作成
- 脇腹の痛みが続いたら要注意! 増えている骨転移
- がんによる急変には、患者は何を心得ておくべきなのか オンコロジック・エマージェンシー対策
- 高齢者機能評価ツールを用いて判断できる可能性 進行再発がんの薬物治療〝進め方と止めどき〟
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 「骨を守る」対策も並行して行う乳がん骨転移治療 日常活動動作や生活の質を維持するために
- 再発・転移特集/再発・転移の基礎知識
- いかに手術に持ち込めるかがカギ 大腸がんの肝転移治療戦略 肝切除においては肝臓の機能、容積の確保が重要
- 分子標的薬、サイバーナイフなど肺がん脳転移しても治療法はある 分子標的薬や放射線療法の進化で治療が大きく進歩



