症例に応じた薬剤選択と投与量の調節がカギ
血液がんで進む 新薬開発とその有効な活用

日本で初めて分子標的薬が承認されたのは2001年。同年承認されたのは3種類だが、そのうち2つは血液がん治療のグリベックとリツキサンだ。その後も多くの新薬が登場し、治療成績を上げている。がんの中でも強い治療を行う領域だけに、症例に応じた薬剤の選択と投与量の調節が個別化医療のカギとなる。
遺伝子の見極めと 患者の状態の考慮
「これまでは同じ抗がん薬を投与して平均的に良くなることが目標でしたが、これからは個別化がより重視されます。遺伝子異常を見極めて特化した薬を使用すること、そして、患者さんの状態によって治療を変える。この2つを組み合わせた治療をしなければなりません」
造血器腫瘍診療ガイドラインの作成委員長を務めるなど、血液がんの治療に詳しい浜松医科大学附属病院腫瘍センターの大西一功さんは、血液がんの個別化医療の現状と展望を話した。
分子標的薬の先鋒 グリベック
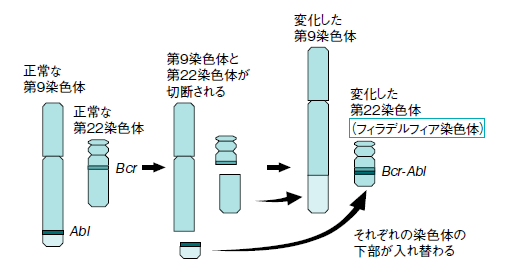
慢性骨髄性白血病治療は、分子標的薬*グリベックの登場で大きく進展した。慢性骨髄性白血病は、がん細胞が発現させるフィラデルフィア(Philadelphia:Ph)染色体という特異な染色体異常が特徴だ。Ph染色体は、9番染色体と22番染色体が転座し、それぞれのAbl遺伝子とBcr遺伝子が隣り合って新しく生じた染色体。がんに特異的な染色体として最初に発見された(図1)。
グリベックはPh染色体が作るがん細胞を増殖させるBcr-Abl融合タンパク(チロシンキナーゼ)を対象とする。Bcr-AblタンパクにATPというエネルギーの元となる物質が結合するとがん細胞を増殖させるシグナルが発生してしまうのだが、グリベックはこのATPが結合する部位に結合することでATPを遮断するという働きを持つ(図2)。
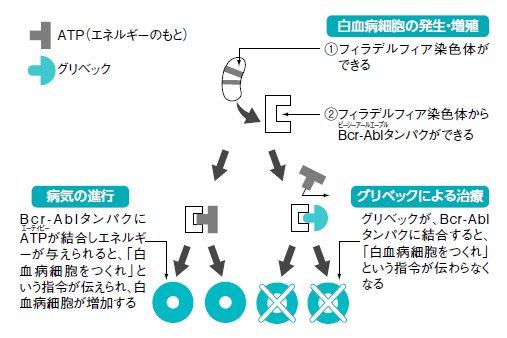
「慢性骨髄性白血病はPh染色体が原因となっています。そのため、グリベックの治療成績はとても高いものとなりました」
そして、グリベックの次世代の分子標的薬として*タシグナと*スプリセルも承認された。現在の診療ガイドラインでは、この3つが慢性骨髄性白血病の初回治療の標準治療として併記されている。どの薬剤を使うかが個別化医療となる。ガイドラインでは「副作用プロファイリングが異なることから、合併する疾患など患者背景を考慮し、治療薬を選択することが望ましい」とされている。
*グリベック=一般名イマチニブ *タシグナ=一般名ニロチニブ *スプリセル=一般名ダサチニブ
副作用や耐性を考えて薬剤を選択
タシグナは、グリベックを改良したもので、よりぴったりとBcr-Ablタンパクに結合する。タシグナの副作用としては、血糖値の上昇やアミラーゼやリパーゼといった膵臓の消化酵素の上昇が挙げられ、糖尿病を合併する場合は避けたほうがよいとされる。
スプリセルは、グリベックやタシグナとは違ったコンセプトで開発された薬で、Bcr-Ablタンパク以外にも様々なタンパクを阻害する作用がある。そのため副作用も強く出てしまう。胸水が溜まりやすい、消化管出血が起こりやすいといった特徴があり、高血圧や免疫疾患のある場合は向かないとされる。
さらに、第3世代の薬である*ponatinib(ポナチニブ、一般名)も欧米ではすでに承認されている。非常に強い薬で、治療抵抗性のある場合に期待される薬剤だ。T315Iという遺伝子変異に対応する。「T315Iの変異がある場合は、この薬しか効果がないので日本でも承認されることになるでしょう。しかし、心筋梗塞や脳梗塞などの副作用があることが問題です。これらは重大な副作用です」大西さんは続ける。「薬剤への耐性や副作用を考えながら、薬剤を選択することが大切です。その患者さんに合った薬が一番ということです」
*ponatinib(ポナチニブ)=商品名Iclusig(イクルシグ) ※日本国内未承認



