グラス1杯のビールで赤くなる人はとくに注意を! アルコールはがんの強力なリスクファクター

頭頸部がん、食道がん、胃がん、肝がんに加えて、大腸がんと乳がんも、アルコールが発がんリスクの1つであることが判明しています。しかも、大腸がんと乳がんは、たとえ微量でもアルコール摂取が始まった時点から発がんリスクが始まり、摂取量に比例して上がっていくといいます。アルコール摂取とがんの関連性について、国立病院機構久里浜医療センター臨床研究部長の横山顕さんに聞きました。
飲酒が発がんに関与すると知っていますか?
飲酒が体によくないとわかっていても、発がんに直接関与すると認識している人は少ないのではないでしょうか。この20年、日本でも喫煙の発がん性は注目され、全国的に禁煙・分煙が進みましたが、アルコール飲料に対する認識はほとんど変わっていないのが現状でしょう。
「アルコールの発がん性は1980年代に世界保健機関(WHO)が宣言しています。この時点で、舌・喉頭・咽頭などの頭頸部がん、食道がん、肝がんはアルコール摂取の関与が明らかになっていました。2007年、WHOは大腸がんと乳がんの発症にもアルコールが関与することを宣言。また、2010年にはアルコールが肝臓で分解される過程で生成されるアセトアルデヒドも発がん物質であることが確実とされ、頭頸部がん、食道がんの大きな要因であることが確定します。さらに2018年、別の国際機関が胃がんの発症にもアセトアルデヒドが関与していることを明らかにしました」と国立病院機構久里浜医療センター臨床研究部長の横山顕さんは話します。
胃がんの主な原因はピロリ菌感染ですが、ピロリ菌に感染しているとアセトアルデヒドによる発がん性がさらに高まることがつきとめられ、また、アセトアルデヒド由来の発がんは、頭頸部、食道、胃の3領域で重複して発症する傾向があることもわかってきました。2007年以降はWHOでは飲酒に関する会議が開催されていないため、現状、膵がんはリストに入っていませんが、膵がんもアルコール由来としてかなり疑われています。
このようにアルコールの発がん性は明白にもかかわらず、日本ではいまだに飲酒に対する危機感が薄いと言わざるを得ません。アルコール販売の時間帯に制限はなく、飲食店では「飲み放題」が当たり前。また、諸外国では法律違反となる「路上飲み」にも規制はなく、アルコール関連CM禁止の国が多い中、日本にはそうした規制もありません。
なぜ日本社会はこれほど飲酒に寛容なのでしょうか。
お酒の「強い・弱い」は何で決まりますか?
「日本人の全体主義的な素養が〝飲みニケーション〟文化を育んだことに加え、アジア人は他の人種に比べてアルコール依存症になりやすい体質の人が少ないことで、差し迫った危機感を感じづらく、アルコールに対する認識が甘い状態が続いていると考えられます」と横山さんは指摘します。体質を説明する前に、まずアルコール代謝のしくみについて簡単に触れておきましょう。
飲酒で摂取したアルコールは肝臓で、まずアルコール脱水素酵素(ADH)によってアセトアルデヒドに分解され、次にアセトアルデヒドが2型アルデヒド脱水素酵素(ALDH2)によって無害な酢酸に分解され、酢酸は筋肉や心臓などに運ばれて代謝されます。つまり肝臓でのアルコール代謝は2段階です(図1)。
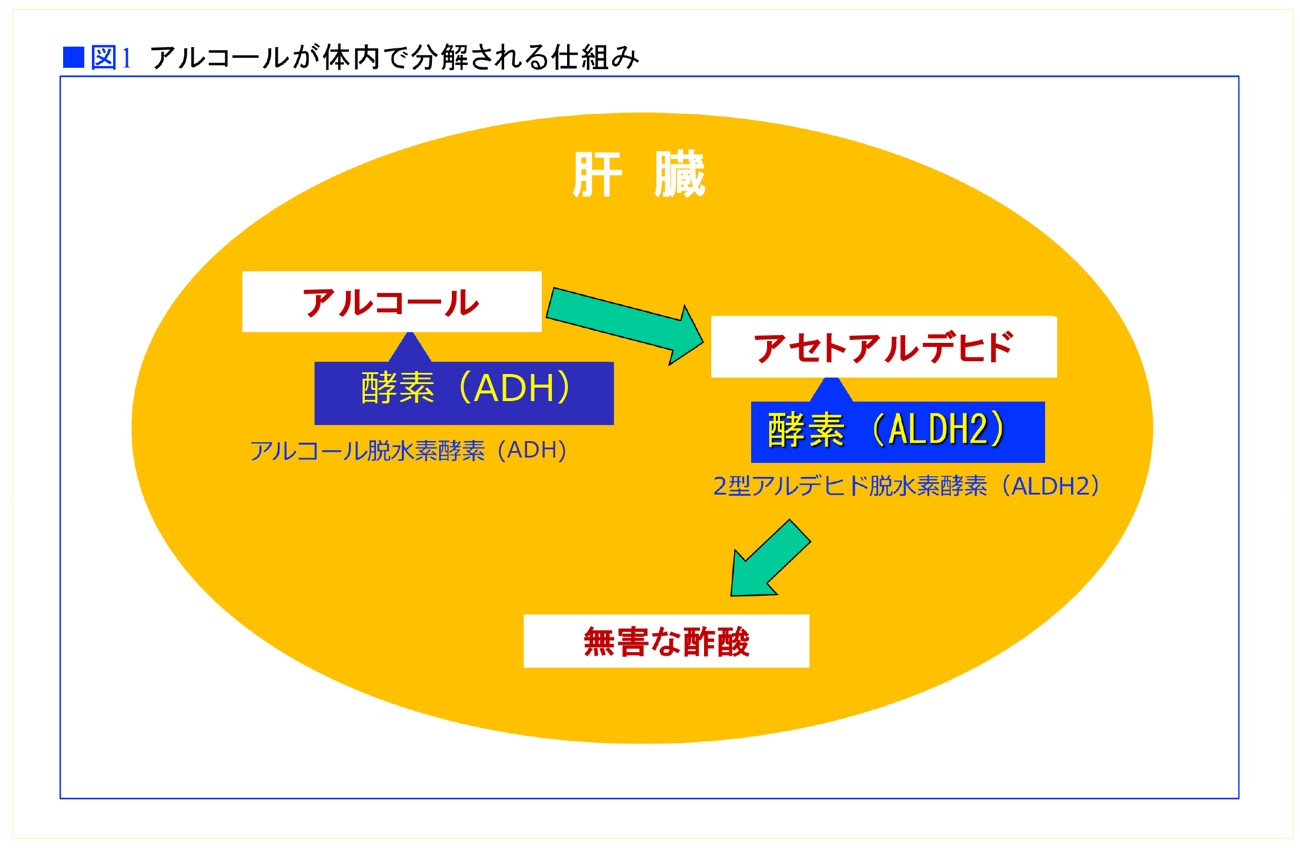
アルコールもアセトアルデヒドも発がん性物質です。アルコール分解酵素のADHとアセトアルデヒド分解酵素のALDH2、両方の活性が十分高い人だけが「お酒に強い体質」、どちらか一方、もしくは両方の活性が低い人は「お酒に弱い体質」なのです。
アセトアルデヒドを分解しづらい体質に地域差があるのはなぜ?
日本人を含むアジア人はALDH2活性の低い人が多く、アセトアルデヒドを分解しづらい民族です。「グラス1杯のビールで顔が赤くなる人がALDH2低活性で、日本人のおよそ4~5割に及びます」と横山さん。
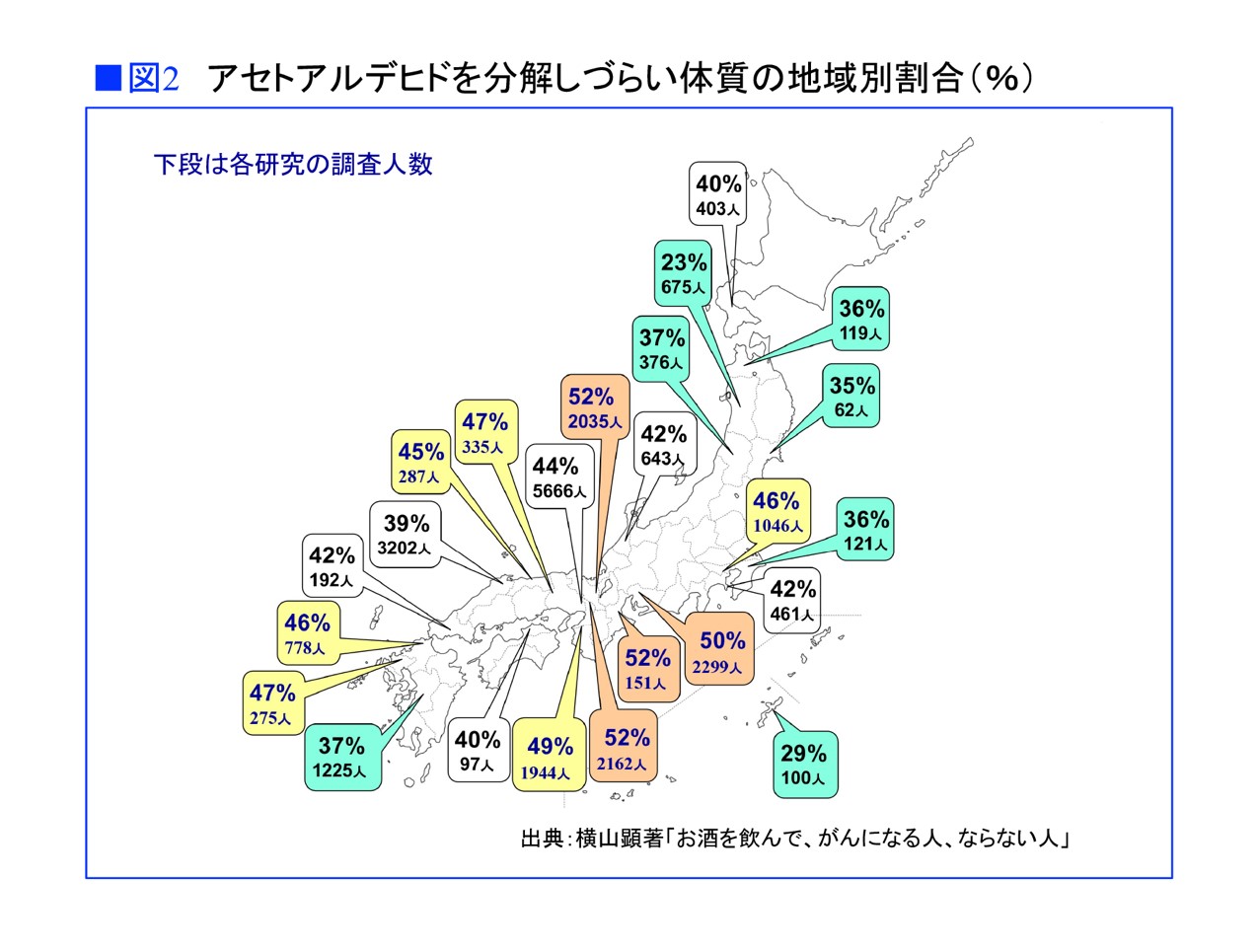
アセトアルデヒドを分解しづらいALDH2低活性の体質の人は、弥生時代に中国大陸から渡来し、その後、縄文人との混血などによって日本全国に広まりました。大陸に近く往来が頻繁だった北九州から京都、大阪など西日本全域、そして愛知や東京も、現在もALDH2低活性で「赤くなりやすい」体質の人が多く、当時から人の往来が少なかった南九州や東北地方、沖縄地方ではALDH2活性型でお酒に強い体質の人が多い傾向があります。ALDH2低活性の体質の人は国内でも地域差が強いのです(図2)。
飲めない人を飲ませる社会の落とし穴
一方、アルコールをアセトアルデヒドに分解するのが遅いADH低活性の人は日本人には少なく、「5~7%ほどです」と横山さん。
この体質の人はアルコールが長時間体内に残りやすく、翌日になっても酔いがなかなか覚めません。また、アルコールからアセトアルデヒドに分解されるまでに長時間を要するため、そもそも顔が赤くなりにくく、周囲はもちろん、本人さえお酒に強いと誤解しがち。「このタイプが〝アルコール依存症になりやすい体質〟で、現在、アルコール依存症患者さんのおよそ3割がADH低活性のこの体質の人です」横山さんは指摘します。
ADH低活性が少ない日本人は、アルコール依存症にはなりにくい民族です。アルコール依存症患者数は日本の成人人口のおよそ1%。患者数が少ないためにアルコールによる悲劇が目に見える形で露呈しにくい現状が、日本社会に飲酒に寛容な文化を根付かせた一因とも言えるでしょう。しかし、日本人の半数近くがアセトアルデヒドを分解しづらい、すぐに顔が赤くなる「お酒に弱い体質」の人。本来飲めないこの人たちに飲酒を薦め、飲ませ続けてきた文化が、発がんを促す行為と言っても過言ではありません。
「飲酒するとすぐに顔が赤くなるALDH2低活性の人がコップ1杯のビールを飲むと、ALDH2活性型のお酒に強い人が500mlのビール缶を3本飲んだときの5倍に相当するアセトアルデヒドが体内で発生します」と横山さんは指摘します。発がんリスクが懸念されるのは、実はすぐに顔が赤くなる「お酒に弱い」体質の人が飲酒し続けることなのです。
かつ、「ADH低活性もALDH2低活性も親から受け継いだ遺伝子によって決まるので、飲酒し続けることで活性が高まることはありません」。お酒を飲み始めたころ、乾杯のビール1杯で顔が赤くなっていたのに、その後の飲酒習慣によってすぐには赤くならなくなり、アルコールに強くなったと思い込んでいる人が、実はいちばん危険だと、横山さんは強調します。
「食道がんは〝酒飲みのがん〟と言われますが、実は日本の食道がん患者の7割はALDH2低活性の〝お酒に弱い人〟。ALDH2活性型の〝お酒に強い人〟は3割です。本来お酒に弱いけれど、飲んでいるうちに少しずつ強くなったと勘違いしている人が7割を占めるがんなのです」
自分のアルコール体質を知る方法は?
飲酒習慣を経て「お酒に強くなった」と思っている人は、耐性ができて反応が鈍くなっただけ。アセトアルデヒドが分解されないまま体内に残る量は、飲み始めのころと変わらないのです。
アセトアルデヒドを分解しづらいALDH2低活性の体質かどうかは、次の2つの質問でほぼわかります。
①〝乾杯〟のグラス1杯のビールで顔が赤くなりますか?
②今はグラス1杯のビールで赤くならなくても、飲酒し始めた最初の1、2年間に、①の体質でしたか?
上記の①か②、いずれかに該当すれば、ALDH2低活性と自覚しましょう。
自分のアルコール体質を正確に知りたい場合、ADHとALDH2に関する2つの遺伝子を調べる「アルコール体質検査」キットがあります。唾液、もしくは頬の粘膜を採取して郵送するだけで自分の体質がわかるというもので、4,000~5,000円で行うことができるそうです。
同じカテゴリーの最新記事
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 食道がんの薬物療法が大きく動いた! 『食道癌診療ガイドライン2022』の注目ポイント
- 放置せずに検査し、適切な治療を! 食道腺がんの要因になる逆流性食道炎
- 免疫チェックポイント阻害薬が薬物療法に変革をもたらした! 食道がん、キイトルーダが1次治療に加わる見込み
- 5年生存率を約2倍に改善! 食道がんの術後ペプチドワクチン療法
- ステージⅡとⅢの食道がんに放射線減量の化学放射線治療 食道がん治療に切らずに食道温存への期待
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- 進行・再発食道がんに対する化学治療の最新知見 免疫チェックポイント阻害薬登場により前途が拓けてきた食道がんの化学療法
- 治療成績を向上させるための様々な工夫 食道がん化学放射線療法後のサルベージ食道切除術



