日本でも臨床試験が進行中
慢性骨髄性白血病 治療薬を飲み続けなくてもよい未来

慢性骨髄性白血病は、やがて急性白血病に転化してしまう不治の病であった。それを防ぐには骨髄移植しかなかったところに登場したのがグリベックだ。しかし一生飲み続けなければならないというマイナスポイントがあった。最近、医療界のホットな話題となっているのが、「薬をやめても寛解が続く」という臨床試験の知見だ。日本でも様々な試験がスタートしている。
かつての治療主流は同種骨髄移植
慢性白血病と急性白血病の違いは何か。
「慢性」「急性」というと、アルコール中毒のように同じ症状が続くものと何かのきっかけで急に起こるものが想像されるが、白血病においては概念が違う。
自覚症状のない慢性期を経て、症状が顕在化するのを急性期と呼ぶ。急性期に入ると5年生存率が3割程度という厳しい状況になってしまう。
白血病の治療に詳しい秋田大学医学部血液・腎臓・膠原病内科学講師の高橋直人さんは、「今は多くの患者さんは慢性期で発見されます。ほとんどが検診で白血球がほんの少し多いという異常だけで、自覚症状はありません。検診のない国では、全身倦怠感や貧血、脾臓が大きくなってお腹が張って痛くなるといった症状が出てから発見されるので、慢性期の中でも晩期という進んだ時期となります。20年前は日本でもそのようなケースが少なくありませんでした」と語る。
検査では、慢性骨髄性白血病に特徴的なフィラデルフィア染色体(Ph)が対象となる。第9染色体と第22染色体の組み換えによって新たに生じた染色体で、Abl遺伝子とBcr遺伝子が隣り合わせになることで白血病化の原因となる(図1)。
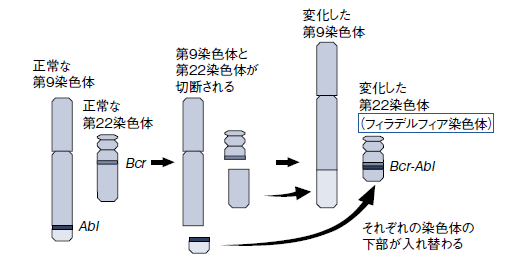
慢性骨髄性白血病は、無治療だと約5年で急性転化すると言われている。かつては、同種骨髄移植が治癒を目指した唯一の治療法で、それが実現するまでは、免疫細胞が分泌するタンパク質であるインターフェロンαを投与することが治療の主流だった。
「インターフェロンαは1990年ごろから使われていました。しかし、10人に1人もPh染色体は完全には消えなかった。急性転化を抑えることは極めて困難でした」
当時は同種骨髄移植の半分は慢性骨髄性白血病と言われるほどだったが、今はほとんど行われていない。
グリベックの登場で治療概念が変わった
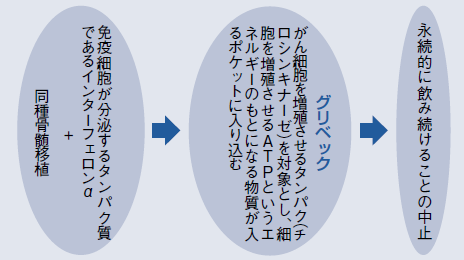
「*グリベックの登場です。移植の適応が変わりました」
グリベックが使われ始めたのは2001年。作用機序は、Ph染色体が作るがん細胞を増殖させるBcr-Ablタンパク(チロシンキナーゼ)を対象とし、細胞を増殖させるATPというエネルギーのもとになる物質が入るポケットにぴったり入り込むことで、がん細胞の増殖を抑え込む。
「信じられないほどの劇的な薬でした。完全にがん治療の常識を変えてしまいました」(図2)
インターフェロンによる治療は、副作用が大きい。熱が出たり、食欲がなくなったり、体全体が具合悪くなったりする。しかも、自己注射。そこに経口薬であるグリベックが導入されたのだから、患者さんにとっても大転換だった。
「注射と飲み薬はとても大きな違いです。グリベックは注意して使っていけば、重大な副作用はなさそうだということで、切り替えていきました。10年以上、みなさん元気に生活しています」
*グリベック=一般名イマチニブ
飲み続けなければいけないというグリベックの課題
しかし、白血病に革命をもたらしたグリベックにも課題はあった。
「ずっと飲み続けなければいけないということです」
一番の問題は、医療費負担。保険の適用を受けても、一般的な患者負担は最初の3カ月は8万8,000円、それ以降は4万4,000円となる。「一番困るのは、経済問題で自己中断して、急性転化することです」
一方、グリベックに続く「第2世代」といわれる薬も承認されている。*タシグナと*スプリセルだ。作用機序は基本的にグリベックと同じだが、ATP結合部位に結合する力が何十倍も強く、グリベックとの比較試験でもより深い寛解を早期に得られることが明らかになった。
「違いは副作用です。患者さんによって使い分けられます。いろいろな薬があることは選択肢が増えるのでいいことです。副作用でグリベックを続けられない患者さんに勧めています」
*タシグナ=一般名ニロチニブ *スプリセル=一般名ダサチニブ
同じカテゴリーの最新記事
- 従来の治療薬と作用機序が異なり新しい選択肢として期待 慢性骨髄性白血病に6番目の治療薬が登場
- 第3世代の新薬も登場! さらに進化する慢性骨髄性白血病の最新治療
- 深い寛解後に 70%が投薬中止可能~慢性骨髄性白血病の治療~
- 治療薬に新たにボスチニブが加わる 慢性骨髄性白血病の最新治療
- 休薬してよいかどうかの臨床試験も始まり、将来的には完治できる可能性も! 効果の高い第2世代薬が登場!慢性骨髄性白血病の治療薬をどう選ぶか
- 慢性骨髄性白血病~新薬の登場で完全治癒への期待がふくらむ 新しい分子標的治療薬がもたらすインパクト
- 一生薬を飲み続けなくてもいい時代が来るかもしれない!? 完全治癒を目指して慢性骨髄性白血病の最新治療
- グリベックの10倍以上の効力を持つ新しい分子標的薬も近々承認 分子標的薬の登場で大きく変わる白血病治療
- 渡辺亨チームが医療サポートする:慢性骨髄性白血病編



