従来の治療薬と作用機序が異なり新しい選択肢として期待 慢性骨髄性白血病に6番目の治療薬が登場

慢性骨髄性白血病の治療は、20年ほど前、特効薬のグリベックが登場したことで大きく進歩した。慢性期に病気を発見して薬の服用を続けることで、コントロールできる病気となったのだ。
5種類のチロシンキナーゼ阻害薬が使われてきたが、2022年5月に新しい治療薬「セムブリックス」が発売された。従来の治療薬とは異なる作用機序をもつ薬剤で、チロシンキナーゼ阻害薬が効かなくなった患者さんや、副作用などでチロシンキナーゼ阻害薬を続けられなくなった患者さんにとって、新たな選択肢となると期待されている。
新薬の登場で慢性骨髄性白血病の治療がどう変わるのか、順天堂大学内科学血液講座准教授の高久智生に解説していただいた。
慢性骨髄性白血病の多くは健康診断で発見される
白血病は血液細胞ががん化して起こる病気である。血液細胞は骨髄で作られるが、白血球ががん化し、それが異常に増えてしまう病気が白血病と呼ばれている。
白血病は大きく「急性」と「慢性」に分けられ、どのような細胞ががん化したかによって、「骨髄性」と「リンパ性」に分けられる。そして、それらの組み合わせにより、急性骨髄性白血病(AML)、慢性骨髄性白血病(CML)、急性リンパ性白血病(ALL)、慢性リンパ性白血病(CLL)という4種類の病気に分類されている。このうち慢性リンパ性白血病は欧米人には多いのだが、日本人には稀な病気となっている。ここで紹介するのは、新しい薬が登場した慢性骨髄性白血病の薬物療法についてである(図1)。
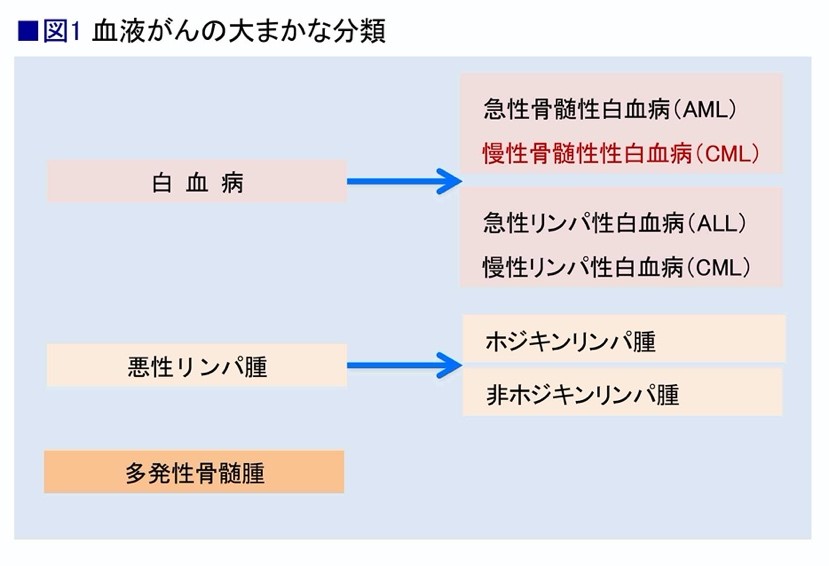
急性の白血病と慢性の白血病では、病気の見つかり方がかなり違っているという。順天堂大学医学部准教授の高久智生さんは、わかりやすく次のように説明してくれた。
「慢性骨髄性白血病は進行がゆっくりで、多くは体に大きな影響が現れる前に見つかっています。たとえば、健康診断などの血液検査で白血球が多いことがわかり、本人には自覚症状は何もないのですが、検査したところ慢性骨髄性白血病だった、ということが多いのです。
それに対し、急性白血病の進行は一般的に急で、週単位、月単位で進んで行きます。そのため、発熱があったり、息切れなどの貧血症状があったり、あざができやすくて治らないといった出血症状が現れたりします。そうした何らかの症状があって、血液検査をしたら急性の白血病だった、というケースが多いのです」
治療も急性と慢性では大きく異なっているという。急性の白血病は、診断がついたらできるだけ早く入院して治療を開始し、入院での治療がメインになる。ところが、慢性の白血病の場合、とくに慢性骨髄性白血病に関しては、診断後、外来で治療が行われ、外来で治療が完結することが多い。
「外来での治療が可能なのは、慢性骨髄性白血病には特効薬とも言える薬があるためです。慢性期で薬を服用している人の10年生存率は90%程度。薬をきちんと服用していれば、寿命は慢性骨髄性白血病では決まらない状況になっています」
慢性骨髄性白血病は病気の進行度合によって、「慢性期」「移行」「急性期」に分けられる。急性転化すると、急性白血病に近い状態になり、50%生存期間(半分の人が死亡するまでの期間)が7~11カ月となってしまう。急性転化した場合は、急性白血病と同じような薬剤で治療し、骨髄移植を目指すことになるが、骨髄移植ができたとしても予後はよくない。
「慢性骨髄性白血病は慢性期の段階で発見し、薬による治療を開始することが重要です。特効薬があるので、治療を始めると白血病細胞はどんどん減っていきます」
白血病細胞の数が減れば減るほど、急性転化のリスクは低くなるという。
5種類のチロシンキナーゼ阻害薬
慢性骨髄性白血病の特効薬とされるのは、グリベック(一般名イマチニブ)などのチロシンキナーゼ阻害薬である。5種類の薬剤が認可されている。最初に登場したのはグリベックで、2001年に慢性骨髄性白血病の治療薬として承認された。
「グリベックが登場する以前は、従来からある抗がん薬やインターフェロンなどによる治療が行われていましたが、多くの患者さんが急性転化していました。慢性期で診断がついても、移植が可能な患者さんはできるだけ早く移植を行っていました。移植できない患者さんは、いずれ急性転化して死亡してしまう病気だったのです。ところが、チロシンキナーゼ阻害薬が登場してからは、多くの患者さんが生存できるようになりました。まさに革命的な治療の進歩でした」
グリベック以後、新しいチロシンキナーゼ阻害薬も登場してきた。グリベックが第1世代で、第2世代としてタシグナ(一般名ニロチニブ)、スプリセル(一般名ダサチニブ)、ボシュリフ(一般名ボスチニブ)の3種類が登場した。アイクルシグ(一般名ポナチニブ)は第3世代とされている。アイクルシグは最初から使うことができず、第1世代や第2世代の薬を使った後、第2選択以降で使える薬となっている(表2)。

チロシンキナーゼ阻害薬は、どのようにして慢性骨髄性白血病に治療効果を発揮するのだろうか。
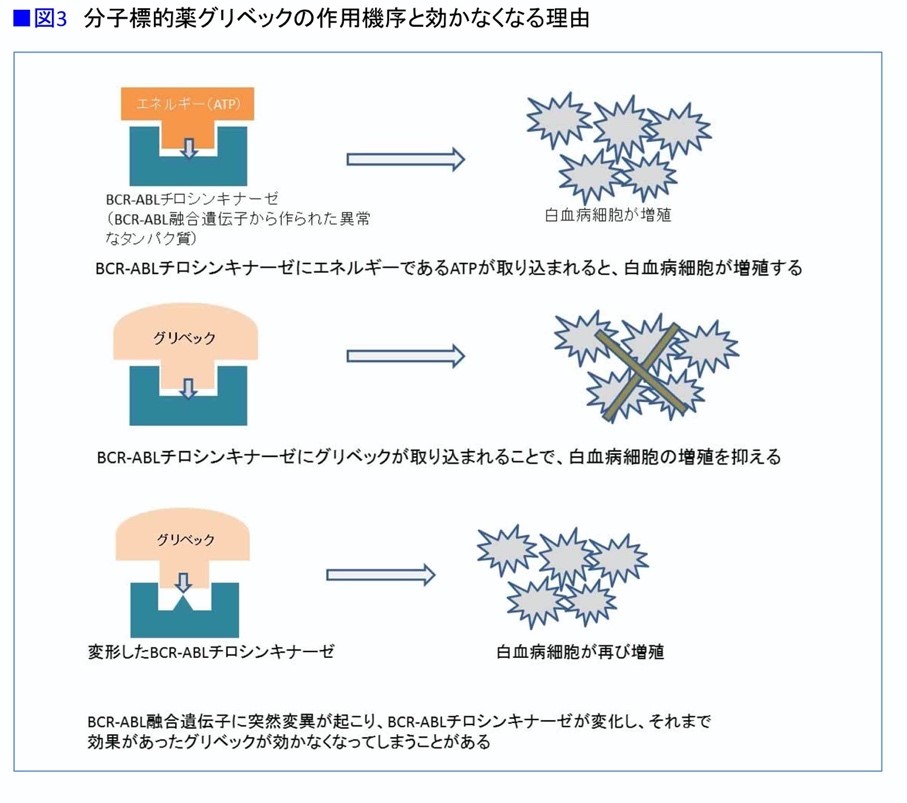
慢性骨髄性白血病では、9番目と22番目の染色体の一部がきれて融合し、BCR-ABLという遺伝子異常がおこる。その異常な遺伝子で作られるBCR-ABLタンパクからBCR-ABLチロシンキナーゼとよばれる酵素が産生され、それにATPが結合することでチロシンキナーゼが活性化された結果、白血病細胞の増殖を引き起こしてしまうのである。
BCR-ABLチロシンキナーゼには、ATPが結合するコンセントのような部分がある。チロシンキナーゼ阻害薬は、そこに自らが結合して、ATPを結合できなくする。それによってエネルギーが補充できなくなり、白血病細胞の増殖が抑えられるのである。
「グリベックを長く使っていると、薬が効かなくなることがあります。これは、BCR-ABLチロシンキナーゼのコンセントのような部分に変異が起こり、グリベックがうまくはまらなくなるからです。それが効かなくなる原因の1つとされています。そこで、さまざまな形のコンセントに対応している薬として、第2世代の薬が開発されたわけです」(図3)
現在は、第2世代の薬から使い始めるのが一般的になっている。より少ない量で、強力に抑える効果が確認されているためだ。しかし、第1世代のグリベックが使われなくなったわけではないという。これまで最も長く使われてきたので、比較的副作用のマネジメントおよび長期投与における安全性に関する情報が豊富なためである。たとえば患者さんが高齢だった場合には、グリベックで治療を開始することもあるという。
同じカテゴリーの最新記事
- 第3世代の新薬も登場! さらに進化する慢性骨髄性白血病の最新治療
- 深い寛解後に 70%が投薬中止可能~慢性骨髄性白血病の治療~
- 治療薬に新たにボスチニブが加わる 慢性骨髄性白血病の最新治療
- 慢性骨髄性白血病 治療薬を飲み続けなくてもよい未来
- 休薬してよいかどうかの臨床試験も始まり、将来的には完治できる可能性も! 効果の高い第2世代薬が登場!慢性骨髄性白血病の治療薬をどう選ぶか
- 慢性骨髄性白血病~新薬の登場で完全治癒への期待がふくらむ 新しい分子標的治療薬がもたらすインパクト
- 一生薬を飲み続けなくてもいい時代が来るかもしれない!? 完全治癒を目指して慢性骨髄性白血病の最新治療
- グリベックの10倍以上の効力を持つ新しい分子標的薬も近々承認 分子標的薬の登場で大きく変わる白血病治療
- 渡辺亨チームが医療サポートする:慢性骨髄性白血病編



