薬でコントロールできる〝慢性疾患〟の時代へ
第3世代の新薬も登場! さらに進化する慢性骨髄性白血病の最新治療

東條有伸さん
2001年のグリベック登場で、これまでの治療環境が一変した慢性骨髄性白血病(CML)。昨年(2016年)には新たに第3世代の新薬も登場し、治療選択肢はさらに増えている。慢性骨髄性白血病は、〝がん〟というよりも、薬でコントロールして一生付き合う〝慢性疾患〟の時代になってきたと言える。
慢性骨髄性白血病の発症原因とは
慢性骨髄性白血病(CML)は、白血病という血液がんの一種で、〝不治の病〟という印象を持たれている人も多いだろう。しかし昨今、分子標的薬という新たな薬の登場で、根治(こんち)も望める病気となりつつある。
CMLは、ヒトの血管の中を流れている赤血球、白血球、血小板という3つの血球成分を作る造血幹細胞ががん化することで発症する病気だ。
CMLは、慢性という名の通り、一般的には緩やかな経過をたどって発症する。進行すれば、全身倦怠や発熱、貧血といった症状が出るが、早期の段階で症状はとくになく、現在、健康診断での血液検査で判明するケースが多い。患者は、全く自覚症状がないのに、即日入院治療と言い渡されるため、非常に戸惑い、パニックになってしまう人もいる。このように、現在はかなり早い段階からCMLと診断されるケースが多いという。
また、原因遺伝子が特定できていないがんが多い中で、CMLの場合、発症の鍵となる原因遺伝子がわかっている点も特徴の1つとしてあげられる。
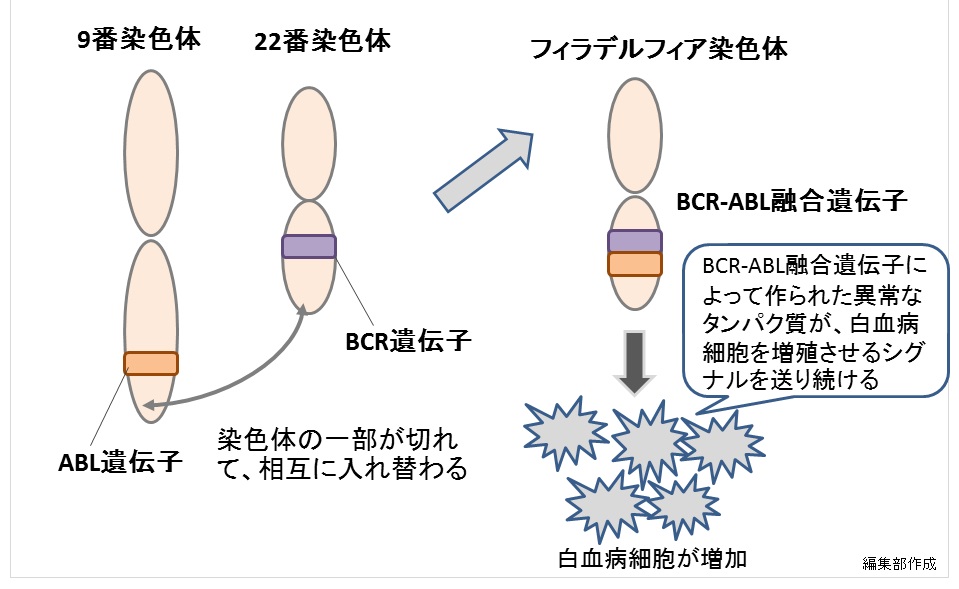
ヒトには性染色体を除くと22対の染色体(常染色体)がある。そのうち9番目と22番目の染色体の一部が切れて、相互に入れ替わることによってできる「フィラデルフィア染色体」という特徴的な染色体が、CMLの発症と関係しているという。
もともと9番側にあったABLという遺伝子と、22番側にあったBCRという遺伝子が融合して「BCR-ABL融合遺伝子」がフィラデルフィア染色体上にできる。これは通常では存在しない異常な遺伝子であり、これが病気の原因となるのだ(図1)。
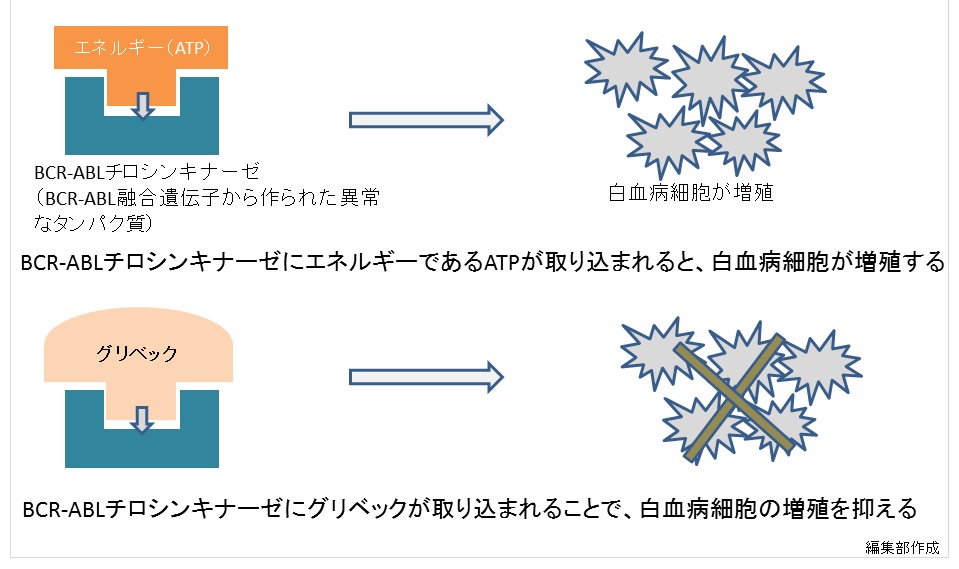
ABL遺伝子がBCR遺伝子と融合することでBCR-ABLチロシンキナーゼという異常なタンパク質を作る。このBCR-ABLチロシンキナーゼにエネルギーのもと(ATP)が取り込まれると、細胞増殖を促すシグナルが送り続けられ、白血病細胞(がん化した白血球)がどんどん増殖してしまうことがわかっている。
グリベック登場で治療は一変
フィラデルフィア染色体は1960年に米国フィラデルフィアの研究所で発見されたため、その名前が冠された染色体だ。1980年代になってCMLの原因遺伝子が判明した。BCR-ABL融合遺伝子が、病気の発端となる責任遺伝子だとわかってからは、これをターゲットにする分子標的薬の研究開発が進められ、*グリベックが登場した。
「21世紀以前、CMLはまだまだ怖い病気でした。抗がん薬やインターフェロン(IFN)による治療が行われていましたが、これらの治療では白血病細胞の数を減らすことはできても、フィラデルフィア染色体を持つ細胞の割合、つまり病気の根本的な性質は変えられなかったのです。フィラデルフィア染色体を持つ細胞に次第に遺伝子異常が積み重なり、発症から4~5年経つと患者さんの約半数は急性白血病のような状態(急性転化)になってしまいます。急性転化は、移植など強力な治療をしても再発率が高い致死的な病気です。ところが、21世紀の初頭、2001年に我が国でもグリベックが保険承認されて使えるようになり、その様相はガラリと変わりました」
そう話すのは、東京大学医科学研究所附属病院副病院長で血液腫瘍内科科長の東條有伸さんだ。
「グリベックはBCR-ABLチロシンキナーゼの活性を阻害することで、選択的に異常細胞の増殖を抑えることができる分子標的薬です」(図2)
グリベックの登場により、それまで発症から4~5年経つと約半数の方が急性転化して亡くなっていたのが一変して、5年経過しても90%の方が、良好な状態を保てるようになった。
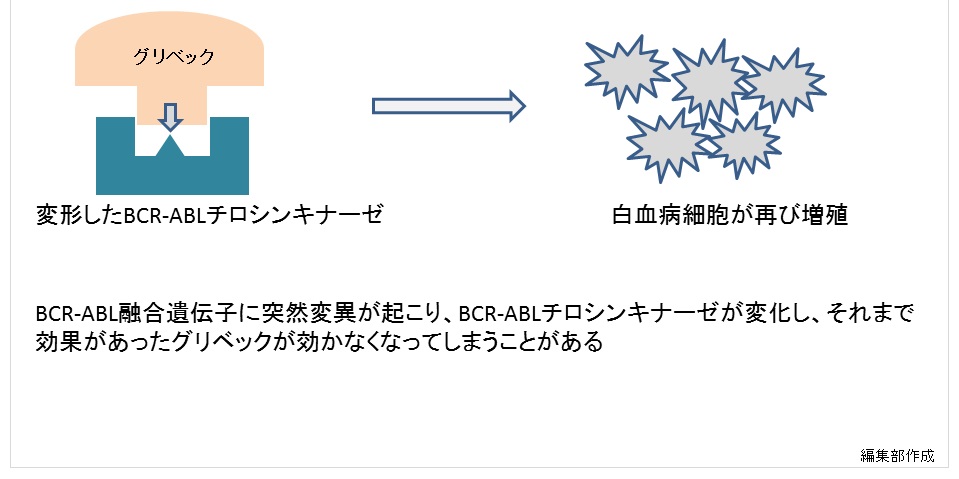
「グリベックの登場以前には致死的な病気と考えられていたCMLが、予後良好な穏やかな病気へ変貌し、CMLの予後は劇的に変化しました。しかし、その一方で、最初から薬が効かない治療抵抗性の患者さんや、最初は薬が効いていたのに途中から効かなくなってしまう(獲得抵抗性)患者さんも少数ながらいます。白血病細胞も賢いので、遺伝子変異を起こして、薬を効かなくさせてしまうのです。患者さん全体のうち約20%弱が、グリベックが効きにくい、または副作用のため服薬を続けられないことがわかっています」(図3)
この状況を打開すべく開発され、2009年に承認されたのが、第2世代といわれる*タシグナと*スプリセルという分子標的薬だ。
グリベックと同様の作用機序をもつ2剤だが、第2世代とあって、グリベックと比較するとその効果も強力だ。
「当初は、グリベックに抵抗性であったり、副作用で服用ができなくなった場合の2次治療として使用されていましたが、その後、タシグナ、スプリセルの2剤とも、1次治療からの使用が認められています。効果が強く、フィラデルフィア染色体を持つ細胞をより早く減らせることから、日本では最初から使うケースが増えています。第2世代のタシグナ、スプリセルの登場により、十分な治療効果を得られる患者さんは、さらに上乗せされました」
*グリベック=一般名イマチニブ *タシグナ=一般名ニロチニブ *スプリセル=一般名ダサチニブ
同じカテゴリーの最新記事
- 従来の治療薬と作用機序が異なり新しい選択肢として期待 慢性骨髄性白血病に6番目の治療薬が登場
- 深い寛解後に 70%が投薬中止可能~慢性骨髄性白血病の治療~
- 治療薬に新たにボスチニブが加わる 慢性骨髄性白血病の最新治療
- 慢性骨髄性白血病 治療薬を飲み続けなくてもよい未来
- 休薬してよいかどうかの臨床試験も始まり、将来的には完治できる可能性も! 効果の高い第2世代薬が登場!慢性骨髄性白血病の治療薬をどう選ぶか
- 慢性骨髄性白血病~新薬の登場で完全治癒への期待がふくらむ 新しい分子標的治療薬がもたらすインパクト
- 一生薬を飲み続けなくてもいい時代が来るかもしれない!? 完全治癒を目指して慢性骨髄性白血病の最新治療
- グリベックの10倍以上の効力を持つ新しい分子標的薬も近々承認 分子標的薬の登場で大きく変わる白血病治療
- 渡辺亨チームが医療サポートする:慢性骨髄性白血病編



