手術とガンマナイフの長所を生かした計画的コラボレーション
難しい脳腫瘍をより安全・確実に摘出

三愛病院外科部長の
小原琢磨さん

東京女子医科大学外科講師の
林基弘さん
脳腫瘍の手術では、いかに障害を残さず、可能な限り腫瘍を摘出するかが、大きな課題になる。これに対し、三愛病院脳神経外科部長の小原琢磨さんと同病院内「さいたまガンマナイフセンター」治療責任者の林基弘さん(東京女子医科大学講師)は、手術の確実性とガンマナイフという放射線治療の精密さをうまく合体させて計画的に治療を実施。 治療の安全性と確実性を高めている。
難しい頭蓋底の手術
脳腫瘍は、他のがんのように完全に取りきれば成功、とは限らないのが大きな特徴だ。完全に腫瘍を取ろうとすれば、脳の損傷が大きくなり、マヒや意識障害など重大な後遺症を残す危険もある。
脳腫瘍の手術には、常にこうしたジレンマが付きまとってきた。とくに、問題になるのが頭蓋底という脳の1番深いところにできた良性腫瘍だ。これに対して、小原さんと林さんが出した答えが、手術とガンマナイフの組み合わせだったのである。
脳腫瘍の場合、良性でも安心はできない。脳は頭蓋骨という硬い入れ物の中に収納されているため、良性でも腫瘍が大きくなると脳を圧迫して、さまざまな障害を起こす。最悪の場合は死に至る。その一方で、「完全に取りきれば、天寿を全うできる」(小原さん)のも良性腫瘍の特徴。そして、取り残しが多くなるほど再発の危険が高まり、何度も再発を繰り返せば悪性度が高まることもわかっている。
それならば、何とか取りきりたいと思うのも当然だ。ところが、腫瘍ができた部位によってはそれが難しい。とくに問題になるのが頭蓋底なのである。ここは頭蓋骨の底にあたり、脳に出入りする重要な神経や血管が全て走っているところだ。ここに腫瘍ができると、そこまで手術で到達するのも難しければ、神経や血管を損傷しないで腫瘍を完全に取りきることはほとんど不可能に近い。
たとえば、髄膜腫という良性腫瘍は、脳を包む髄膜から発生する。脳の外側にできた場合は「手術もそう難しくはないし、ほとんど完全に摘出できる」そうだ。ところが、同じ髄膜腫が頭蓋底にできると、状況は一変する。小原さんによると、肉眼で手術していた頃には手術死が6~8割、顕微鏡手術が始まっても5パーセントぐらいだったという。「顔面マヒや意識障害、手足のマヒなど後遺症が残る人は、8割にも上っていた」という。これが、ガンマナイフが登場する前の状況だったのである。
「かといって、中途半端に腫瘍をとれば必ず再発してきます。再発を繰り返せばやがて腫瘍の悪性度が高まり、命にも関わってくる。それならば、命を救うためには顔が少し曲がったり、聞こえないなど多少の犠牲を払っても、できるだけ腫瘍をとったほうがいいのではないか、というのがかつての外科の考え方だったのです」と小原さんは語っている。
こうした状況を変えたのが、ガンマナイフだったのである。
深部の腫瘍もピンポイントで攻撃

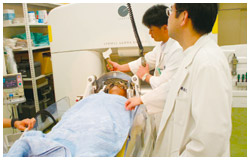
ガンマナイフは、1990年に日本に導入された放射線治療器で、201個のコバルト線源から放出されるガンマ線が1点に集中するしくみになっている。実際には、ヘルメットのような半円形の金属製の装置に201個の穴があいていて、ここから1点に向けてガンマ線が照射される。
1本1本のガンマ線はエネルギーが非常に低いので、通過する皮膚や頭蓋骨、正常な脳にはほとんど影響がないが、放射線が収束する1点では高いエネルギーになる。つまり、周囲の組織に影響を与えないで、ピンポイントで病巣を攻撃できるのが最大の利点だ。ヘルメットの穴の大きさには直径4ミリから18ミリまで4種類あり、4ミリ穴のヘルメットを使えば、直径4ミリの球状に放射線が収束する(照射野)。これを腫瘍の形に合わせて組み合わせ、腫瘍全体に照射する。手術と違って腫瘍を消滅させることより、増大させないことが治療の目的。良性腫瘍だから、大きくならなければ問題はないのだ。
国内でもすでに10万件以上の手術がガンマナイフで行われており、脳神経外科ではなくてはならない治療になっている。林さんは、その第1人者でこれまで4500例以上を治療している。とくに、MRIやCTなどの画像を元にコンピュータで照射位置を制御するシステム(APS-4C)ができてからは精密度が飛躍的に向上。今では「0.1ミリの単位で血管や神経をよけて照射することが可能になっている」そうだ。放射線による精密手術といってもいいレベルなのである。治療自体は日帰りも可能というほど、体への負担が少なく、照射を受けて病室に戻ればいつもどおり動いたり、食べたりできる。患者にはやさしい治療法だ。
この日も、肺がんからの転移性脳腫瘍の患者が治療を受けていたが、1時間ほど照射を受けると来たときと変わらない状態で病室に戻っていった。林さんによると「転移性脳腫瘍の治療は、歯医者に行くのとほとんど変わらない感覚で受けられる」という。
ガンマナイフは、もともとてんかんやパーキンソン病など脳の機能的障害の治療のために開発された機器だが、その後良性脳腫瘍や他から脳に飛んできた転移性脳腫瘍にもよく効くことが判明。手術が難しい頭蓋底など深部の良性腫瘍や転移性脳腫瘍は、ガンマナイフの第1の適応となった。
「15年間ガンマナイフで治療をしてきて、良性腫瘍や転移性脳腫瘍の97~98パーセントはガンマナイフでコントロールできる」と語っている。それも、ガンマ線をどこにどのような線量で当てていくか。精密な治療計画にこだわってきたからだ。その林さんと小原さんがなぜ、コラボレーションを始めたのだろうか。
ガンマナイフを前提にした手術
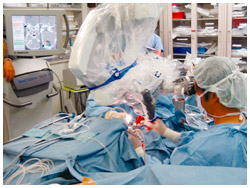
3D画像を見ながら手術を行う小原さん
これまでにも、頭蓋底を始め手術ができない部位の良性腫瘍にはガンマナイフが使われてきた。手術で取り切れなかった良性腫瘍をガンマナイフで治療することもよく行われてきた。しかし、今回のコラボレーションは、それとは全く意味が違うのである。
1999年から3年間、林さんはフランスで最先端のガンマナイフ治療を学んで帰国した。しかし、思いどおりの治療を日本で行うことはなかなか難しく、2004年には三愛病院内に「さいたまガンマナイフセンター」を設立した。ここには、林さんの評判を耳にしたりネットで調べた患者、他の病院からの紹介で大勢の患者さんが来る。3センチを越える大きな脳腫瘍をガンマナイフで治療して欲しいという人や外科手術で取りきれなかった腫瘍をガンマナイフで治療して欲しいと紹介されてくる患者さんも多い。
しかし、ガンマナイフが効く腫瘍は3センチ以下に限られている。また、「残存した腫瘍をガンマナイフで治療して欲しいといっても、歪んで切除してあったり、中途半端に腫瘍が取り残されていると、かえって照射が難しくなってしまうのです」と林さん。手術とガンマナイフの組み合わせといっても、いわば手術の後始末のような感じでガンマナイフが求められることも多かったのである。それでは、ガンマナイフの特性も十分に生かしきれない。
「このレベルで満足ですか」
患者さんのためには、何が大切なのか。そう考えたときに手術で後遺症の危険をおかしてまで腫瘍をとるよりも、最初からガンマナイフを前提とした手術計画をたてる。つまり、血管や神経がからんで危険な部位はあえて残し、それ以外の部分を手術で摘出して脳神経マヒを防ぐ方が安全で確実ではないかと考えたのである。ガンマナイフの対象にならない大きな腫瘍でも、手術で3センチ以下にすれば、ガンマナイフで治療ができる。「手術であと0.5ミリ残った、3ミリ残ったと言っても、ガンマナイフの照射野は最低でも直径4ミリ。どちらでも同じなのですよ」。
といっても、最初から1センチも腫瘍を残す手術をするような医師と組むつもりはなかった。「3ミリまで迫る、そういう美学を持った医師でないと組めないと思いました」と林さんは語る。実は、これは脳外科医に求めてもなかなか到達できないレベルなのだそうだ。そこで白羽の矢を立てたのが、大学病院の医局で先輩だった小原さんだったのである。
小原さんのほうは、「脳外科の手術でこれまであまり困難を感じたこともなかったし、指導する側になって、もう自分がチャレンジするほど難しい手術はないのではと何の裏付けもない自信を持っていた」という。これを聞いた林さんは、さいたまガンマナイフセンターの症例を見せた。「正直いって、その難しさに驚きました」と小原さんは言う。ここから全てが始まったのである。
小原さんは、しばらく躊躇した末に三愛病院での手術を引き受けたが、始めから完璧だったわけではない。最初の頭蓋底手術では腫瘍はうまくとれたが、外転神経が傷ついて眼球を外側に動かす筋肉のマヒが起きた。こうなると、ものが二重に見える。難しい手術である。これまでの外科の常識から「まあ、助かったからいいんじゃない」と小原さんが言うと、「このレベルで満足ですか? 一緒に頂点を目指そうと約束したじゃないですか」と林さんに切り返された。そこから、さらに小原さんの挑戦が始まったのである。
同じカテゴリーの最新記事
- 正確な診断には遺伝子パネル検査が必須! 遺伝子情報による分類・診断で大きく変わった脳腫瘍
- 手術技術、化学療法、遺伝子診断、そしてチーム医療が重要 治療成績が向上する小児脳腫瘍
- ウイルス療法が脳腫瘍で最も悪性の膠芽腫で高い治療効果! 一刻も早いウイルス製薬の量産化技術確立を
- 悪性脳腫瘍に対する緩和ケアの現状とACP 国内での変化と海外比較から考える
- 脳腫瘍グレードⅣの膠芽腫治療に光射す 標準治療に自家腫瘍ワクチン療法を加えて生存期間延長を目指す
- 他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
- 新たにウイルス療法や免疫チェックポイント阻害薬など 悪性度の高い膠芽腫などの脳腫瘍治療に見えてきた可能性
- 光の力でがん細胞を叩く治療 悪性脳腫瘍に光線力学的療法(PDT)併用の実力
- 標準治療では治癒が難しい悪性脳腫瘍の治療に光明が ホウ素中性子捕捉療法「BNCT」の実用化が見えてきた
- 脳転移治療にはガンマナイフが効果的 さらに患者にやさしい新型登場



